1.免疫療法とは
「免疫療法」は、免疫の力を利用してがんを攻撃する治療法です
1)免疫とは
細菌やウイルスなどの「異物」が体に入ってくるのを防いだり、排除したりして体を守る力を「免疫」といいます。免疫はいつも同じ状態ではなく、弱まったり、異物を排除するために強まったりしています。
免疫では、免疫細胞と呼ばれる血液中の白血球などが中心的な役割を果たします。このうち「T細胞(Tリンパ球)」には、がん細胞を攻撃する性質があり、免疫療法で重要な役割を担います。

2)がん細胞と免疫療法
私たちの体は免疫本来の力によって、発生したがん細胞を排除しています。免疫細胞のうち「T細胞」には、がん細胞を攻撃する性質があります。

しかし、T細胞が弱まったり、がん細胞がT細胞にブレーキをかけたりしていると、免疫ががん細胞を排除しきれないことがあります。
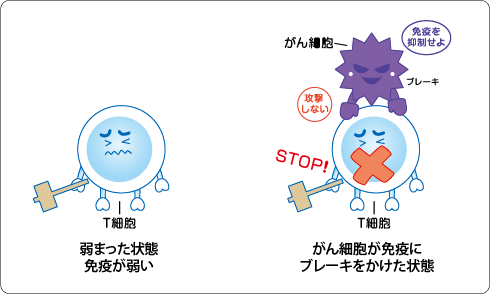
免疫療法とは、免疫の力を利用してがんを攻撃する治療法です。「効果が証明された免疫療法」のほとんどが、T細胞ががん細胞を攻撃する力を保つ(ブレーキがかかるのを防ぐ)、または、攻撃する力を強める(アクセルをかける)ことによってがん細胞を攻撃する方法です。
2.効果が証明された免疫療法
「効果が証明された免疫療法」は限られています
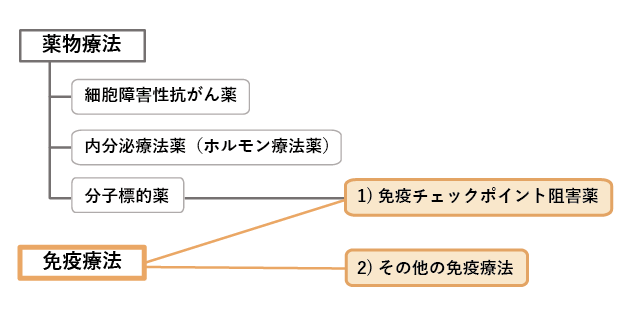
大規模な臨床試験等により、治療効果や安全性が科学的に証明された「効果が証明された免疫療法」には、「1)免疫チェックポイント阻害薬」を使う方法と「2)その他の免疫療法」があります(図1)。「免疫チェックポイント阻害薬」は薬による治療なので、薬物療法でもあります。
これらの「効果が証明された免疫療法」はまだ一部に限られています。また、治療法や薬ごとにがんの種類も限られているものの、保険診療(公的医療保険)で受けることができます。
1)免疫チェックポイント阻害薬を使う免疫療法
「免疫チェックポイント阻害薬」を使って、免疫ががん細胞を攻撃する力を保つ(ブレーキがかかるのを防ぐ)方法です。
免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、免疫ががん細胞を攻撃する力を保つ薬です。
T細胞の表面には、「異物を攻撃するな」という命令を受け取るためのアンテナがあります。一方、がん細胞にもアンテナがあり、T細胞のアンテナに結合して、「異物を攻撃するな」という命令を送ります。すると、T細胞にブレーキがかかり、がん細胞は排除されなくなります。
このように、T細胞にブレーキがかかる仕組みを「免疫チェックポイント」といいます。免疫チェックポイント阻害薬は、T細胞やがん細胞のアンテナに作用して、免疫にブレーキがかかるのを防ぎます。
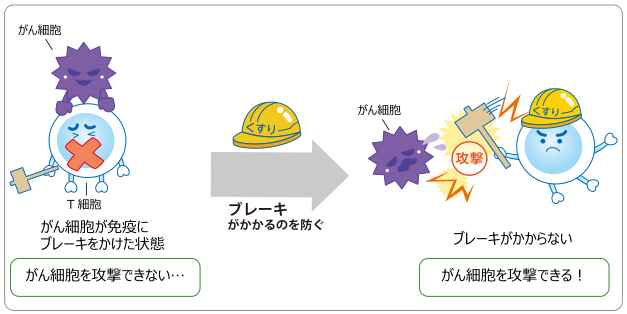
表2は、2020年8月現在、標準治療として診療ガイドラインに記載され、日本において保険診療で受けることができる免疫チェックポイント阻害薬です。治療が行えるがんは、メラノーマ(悪性黒色腫)、非小細胞肺がん、腎細胞がん、ホジキンリンパ腫、頭頸部がん、胃がん、悪性胸膜中皮腫などです。治療が行えるがんの種類はそれぞれの免疫チェックポイント阻害薬によって異なるので、担当医に尋ねてみましょう。また、治療法によって、単独で使う場合と、他の免疫チェックポイント阻害薬や細胞障害性抗がん薬と組み合わせて使う場合があります。

なお、免疫チェックポイント阻害薬以外で効果が証明され、国内で保険診療として受けることができる薬には、一部のがんの治療で使われるBCGやインターフェロン、インターロイキンがあります。
2)その他の免疫療法
免疫ががん細胞を攻撃する力を強め、免疫にアクセルをかける方法です。
エフェクターT細胞療法
がん細胞への攻撃力を強めるために、患者自身のT細胞を体の外に取り出し、T細胞にがん細胞の目印を見分ける遺伝子を組み入れて増やしてから、再び体の中に戻します。攻撃力が強まったT細胞を使う方法で、エフェクターT細胞療法といいます。
CAR-T細胞療法
CAR-T細胞療法は、エフェクターT細胞療法の一つです。自分のT細胞を取り出してがん細胞を攻撃するCAR(キメラ抗原受容体遺伝子)-T細胞に変えて増やし、自分の体に戻してがんを治療します。一部の血液・リンパのがんの治療で使うことがあります。
現在、国内で保険診療として受けることができるエフェクターT細胞療法は、CAR-T細胞療法のみです。また、治療ができる施設は限られています。血圧や酸素濃度の低下、心臓、肺、肝臓などのさまざまな臓器に障害が起こるサイトカイン放出症候群、意識障害などの強い副作用が起きやすいため、入院して治療します。
3.慎重な確認が必要な免疫療法
「効果が証明されていない免疫療法」のうち、「自由診療として行われる免疫療法」は、治療効果・安全性・費用について慎重な確認が必要です
「効果が証明されていない免疫療法」は、「自由診療として行われる免疫療法」と、臨床試験や治験などの「研究段階の医療として行われる免疫療法」に分けられます。
自由診療として行われる免疫療法
「効果が証明されていない免疫療法」のうち、治療効果や安全性が証明されておらず、保険診療で受けることができないものは、一部の民間のクリニックや病院において、「自由診療として行われる免疫療法」として行われることがあります。「自由診療として行われる免疫療法」は、効果が証明されておらず、医療として確立されたものではありません。この場合の治療費は、患者が全額自費で支払う必要があります。
例えば、自由診療で行われるがんペプチドワクチンや、樹状細胞ワクチンを使うがんワクチン療法などは、「効果が証明されていない免疫療法」で、医療として確立されたものではなく、かつ保険診療で受けることができません。そのため、治療効果、安全性はもちろん、費用の面からも慎重な確認が必要です。
また、効果が証明されている免疫療法で使われる免疫チェックポイント阻害薬であっても、一部の民間のクリニックや病院では、自由診療として、保険診療で受けられないがんで使ったり、薬の量を減らして使ったりすることがあります。しかし、保険診療で受けられないがんに対する治療効果や、薬の量を減らした場合の治療効果は明らかではなく、医療として確立されたものではありません。
研究段階の医療として行われる免疫療法
「免疫療法」は研究開発が進められている治療法でもあります。そのため、治療効果や安全性を確かめるために行う、臨床試験や治験などの「研究段階の医療として行われる免疫療法」として行われることもあります。研究段階の医療は、研究内容を審査するための体制や、緊急の対応ができる体制が整った医療機関で受けることが大切です。
「自由診療として行われる免疫療法」は効果が証明されておらず、医療として確立されたものではありません。「自由診療として行われる免疫療法」を考える場合には、治療効果・安全性・費用について慎重な確認が必要ですので、必ず担当医に話しましょう。また、公的制度に基づく臨床試験、治験などの「研究段階の医療として行われる免疫療法」を熟知した医師にセカンドオピニオンを聞くことをお勧めします。セカンドオピニオンを聞きたいときも、担当医に相談しましょう。
担当医との関係が心配で言い出しにくいと感じる場合には、看護師や受付などの医療スタッフや、全国の「がん診療連携拠点病院」などに設置されているがん相談支援センターに相談することもできます。がん相談支援センターでは、よくわからないことや困ったことがあるときにも、相談することができます。
「がん免疫療法に関する注意喚起について」(公益社団法人日本臨床腫瘍学会)(2019年5月30日)
「免疫チェックポイント阻害薬(ニボルマブ(オプジーボ®)、イピリムマブ(ヤーボイ®))などの治療を受ける患者さんへ」(公益社団法人日本臨床腫瘍学会)(2016年7月13日)
4.免疫療法の副作用
「効果が証明された免疫療法」にも副作用があります
「免疫療法」は、従来の化学療法で起こるような、吐き気や脱毛などの副作用は少ないと報告されています。しかし、「効果が証明された免疫療法」であっても、全身にさまざまな副作用が起こる可能性があります。また、個人差が大きく、いつ、どんな副作用が起こるか予測がつかないため注意が必要です。治療直後に起こる副作用のほかに、治療が終了してから数週間から数カ月後に起こるものもあります。
治療を受けてからの期間に関わらず、副作用が起こったときには、それを抑える治療が必要です。副作用による症状を抑えるために、ステロイド剤や免疫反応を抑える免疫抑制剤を使用することもあります。そのため、免疫療法を行うにあたっては、副作用に十分に対応できる体制が整っていることが大切です。
このように、免疫療法には予測できないさまざまな副作用が起こる可能性があるため、免疫療法を受ける前には、治療を提供する医師に副作用や対策についてよく聞いておきましょう。また、起こるかもしれない副作用の症状を事前に知り、自分の体調の変化に気を配って、治療中や治療後にいつもと違う症状を感じたら、医師や薬剤師、看護師にすぐに相談することも必要です。
表3に、免疫チェックポイント阻害薬の副作用による主な症状をまとめていますので、参考にしてください。副作用の症状は、家族や身近な人とも一緒に確認し、体調の変化に気が付いてもらえるようにしておくと安心です。

5.免疫療法を提供する医師には何を聞けばよいか
「免疫療法」は、現在も研究開発が進められている治療法で、治療効果や安全性が証明されていない「効果が証明されていない免疫療法」も多く含まれています。「免疫療法」が治療の選択肢になる場合には、まず信頼できる情報を集め、わからないことや疑問に思うことは、治療を始める前に免疫療法を提供する医師に質問しておきましょう。
1)治療効果について
治療の効果が証明されているのかどうか聞きましょう。特に「自由診療として行われる免疫療法」は、効果が証明されておらず、医療として確立されたものではありません。治療の効果が期待できるかどうかがわからない場合には、その治療を受けないという選択をすることも大切です。
医師への質問の例
- この治療(投与量、投与方法)は標準的な治療法ですか?
- これから受けようとしている免疫療法は、多くの人を対象にした臨床試験で効果が証明されたものですか?
- これまでにどのような状態の人にどのような効果があったのでしょうか?
- どのくらいの期間、治療が必要ですか?
- 効果が出なかったり、症状が悪くなったりしたときには、どうすればよいでしょうか?どのように対応してもらえますか?
- 今、治療を受けている病院の医師には免疫療法についてどのように伝えればいいですか?
2)副作用と対策について
効果が証明された方法であっても、免疫療法には副作用があります。全身にさまざまな副作用が起こる可能性があり、いつ、どのように起こるか予測がつかないため注意が必要です。免疫療法を受ける前には、治療を提供する医師に副作用や対策についてよく聞いておきましょう。
医師への質問の例
- どのような副作用が起きますか?
- 副作用が起きたときには、どうしたらいいですか?
- 副作用が起きたときにも、対応してもらえますか?対応してもらえない場合には、どこの医療機関を受診したらいいのでしょうか?
- 今、治療を受けている病院の医師と連携してもらえますか?
3)治療にかかる費用について
受けようとしている免疫療法が、保険診療で受けられるかどうか聞きましょう。保険診療で受けられない場合には、公的制度に基づく臨床試験、治験などの「研究段階の医療」に指定されていて、保険外併用療養費制度*が利用できるか確認しておきましょう。「自由診療として行われる免疫療法」の場合は、副作用に対する治療にかかる費用も、全額自費で支払う必要があります。 *保険外併用療養費制度:例外的に未承認薬などの使用と公的医療保険との併用を認める制度。
医師への質問の例
- 治療は、保険診療で受けることができますか?
- 保険診療で受けられない場合、臨床試験や治験などの「研究段階の医療」に指定されていて、保険外併用療養費制度が利用できますか?
- 治療費は全額自費で支払う自由診療(自費診療)ですか?なぜ保険診療や保険外併用療養費制度が利用できないのですか?
- 自由診療で副作用が起こったとき、副作用の治療のために追加で必要な費用はどのくらいですか?
- 治療全体では、どれくらいの費用が必要ですか?
6.「免疫療法 もっと詳しく」参考文献
- 日本臨床腫瘍学会編.がん免疫療法ガイドライン第2版 2019年版.金原出版
- 日本皮膚科学会編.皮膚悪性腫瘍ガイドライン第3版 メラノーマ診療ガイドライン2019.日本皮膚科学会雑誌.2019;129(9):1759-1843
- 日本肺癌学会ウェブサイト.肺癌診療ガイドライン2019年版 悪性胸膜中皮腫・胸腺腫瘍含む(閲覧日2020年8月18日)
- 日本泌尿器科学会編.腎癌診療ガイドライン2017年版.メディカルレビュー社
- 日本血液学会編.造血器腫瘍診療ガイドライン2018年版補訂版.2020年,金原出版
- 日本頭頸部癌学会編.頭頸部癌診療ガイドライン2018年版.金原出版
- 日本胃癌学会編.胃癌治療ガイドライン医師用2018年1月改訂第5版.2020年,金原出版
- 日本肺癌学会編.肺癌診療ガイドライン2018年版 悪性胸膜中皮腫・胸腺腫瘍含む.金原出版
| 2021年01月25日 | 一部内容を更新しました。 |
| 2020年08月20日 | 構成を全面的に変更し、内容を更新しました。 |
| 2019年09月12日 | 表3 免疫療法(効果が証明されている)の種類2【エフェクターT細胞療法】を追加しました。表2、5、6を中心に、2019年8月現在の状況に基づいて内容を更新しました。 |
| 2018年10月22日 | 表2、表3を中心に、2018年10月現在の状況に基づいて内容を更新しました。 |
| 2018年07月31日 | 【体内の免疫(T細胞など)の活性化を持続する方法について、さらに詳しく】の説明文を一部修正しました。 |
| 2018年03月29日 | 表2、表3、表5を中心に、2018年3月現在の状況に基づいて内容を更新しました。 |
| 2017年05月02日 | クレスチンが経過措置品目に移行したことから関連する記述を削除しました。 |
| 2017年03月31日 | 掲載しました。 |
