長崎大学大学院医歯薬学総合研究科
臨床腫瘍学分野 教授
長崎大学病院 がん診療センター長
芦澤 和人
(取材日:2018年11月2日)

長崎大学病院
緩和ケア副センター長
石井 浩二
(取材日:2018年11月2日)

経緯:3つの拠点病院から相互訪問を開始
-まず、長崎県でPDCAサイクルの取り組みを始めた経緯を教えてください。
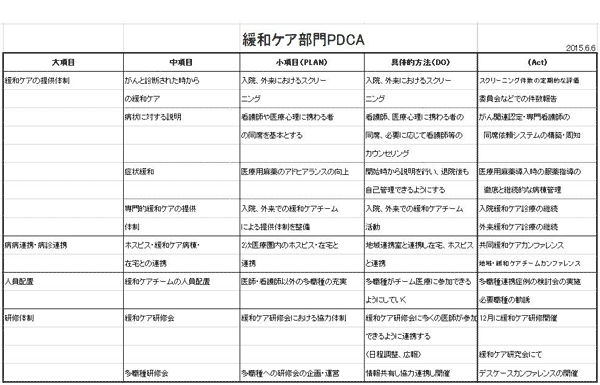
石井 PDCAサイクルの相互チェックは、2016年から、まず緩和医療ワーキンググループで行うことになり、県内の3つの拠点病院で相互訪問を実施しました。当初、県全体に広げていく計画でしたが、他の医療圏では病院間が離れている、多忙で訪問の時間をさくことが難しいなどの理由で実行できませんでした。そこで2017年の実務者会議を活用するという提案をしました。実務者会議には必ず皆さんが参加されるので、ここで全体の相互チェックを行うことを考えたのです。長崎県には、県で統一したPDCAサイクル表があるので、事前に各施設の表を作成していただき、それをもとに各施設の問題点や取り組みを発表してもらい、その内容を共有し、課題の解決案を考えました。
その結果「全員で議論ができて非常によかった」という意見があった一方で、1回の実施では情報の共有が主になって改善につながらない、という問題があることがわかりました。改善策を探るうちに、「あじさいネット」というテレビ会議システムの存在を知り、使ってみようという話になりました。
-緩和医療ワーキンググループから相互訪問に着手されたのはなぜでしょうか?
石井 放射線治療や相談支援のワーキンググループでは、以前から年に2回、全県の担当者が集まって研修会を実施しており、病院の状況はある程度わかっているので、相互チェックの必要性は高くないと判断しました。
概要:各ワーキンググループの取り組みについて
-緩和医療ワーキンググループの実務者会議は、どのような形で進められたのでしょうか?
石井 施設ごとに、用意していただいた表を使って問題点と対策を発表してもらいました。発表を聞いた各施設はフィードバックをする、また自施設の参考になる内容を持ち帰ってもらう、という感じで進めました。しかし、会議が終わって自施設に戻ってからよい案を思いつく、ということもあって、その場でフィードバックするのは難しいと感じました。フィードバックまで行かないことが一番の課題だと思いました。
-あじさいネットの活用は、どのように進められたのでしょうか?
石井 すでにほかのグループで活用されていたので、それを参考にして取り組みを始めました。前例があることもあって、準備として行ったのは日程の調整と議論内容を決めることぐらいでした。
議論の進め方は、前年の会議と同じやり方がわかりやすいと考えました。各施設で事前にPDCAサイクル表を作っていただき、テレビ会議で1施設ずつ発表してもらう。その内容を共有していきながら、フィードバックできることがあれば発言していただくという形です。
テレビ会議の後で、よい案が思い浮かんだ場合は、実務者会議でフィードバックしていただこうと考えました。実務者会議とテレビ会議の間が長くなると、思いついたことを忘れてしまう可能性があるので、実務者会議の2、3週間前にテレビ会議を設定しました。
-テレビ会議には、離島中核病院の方も参加されたのですか?
石井 いえ、参加されていません。まずは、実務者会議に参加されている施設だけでテレビ会議を行いました。ただ離島中核病院にも入っていただく必要があるという議論が県の方でもありますので、今後参加していただくことが課題だと考えています。
-このように取り組みが進んだ理由は、どこにあったとお考えでしょうか?
石井 長崎は小さな県ですので、もともと担当者同士、よく知っているのです。そのため、話が進みやすいところがあると思います。緩和医療ワーキンググループでも、ほとんどが大学時代の先輩後輩という関係で、非常に話が進めやすかったですね。ひとつ心がけたのは、一方的にお願いするだけではなく、例えば各施設の研修会で人手が足りないときにはお手伝いに行くようにしました。年に8回くらい行っています。
-緩和医療ワーキンググループ以外の取り組みについて教えてください。
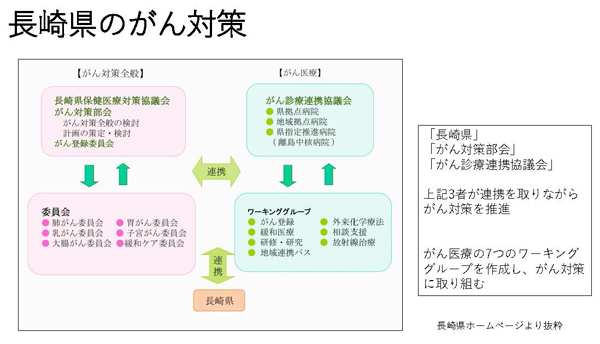
芦澤 ワーキンググループによっては、長崎県のPDCAサイクル表とは別に、地域性や病院の特性も考慮して、各病院で独自のPDCAサイクル表を作っています。
また、がん登録では評価指標の定量化を行っています。各病院の状況を項目ごとに0点から3点で採点していて、開始当時は0点や1点という得点もありました。数値は時系列で確認できるので、伸び率もわかります。例えば、長崎大学病院は少し下がっているといったこともわかります。また病院間の比較も可能です。点数については、相互訪問によるチェックは行っていませんが、テレビ会議を使って相互にチェックをしています。
-まさにがん登録の質を見える化されたわけですね。ただ、数値を公開するにあたって異論はありませんでしたか?
芦澤 開始して10数年たちますが、たしかに当初はそのようなご意見もありました。ただ、長崎県では長崎大学出身の先生が圧倒的に多いので、学生時代から知っているとか、先輩後輩という関係があるので、思いきった方策をとりやすい面はあると思います。その後取り組みを積み重ね、現在では月に1回テレビ会議を行っています。
最初の頃は実態が露呈した面がありましたが、データを見て、自分のところだけ低いということがわかると、状況を変えるために頑張るということはありますね。
実際にやってみて、PDCAサイクルを回すことができると実感しています。ほかの都道府県でやられていないのであれば、このように点数をつける方法について、ぜひ提案させていただきたいですね。
-評価の指標は毎年同じ内容なのでしょうか?
芦澤 そうです。評価者によって評価が変わらないよう、できる限りDCOなどの客観的数値で点数をつけるようにしています。
-ほかのワーキンググループでは、どのような取り組みをされているのでしょうか?
芦澤 相談支援でも実務者会議を行っているのですが、先日の会議のテーマは両立支援でした。長崎大学でやっと1例目が出たのですが、すでに佐世保市総合医療センターでは2、3例が終了しているので、その症例を報告してもらいました。
相談支援ワーキンググループは、PDCAサイクルが最初に始まった部門です。独自のシートを作っていて、全国共通指標、県全体の指標、各病院の指標を記入して管理できるようになっています。管理項目を数値で評価するのは難しいので、ABCの3段階で評価しているのですが、一部の項目では何パーセント以上という数値目標も掲げています。
-相談支援は、数値化が難しいところがありますね。
芦澤 結果を見ると、評価のランクが低い項目もあります。悪い結果も正直にのせることができるのは、長崎大学出身の先生が多いことが大きいと思います。
ほかにも、厳しい評価が多いのは放射線治療です。緩和と同様、人材が不足している状態で、ぎりぎりのところで頑張ってくださっているのだと思っています。その中でもきちんと評価していただいているわけです。
皆さんできていない部分については正直に×を書いてくださいます。お互い状況を知っているから、嘘をつけないという部分もあるのかもしれませんね。

効果:情報共有が可能になり質の向上にもつながった
—これまでPDCAサイクルを確保するための取り組みをされてきて、どのような効果があったか教えてください。
芦澤 PDCAサイクルによって情報共有できることが大きいと感じています。お互いの状況をきちんと知って、必要な情報を共有する。例えば難しい症例に関して共有することで、お互い高め合い、質を上げることができたと思います。PDCAサイクルということで、ある程度強制されて実施したことは非常によかったと思います。
石井 緩和医療ワーキンググループでは、これまでメンバーが集まることが難しかったのですが、最終的に各施設からコメントをもらったところ、「テレビ会議だけでなく、集まる機会を作った方がよいのでは」という意見が出たのです。「他の県では、年に1回程度、県全体で集まっている。長崎県でもそうした機会を作りましょう」という内容でした。こちらでは意義のあることを提示したつもりですが、それに対して意味があると感じていただいたのだと思います。始めてみてよかったと感じています。
-そのほかにも成果はありましたか?
芦澤 がん登録の定例会は、最初は2カ月に1度程度のペースでしたが、現在では月1回ぐらいになりました。定例会では、登録の症例検討も行っています。登録が難しい症例を提示して、参加された皆さんにどのように登録するか、手を上げていただいています。あらかじめ国立がん研究センターに問い合わせを入れて、正解を確認してあるので、それを皆さんにお伝えするという形です。症例は、各施設が持ち回りで提示していただいています。がん登録の業務で忙しい中、継続しているということは、必要だと認識されているのだと思います。
始めた当初は間違えも多かったのですが、次第に精度が上がってきていると感じています。私も何回か出席させていただいていますが、非常によい試みだと思います。
こうして会議ができるのは、あじさいネットというテレビ会議システムがあるからです。当初はがん登録ワーキンググループや相談支援ワーキンググループが使い始め、今では緩和医療ワーキンググループも使用している状況です。長崎県は病院間の距離が離れていることもあって相互訪問が難しいので、最近では、相互訪問によるチェックの代わりにあじさいネットを使ってくださいという話をしています。
課題:今後どのように取り組みを進めていくか?
—何か課題だと感じていらっしゃることはありますか?
芦澤 PDCAの取り組みがあったことで、各ワーキンググループで様々な成果が出ました。この制度があってよかったと思っています。ただ、今後どのようにPDCAサイクルを進めていくかについては、できればきちんと実施している施設には、進め方を任せていただければと考えています。
当院の先生の中にも、PDCAサイクル表を作っても効果がないのでは、というご意見がありました。今はたぶんそう思っていらっしゃる先生はいないと思います。また、例えば放射線治療のように、×がたくさんあるついている表もあって、常に自分たちを自己評価できるようになったのではと思います。相互訪問が必要だとされているのですが、自分たちで自施設を客観的に見ていくことがある程度できるようになっているのであれば、その自己評価を相互訪問の代わりにしていただければと思っています。たとえ相互訪問によるチェックがなくても、きっちり自己評価ができる状態になることが大事ではないかと思います。PDCAサイクルの取り組みによって、そうした状態に少し近づけたことは、非常にありがたいことだと考えています。
今後の展望:あじさいネットを活用して、さらにPDCAサイクルを回していきたい
—今後の計画や展望について教えてください。
石井 緩和医療ワーキンググループは症例相談を行いたいと思っています。緩和領域でも新しい技術を広げていきたいと考えていて、実際、佐世保市総合医療センターの先生に来ていただいて、一緒にインターベンションを行うという取り組みを始めました。事前にテレビ会議システムを用いてカルテを共有した上で、リスクはないか、どの程度の効果が得られるかについて、事前にディスカッションできるとよいと考えています。
-あじさいネットの活用法について、何かお考えのことはありますか?
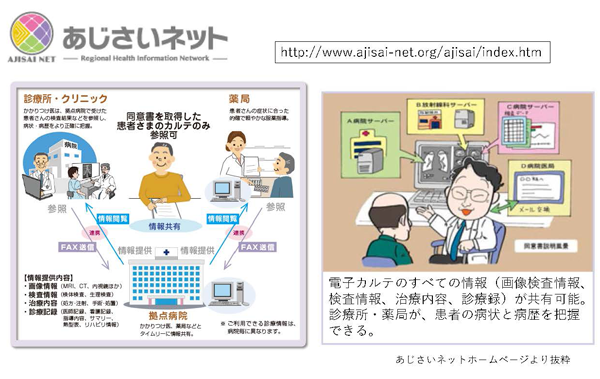
石井 あじさいネットは、通常のテレビ会議システムとは違い、電子カルテを共有することが可能です。患者さんの承諾は必要ですが、今後この仕組みを活用して、症例検討会という形に発展させることができるのではと考えています。遠く離れた地区の先生方と、実務の面から症例相談まで多方面に活用できるのではと思っています。

芦澤 研修部門では、キャンサーボードに取り組んでいます。当初は必要ないという意見もありましたが、現在では最低で月1回は行っていて、キャンサーボードで決まったことは病院の治療方針であるという位置づけになっています。診断が困難な症例や単独の科では治療方針をなかなか決められない症例に関しては、キャンサーボードで検討を行い、結果を電子カルテに記録、患者さんと家族にフィードバックして、最終的に患者さんに決めていただくという流れになっています。長崎大学では、以前から複数の診療科によるカンファレンスはごく普通に行われていましたが、多職種では行っていませんでした。一方、キャンサーボードにはカウンセラーさんやソーシャルワーカーさんにも入っていただいています。例えば、この患者さんの医療費はどうなるか、という話になると、ソーシャルワーカーさんがコメントしてくれます。そういう意味では非常に重要であると考えています。
-キャンサーボードについて、県内のほかの病院の取り組みはいかがでしょうか?
芦澤 研修部門ワーキンググループ長が長崎県の全病院を回って、キャンサーボードの位置づけやねらいを説明したのですが、まだあまり浸透していない状態です。
追い風になるのではないかと考えているのが、がんゲノム検査の実施です。当院でも、来週のキャンサーボードで、原発不明がんの患者さんにがんゲノム検査を行うか、検討することになっています。こうした事例があると、キャンサーボードにも厚みが出てくると考えています。
このキャンサーボードを、テレビ会議システムを使って、拠点病院の先生に聴講していただく方向で調整を進めています。キャンサーボードの意義を知っていただくと同時に、当院ががんゲノムを始めたという情報を共有していただく効果もあると考えています。
ただ、テレビ会議システムに電子カルテをそのまま写すとなると、個人情報の問題をクリアする必要があります。それが可能になれば、キャンサーボードの共有が実現するわけで、おそらく全国でも珍しいケースになるのではないかと考えています。
-実現すれば、効果が期待できそうですね。
芦澤 がんゲノム検査の体制を会議で周知したのですが、各主治医には情報が降りていないようで、主治医の先生から直接問い合わせがあります。こういった情報は、メールで知らせても、なかなか周知できないのですが、キャンサーボードによって、各拠点病院のがんに関する診療科の先生が認識してくれれば、「長崎大学病院に相談すればいい」とわかってもらえると思うのです。
-ほかのワーキンググループの今後の予定について教えてください。
芦澤 がん地域連携パスでは、現在、紙ベースの手帳を患者さんに持っていただき、検査データなどを記入しています。この手帳はそのまま残すのですが、データをあじさいネットにのせる準備をしています。緩和パスでも取り組みをされていますよね。
石井 退院前合同カンファレンスに参加できない先生は、あじさいネットを通じてカンファレンスに参加できます。情報共有が非常に簡単にできるので、病病連携や病診連携も少ない負担で実現できるのではと考えています。
-紙の手帳では患者さんが忘れてくる可能性もあるので、そういう意味では、ネットワークでデータを共有できるのは大きなメリットですね。
芦澤 テストデータを見せてもらったのですが、がん種別に、現在地域連携パスが何例走っていて、何例が終了したのか、一目で確認できるんです。
例えば、通常はかかりつけ医を受診して、半年に1回ぐらい当院で検査を受ける、その結果をかかりつけ医の先生はすぐに見ることができます。これまでは、1カ月は待つ必要がありましたが、情報も早いですし、安心感もあると思います。
ただ、患者さんの了解をとる必要がありますし、かかりつけ医の先生があじさいネットに加入していないと活用できないという問題もあります。
-拠点病院側から、かかりつけ医側のデータを知りたい場合は、どのように共有するのでしょうか?
石井 診療所の電子カルテや採血結果は見えないのですが、同じ環境でメールのやりとりができます。こちらから「どうですか?」というメッセージを送り、かかりつけ医の先生が対応してくれれば、処方箋の写真データを見ることができます。あとは、診療録上に記載された内容はオンタイムで見ることができるので、この仕組みに慣れている先生方の場合、こちらもタイムリーに患者さんの状況を知ることができます。
芦澤 あじさいネットはクローズなネットワークなので、リスクは低いと思うのですが、個人情報の保護は非常に重要な問題なので、しっかり準備をしたいと思います。

