埼玉県立がんセンター
病院長
坂本 裕彦
(取材日:2018年1月30日)

埼玉県立がんセンター
消化器外科
川島 吉之
(取材日:2018年1月30日)

経緯:県内の状況に合わせ「トップダウン方式」を導入
—まず、PDCAサイクルの取り組みを始めたきっかけと目的について教えてください。
坂本 PDCAサイクルを回すことが、がん診療連携拠点病院の要件として明記されるようになりましたが、最初の頃はあまり意識が向いていませんでした。病院の移転などもあって取り組みが遅れて、「なんとかしなければ」と焦り始めた頃、2016年のPDCAサイクルフォーラムに参加させていただきました。埼玉県では、さいたま赤十字病院がすでにPDCAサイクルの確保に取り組まれていて、その取り組みを伺って、「全県で取り組みましょう」と意気投合したんです。また、当院も継続的にフォーラムに参加しようと思いました。
それと前後して、国立がん研究センターから、「トップダウン方式で取り組みを進められたらどうですか」とご提案いただきました。埼玉県は人口が731万人で拠点病院が26あります。「全ての病院が集まりゼロから議論をしながら進めていくのは難しいかもしれない」と思っていたので、トップダウン方式は魅力的でした。
また、2016年のフォーラムで、東京大学大学院の水流聡子先生から説明があった「がん診療質評価班」で使用されているアンケートと改善ツールは素晴らしいと思いました。そこで、全拠点病院がトップダウン方式でPDCAサイクルを回すこと、そして「がん診療質評価班」の活動は希望する病院のみが取り組むことに決めました。
—トップダウン方式とは、どういうものなのでしょうか?
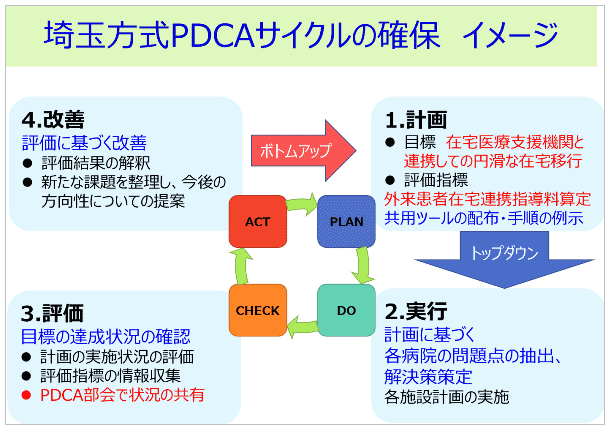
坂本 埼玉県全体で達成を目指す目標(全体目標)と、全体目標を達成するために共通で目指す目標(共通目標)を決めます。また「共通目標」の達成を目指し、拠点病院ごとに「施設目標」と「施設計画」をつくります。また各拠点病院の進捗状況を評価できるように「共通指標」も決めました。

—柱となる全体目標はどのように決められたのですか?
坂本 県のがん対策推進基本計画と整合性がある方が進めやすいだろうということで、埼玉県では、がん患者の在宅医療の推進を掲げているので、地域にある在宅療養支援機能をもつ医療機関との連携を進め、がん患者の在宅看取り率の向上を目指すことを全体目標にしたらどうかと考えました。合わせて、PDCAサイクル部会の立ち上げも提案することにしました。県の協議会でPDCAサイクルを回すことを明確にし、活動を推進していくには、部会をつくった方がいいと考えたからです。両提案が承認されたので、PDCAサイクル部会の部会長は、当院の「病院機能検討委員会」の委員長である川島吉之先生にお願いすることにしました。
—PDCAサイクル部会を立ち上げるご提案は、スムーズに承認されたのですか?
坂本 いえ、異論もありました。例えば「既存の部会でも、すでにPDCAサイクル的な活動を行っている。わざわざPDCAサイクル部会を立ち上げる必要はないのでは」といったご意見もありました。それでもPDCAサイクル部会を立ち上げたのは、各部会に横串を通す役割を期待してのことです。また、PDCAサイクル部会がつくるフォーマットやツールも、拠点病院に広められるのではないかと考えました。
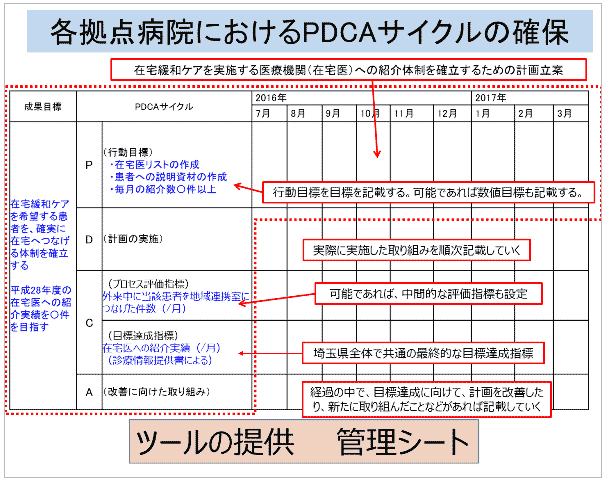
取り組みの概要:各部会の活動に横串を通すために
—横串を通すというお話がありましたが、そのために、どのような連携をされているのでしょうか? 例えば各部会のメンバーがPDCAサイクル部会にも入るといった方法をとられているのでしょうか?
坂本 まだそこまで活動が進んでいない状態です。現在のPDCAサイクル部会の状況は、私よりも川島先生の方が詳しいので、先生に説明をお願いしたいと思います。
川島 各部会は独立していて、部会ごとにPDCAサイクルを回しています。横串を通すためには、部会間でお互いの活動を知る必要があると思いますが、まだ不十分な状態です。
全体目標である「在宅看取り率の向上」を目指すには、緩和ケア部会の役割が重要になります。ただ、今のところ各施設内の体制整備が中心で、連携を進める取り組みはほとんど着手できていない状況だそうです。
—在宅医療に協力してくださる地域の先生方の数は、十分な状態なのでしょうか?
川島 受け皿は、まだ少ないという状況です。
—昨年のPDCAサイクルフォーラムでご発表いただいた際、「地域の状況を把握することから始めています」というお話があったと記憶しています。
川島 そうなんです。残念ながら、いまだにその段階にあります。
—ところで、がん診療連携協議会で決めたことを各拠点病院で取り組む流れになっているとのことですが、埼玉県立がんセンターではどのような取り組みをされているのでしょうか?
川島 どのような課題があるのかを明確にするため、院内のさまざまな職種の方に集まっていただきグループワークを行いました。そこで問題点を洗い出し、まとめたものを全体会議で発表しました。ただそれ以降は、院内の活動の情報収集が中心になっています。

効果:拠点病院の意識の変化が、在宅医療を推進する力になった
—取り組みの効果について、どのようにお感じでしょうか?
川島 国立がん研究センターが実施したアンケート結果によると、県内で医療の質の向上に取り組んでいる施設は約75パーセントで、少し動きが始まっていると感じます。PDCAサイクルに限らず、医療の質向上は、どの施設でも取り組まなければいけない課題なので、当面はトップダウン方式で各拠点病院に働きかけていきたいです。
坂本 先ほど川島先生から、受け皿が少ない状況であるという話がありましたが、少しずつ状況が変わっているとも感じています。以前は「在宅で診てくれる施設がない」とおっしゃっていた先生から、最近「ずいぶん移行できるようになりました」というお話を聞いたりします。在宅診療所や訪問看護ステーションがどんどん増えているので、ここ1,2年で状況がかなり改善していくのではないかと思います。
—施設が増加したという環境の変化だけでなく、トップダウン方式で活動を始められたことも後押しになっているのではないでしょうか?
坂本 そうであってほしいです。たしかに、拠点病院側の意識が変わったことも影響していると思います。受け皿を探す活動をスタートさせなければ、在宅診療所や訪問看護ステーションが増えているという環境の変化にも気づかなかった可能性がありますから。
—皆さんの意識の醸成ができたと言いますか、これまで見えなかったことに気づくようになったということでしょうか?
坂本 はい。地域によって在宅の受け皿には大きな差があることがわかってきたのも、ひとつの収穫だと思っています。国をあげて在宅医療を進める流れになっているので、今後は、がんの患者さんの受け入れに慣れていない地域の施設に伺って、講習をして差し上げることもわれわれの役割になるかもしれない。それがきっかけでお互い顔が見える関係になれば、受け入れをお願いしやすくなると思います。
—がんの在宅医療がきっかけで、他の疾患も在宅で診るようになっていくのかもしれません。これからは、がん以外の患者さんに対する在宅の受け皿も必要になるのではないでしょうか。
坂本 われわれの強みは、がんの患者さんを診られることです。その強みを生かしながら、ほかの疾患を視野に入れた上で在宅医療の質の向上を目指すという視点が必要なのかもしれないと思っています。
課題1:モチベーションアップのためボトムアップ方式への移行が必要
—県全体でPDCAサイクルを回していくにあたって、どのような課題があるとお感じでしょうか?
川島 マンパワーが十分とはいえないこと、また、拠点病院ごとに意識の違いがあるように感じています。
—病院の仕事の中心は診療です。PDCAサイクルは、それとは別の取り組みだと捉えられてしまうと、やらされ感が強くなって、うまく進まないような気がいたします。
川島 おっしゃる通りだと思います。
—各拠点病院に前向きに取り組んでいただくためには、テーマ設定が重要ではないかと思います。埼玉県は、在宅療養への移行をテーマにされていますが、今後も継続されるのか、それとも次の整備計画に合わせて新しい目標を設定されるご予定なのか、現時点ではどうお考えでしょうか?
川島 年に3回集合会議を開催しているのですが、前回の会議では、グループワーク形式で次のテーマについても議論しました。また、活動の進め方についてもトップダウン方式のままがよいのか話し合いましたが、はっきりした結論は出ていません
坂本 1年目はトップダウン方式でスタートしましたが、これは、まずPDCAサイクル部会の核をつくりたいと考えたからです。今後、取り組みたいテーマがボトムアップで上がってくるのであれば、その方がよいと思っています。「このテーマでやりたい」という意見が湧き上がってきてひとつにまとまった方が、次につながると思うんです。仮に提案しにくい、意見を出しにくいということであれば、ある程度候補を出した上で、グループワークなどで議論していただいてもよいと考えています。
ボトムアップの方がよいと思う理由はほかにもあります。PDCAサイクルを回すことを推進しているのは、「この手法を使うと進めやすい」と理解してもらって、手法を覚えてもらうためでもあります。PDCAはプラン(P)から始まるので、埼玉県でも「自分たちでプランを決めた」というところからスタートできたらという思いがあります。
—今後は、例えば、全拠点病院が同じ目標に取り組むのではなくて、いくつか目標があってもよいのかもしれませんね。
坂本 そうですね。例えばボトムアップ的に二つの目標が出てくるのであれば、二つのグループに分かれてPDCAサイクル競争をすると活動が活発になるかもしれません。
埼玉県内には拠点病院が26ありますから、グループにわけた方がよいのかもしれないです。東京都は、たしか6つのグループにわけられていました。そう考えてみると、このままトップダウン方式で進めるにしても、二つのグループにわける方法もある。こうでなければいけないという先入観は、もたない方がよいのかもしれないです。
二つのグループでそれぞれPDCAサイクルを回し、成果を出し合う。それをひとつにまとめて、次のアクションを考える。そういうやり方もありますね。
—目標が違うと、サイクルの回し方も違ってくるのかもしれませんね。また、お互いの間でうまくいった部分とそうでない部分を共有すれば、サイクルをうまく回すヒントが得られる可能性もあると思います。
川島 前回のグループワークでは、5つのグループに分かれたのですが、そのうち4つのグループのテーマが地域連携で、残りのグループが外来化学療法でした。実は、これは私が設定したテーマなのです。やはり、さまざまな角度から議論した方がよいと思います。
課題2:メリットがあることをどう伝えるか
—川島先生の方で、PDCAサイクルを回していくことにおいて、課題だとお考えのことはありますか?
川島 「がん診療質評価班」のアンケートと改善ツールを使用している施設は現在6カ所で、昨年度から増えていません。今後、施設数を増やしていくためにも、参加するとどのようなメリットがあるのか、お示しする必要があると考えています。
坂本 例えば、県内で2年続けて実施して改善が見られたという事例があるとよいと思います。まだ明確な成果が出ていない状態であれば、他県の事例でもよいので、成果が出ているケースをアピールしていくとよいと思います。
—取り組みの開始直後は目に見えた効果が出づらいため、モチベーションが上がらない傾向があるようです。実際に効果が出ている事例があることをお伝えするのは、重要なことだと思います。
坂本 アンケートの記入に時間がかかるとのご意見を耳にしたことがありますが、2時間程度で済むようなので、1年に一度のことであれば、それほど問題はないと個人的には思います。それよりも、担当者がひとりで記入するルールになっているので、その先生が異動したらどうなるかという問題があると思います。ただ、グループで議論しながら記入するとなると2時間では終わらないでしょう。このことは、班の立ち上げ時から参加されている先生方も把握されていると思いますし、評価が定まるまでは、同じ方法で継続した方がよいと思います。
今後:グループワークで見えてきた課題を解決していく
坂本 昨年秋に決まった国のがん対策推進基本計画をにらみながら、ヒアリングも終えて、ほぼ埼玉県の次期がん対策推進計画の最終案が固まった段階です。その中で、私が注目しているのは医科歯科連携です。
当院内ですでに連携が始まっていて、血液内科の無菌病棟では、埼玉県歯科医師会から派遣していただいた歯科衛生士さんに口腔アセスメントをお願いしています。血液内科の担当医師によると、患者さんの発熱の回数が減少するという効果が出ています。
口腔ケアは、診療報酬の裏づけがありますし、点数もアップしました。数値目標として設定できる上に、各拠点病院のインセンティブにもなる。また、実際に取り組めば成果も期待できるのです。ほかにも、フレイルの予防を進める上でも医科歯科連携は大事なので、個人的には広がっていくだろうと考えています。
—医科歯科連携は地域連携のひとつの形として、PDCAサイクルのテーマにもなる気がしますが、いかがでしょうか?
坂本 はい。少しずつ事例を増やしていけば、その様子を見て、さらに協力してくださる歯科の先生も増えていくと思います。今後、ボトムアップで「医科歯科連携をテーマにしましょう」という提案が上がってくると、すごくうれしいです。
—ほかにもお考えのことがあれば、教えていただけないでしょうか?
坂本 これまで取り組みを進めてきて、「次は、こんなことをやってみよう」という意見が出るようになりました。特にグループワークではさまざまな意見が出て、私自身、教えてもらうことも多いんです。
埼玉は、人口あたりの医師数が少ない県です。それでも医療が回っているのは、東京都に隣接しているからです。しかし、東京で治療を受けていた患者さんがBSCになると埼玉に戻ってくる。そういう患者さんの受け入れについて、グループワークの中で議論があったんです。「患者さんはどこまで告知されていて、何を望んでいるかという情報がないことで困っている」という意見に対して、紹介時に使用するフォーマットを作って、告知の状況や患者さんの要望を記入してもらうようにしたらどうか、という話になりました。仮にこれを県の全体目標にするのであれば、単にフォーマットを作るだけでなく、成果の検証も必要でしょう。そのためには、あらかじめ現状の調査もしておく必要がある。PDCAサイクル部会だけで回すのは少し難しいと感じますが、すごく大事なことだと思うんです。
—おっしゃる通りですね。
坂本 情報共有の仕組みがないと、患者さんからヒアリングするところから始めなければいけません。この問題を少しでも解決するためにも、PDCAサイクルで回すテーマにするのではなく、トップダウンで「新しいフォーマットを使ってみませんか」と配布する方法もあると考えています。賛同してくださった施設で使っていただければ、改善の方向に一歩踏み出すことができると思っています。

