鹿児島大学
大学院医歯学総合研究科・臨床腫瘍学講座 教授
鹿児島大学病院 腫瘍センター長
上野真一
(取材日:2016年12月14日)

——PDCAサイクルの取り組みにおける、鹿児島県の背景についてお聞かせください。
鹿児島県では、5年前にがん診療における「均てん化」をどう達成するかということを具体的に取り組み始めましたが、PDCAサイクルを通して、まずは「顔の見える関係づくり」を進めることに注力しました。
その背景としては、鹿児島県の医療に関しては、鹿児島大学(都道府県がん診療拠点病院)を中心にヒエラルキー構造ができていることがあげられます。他県をみても意外とヒエラルキー的なところは少ないと思いますが、鹿児島県の場合は比較的階層的になっています。
ですから、その構造をいかし、実際の診療面は各科におまかせし、まずはできるだけ病院や部門を横断した「顔の見える関係」をつくっていこうということから始まりました。
——「顔の見える関係づくり」に焦点が当てられたきっかけはあったのでしょうか?
先ほどは構造的な背景のお話をしましたが、実際には、大学にいても「顔の見える関係」は部門ごとにしかできません。横断的に物事を進めるには、結局のところ「顔の見える関係」性が重要で、そのためには何か契機となるツールが必要だと思ったことにあります。
そこで、最初に厚労省が地域連携パスを重点項目にあげていたことから、県下統一版の地域連携パス作成から開始しました。それまで県単位のものはあまり実績があがりませんでしたが、各がん様式を統一したパス作成後は、県内9つの2次医療圏を含む11の重点箇所にこちらから出向いてその意義や使用に関する研修会を開催しました。その際には、前もって地域のがん診療拠点病院や県指定病院関係者と協議し共催の型をとり、さらに、その地域の診療所スタッフや在宅ケアの関係者、また地域の薬局薬剤師さんへのお声掛けも行いました。
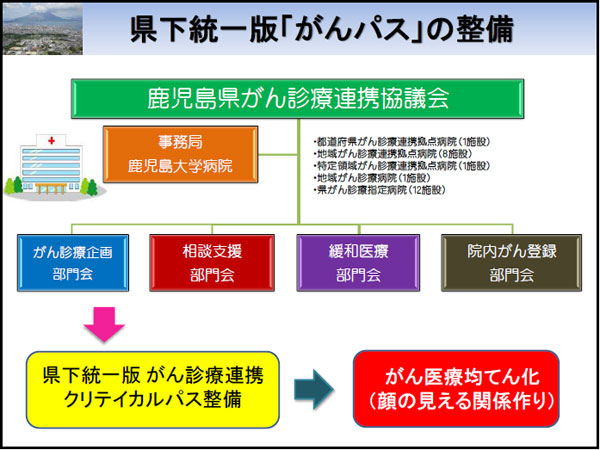
また、取り組みの一環として、県の補助事業として「私の手帳」センターの立ち上げを行いました。全拠点病院および指定病院が、がん診療連携の意向のあった県内すべての診療所やクリニックと包括的に連携が可能なようにしました。センターを中心に手続きの指導、具体的な取り扱い説明を行いながら必要書類を九州厚生局へ提出し、全県内のがん診療連携体制を書類上整えたわけです。
このような取り組みを通じて、各地域や病院それぞれの部門を担う関係者との間に、着実に「顔の見える関係づくり」ができてきたように思います。
ただ、この時点ではそれほど双方向性は強くありません。
それだけでは「均てん化」は難しいと考え、がん診療企画、がん相談支援、緩和ケア、がん登録の各部門の人たちに集まってもらい、それぞれの部門の企画や研修会を一緒に行う必要性を感じました。
幸い、それまでの過程で各部門顔の見える関係ができていたため、呼びかけには相応数の方が応じ、集まっていただけました。
結果、4部門合同研修会の開催とそれぞれの部門別研修会が続いてきたわけです。そして、部門ごとのPDCAサイクルに基づいた取り組みを通して、より良い体制づくりや能力向上がはかられていると思います。年2回の部門別研修会で不足する部門は、年6回程度まで増やしています。

——「顔の見える関係」という基盤をつくり、さらには「PDCAを活用しながら進めていく」というのは、どういった経緯で方向性が決定されたのでしょうか?
もともとは私の勉強不足もあったのですが、「PDCAサイクル」はあくまでも一企業のためのツールだと思っていました。加えて、鹿児島市のような場合、別の意味では病院は競合関係にもあるため、県や病院をあげて一緒にプランに沿って行動していくのはなかなか難しいのではと考えていました。
しかし、各病院内をみると、人員を十分に配置できないとか忙しさで日々過ぎてしまう部門は存在します。例えば、がん登録やがん相談支援などがそうですが、そうした部署から、「均てん化」や「顔の見える関係」を基に連携体制を整備していくことは可能ではないかと考えたのです。
——各病院が同じ目標に向かって進んでいくためのフックという認識でしょうか?
その通りです。
がん相談支援部門が先んじてPDCAの概念を自分たちで取り入れたところ、「これは良いかもしれない」ということで、続いて緩和ケアやがん登録の方でも取り入れていきました。
——他部門が取り組みを導入した要因について、より詳しく伺えますでしょうか?
がん相談部門で開始後、その取り組み(Plan)を国立がん研究センターで全国の「がん相談支援センター指標骨子」に取り上げていただいたと思うのですが、その資料を4部門合同研修会などで紹介すると、他部門の方々も刺激を受けていたようです。小人数の部門でも連携協働し、手づくりのPlanから始めたことが全国でも取り上げられる、と。
そこで、緩和ケア部門なども県全体での取り組みも可能という話になり、統一のフォーマット(「生活のしやすさに関する質問票」「疼痛評価シート」「疼痛パス」)やフォローアップ研修会、事例検討会などについて、PDCAサイクルを通して進めているという形です。

——本当にボトムアップで進めていった、と。
そうですね。1病院単位であれば、号令(トップダウン)により「PDCAに沿って進める」という形はとりやすいと思います。また、そうした場合はCheckも容易だと思うので、次のActにも繋げやすいのでしょう。
しかし、県単位ないしは病院合同でとなると、最初のPlanはどうにかできるかも知れませんが、それが継続的な取り組みに至るかは、なかなか難しいところがあると思います。
——たしかに、病院ごとに行う場合にはイメージがつきやすいという点はあるかと思います。逆に、県全体でとなると、参加している方々に「県のために」という実感をもってもらうことが非常に難しいかと思います。
そう思います。
したがって、各医療者にとって、患者さんの治療・ケアするうえで「互いの利益」を感じることが重要になるかと思います。また部門担当者の抱える悩みの解決にもなります。
それぞれの病院や個々が恩恵を感じるものでなければなかなか実行に移さないだろうし、続いてもいかないのではないかと考えています。
——全体を見渡している上野先生の目からみると、各部門での取り組みをどのようにご覧になっていますでしょうか?
とりわけ4部門合同研修会のような「全体会合」というのは、最初の1、2回はうまくいっても、継続はかなり大変なのではないかと危惧していました。しかし、参加者は増える傾向にあり、今はいくつかの病院から「この日は〇〇があるので、違う日程にしてください」など、会合の日程調整依頼もくるようになりました。
また、次のがん対策基本計画では、がんの個別医療や希少がんなど日本全体の目標において変化がもたらされると思いますし、混合診療を含んだ制度なども始まっています。その点、「今後ますます各地域・病院だけの取り組みでは難しく、県単位のような共にやっていく体制が必要ではないか」といった認識を共有できている点は、成果の1つではないかと考えています。
——では、情報共有の仕組みとして機能するようになっており、参加者にとってメリットや利益にも繋がっている、ということでしょうか?
そうです。そのような情報共有から次のAct ~ Planも生まれて来るかと思います。
加えて、自分たちの取り組みが健全に評価されてくると、ますますPDCAが続いていくのだろうと考えています。
——4つの部門はこれから増やしていく予定はありますか?
各部門では、すでにチームやグループを編成するなど、自主的に動いています。
例えば、相談支援部門は当初は4つの作業班に分けていたのですが、4つは多いなということで、教育班と渉外班に再編成するなどしています。ただし、「部門」数に関しては県の規則や病院人事も係るものですので、簡単に新設するわけにはいかないかと思います。
また、がん診療企画部門等の中では、いわゆる「ゲノム医療」に地方レベルでも対応できるような取り組みを行う必要性も出てくるかも知れません。「スクラムジャパン」のようなプロジェクトへのアクセスや、より一般化された際の患者さんへの情報提供やアクセス、診療体制づくりは教育も含めてなかなか地方の病院単位では難しいだろうと思います。
——事務局はどなたが主体となっているのでしょうか?
鹿児島県の場合には、大学とがん診療連携協議会の本部は同じですので、事務局は大学になります。なお、県の計画レベルの話の場合などは、県健康増進課になります。
——4つの部門の事務局は同じ方がされているのか、それとも部門ごとに異なっているのでしょうか?
がん診療連携協議会長は私が務めています。部門長はそれぞれ異なっており、基本的には鹿児島大学病院のスタッフが行っています。
——事務局で下準備を行うのはかなり大変だと思いますが、そこは大学が主体となって取り組んでいるのですか?
そうです。
2週に1度のペースで、部門スタッフと事務方が集まって会議を行っています。内容としては、もちろん病院内の課題について協議しますが、連携協議会の内容についても話しますので、それほど、認識のズレや漏れはないように思っています。
——他部門がどのように動いているのかもおおよそ把握できているということでしょうか?
よくわかっていると思います。
例えば、全国がん診療連携協議会や全国部門会などの内容も1週間後には還元されていますし、また、各部門の取り組みがここで難渋しているというようなこともわかっています。
——それはすごいですね。事務局を動かす点で苦労するという話はよく伺うのですが、鹿児島県の場合はどのような工夫をされているのでしょうか?
結局は最初に関わったパス事業や合同研修会創設で行動を共にし、横断的にいい関係が構築され、また担当者が変わってもそれが引き継がれていることが大きいのではないかと思います。ただ、これがほかでも通用するのかどうかはわかりません。
一般的に、組織横断的にとなると集合1つでも役所的であったりします。ですので、やはり「お互いの利益」を感じて集まってくれている側面は大きいのではないかと思っています。
——そうした活動において、事務方は「業務」として認められているのでしょうか?
そうです。医務課の担当者が変わっても業務内として協力いただいていますし、私も各部門の部門長も事務方も「イーブン」であると認識しています。
一方、厚労省からくるアンケート調査なども、事務方だけで依頼や処理をするのは大変ですので、私の方から進め方を提案することもあります。
——風通しがいいという意味で、素晴らしいと思います。さて、今後はどのようなご活動を予定していますか?
大きくは、引き続きPDCAを各部門で回していくこと、さまざまな情報共有をはかることです。そして、国の政策に対応していくことです。
例えば、ゲノム医療に地方でどう対処できるか、さらにはライフステージに応じたがん医療となれば今までの概念だけでは対応しきれないと思いますので、具体的な問題からいろいろな解決法まで情報共有をはかっていかなければなりません。その中には就労支援もあります。鹿児島県はモデル地域だったので就労支援はすでに始めていますが、相談支援室や連携室担当者のみの認識で終わりがちで、それが各拠点病院医療者の間で認識され、また行政や事業者との間で円滑に役割を担えるようにする必要があるのだろうと思います。
このような国の政策に合わせた次の課題を、研修会などを通してどのように情報共有や研修をはかっていくか、活動性の幅広さが求められる難しさがあります。
——第3期の計画でゲノム医療はおそらく記載されると思うのですが、特に鹿児島県は取り入れが早いと思いました。
早いというよりも、プレシジョン・メディシンについてNHKで扱われてから、がん相談支援部門に10件ほどのお問い合わせの電話が来ました。
ご存じの通り、もちろん肺がんなどは(取り組みや認知が)進んでいるわけですが、まだまだ該当する診療科と治療を受けている方々しか知らないという状況です。したがって、ほかのメディカルスタッフ、ひいては病院や県単位で、どの程度の対処をしていくかというのは問題点となるだろうと思っています。
——今までなかった電話相談が出て来た場合には対応に時間がかかるかと思います。今後の体制としてはどのように対応されるご予定でしょうか?
もちろん診療科との兼ね合いはありますが、がん相談に、私や診療医が時間を設けて対処するというのは、1つの案です。
それから、北海道大学病院などが行っている「がん遺伝子診断部」のようなものが、近い将来鹿児島県にも必要になると思います。
——なるほど。全体として、必要だと考えた取り組みにすぐに取り掛かる鹿児島県の意識や体制づくり、非常に素晴らしいと思いました。
どの程度のものが要求されているかわからないですが、始めてみなければわからないところもありますし。
——それはある種、鹿児島の県民性からくるものなのでしょうか?
そうですね。
鹿児島県民のモットーの1つは、「泣こかい 飛ぼかい、 泣こよか ひっ飛べ(迷って泣くぐらいなら、思い切って跳べ)」というものですので、こちらがスタッフに引っ張られている面も多々あります。その積極性はできるだけ支えたいと思っていますし、地域に即したより良いがん医療もそこから生まれるだろうと思っています。

