がんのリハビリテーション医療は、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力を維持・向上させるために受ける医療です。これまでリハビリテーション医療は、脳疾患などに対して行われてきましたが、がん治療の中でも重要な役割を持つようになってきています。リハビリテーション医療は、がんと診断された直後から受けることができます。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行われます。
1.がんとリハビリテーション医療
リハビリテーション医療を受けてよりよい生活を送りましょう
がんになると、がんそのものによる痛みや食欲低下、息苦しさ、だるさによって今まで通り動けなくなったり、手術や薬物療法、放射線治療などを受けることによって身体機能が落ちたり、損なわれたりすることがあります(表1)。
このような状況では、日常生活に支障を来し、家事や仕事、学業など社会生活への復帰が難しくなり、生活の質が著しく低下することがあります。しかし、がんになっても、日常生活を維持し、本人が望むその人らしい生活を送ることは可能です。そのために欠かせないのがリハビリテーション医療です。がんと診断された直後はさまざまな不安もある時期ですが、主治医と相談しながらリハビリテーション医療を受けることが勧められます。いつの時期からでも始められますが、なるべく早い時期から開始することが勧められています。
対象と種類

2.リハビリテーション医療を受ける時期と病期別の目的
がんと診断された直後からどのような時期でもリハビリテーション医療が行われます
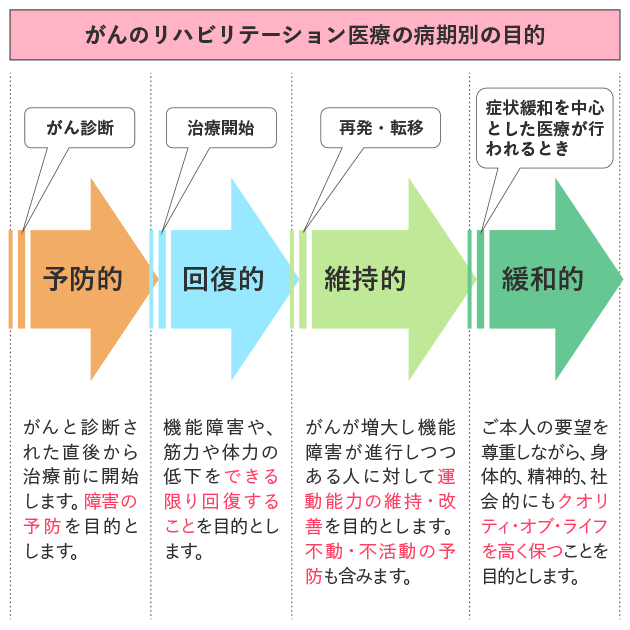
通常のリハビリテーション医療は、体に何らかの障害が起こってから受けるのが一般的です。一方、がんのリハビリテーション医療では、がんと診断された後、治療による合併症や後遺症などを予防する目的で、治療が始まる前、あるいは治療を受けた直後から行われることがあります(予防的リハビリテーション)。このように予防が重視されていることが、脳卒中などほかの分野のリハビリテーション医療とは大きく異なる点です。
がんのリハビリテーション医療は、治療のどのような時期においても、どのような病状であっても、受けることができます。診断された直後から始める「予防的リハビリテーション」、治療と並行して受ける「回復的リハビリテーション」、再発/転移の時期には「維持的リハビリテーション」、症状緩和を中心とした医療が行われるときには「緩和的リハビリテーション」と、がんの治療の時期に応じて、リハビリテーション医療の目的や役割が異なります(図1)。
3.リハビリテーション医療を受けられる医療機関
リハビリテーション医療を受けることができる医療機関が増えています
がんのリハビリテーション医療に取り組む医療機関は、年々増えています。多くのがん診療連携拠点病院では、がんのリハビリテーション医療について十分な知識と経験を持つスタッフがいる、リハビリテーション室(図2)や必要な機器があるなどの基準を満たしており、適切なリハビリテーション医療を受けることができます。また、それ以外の病院でも、リハビリテーション医療を受けることができる場合があります。
自分が暮らしている地域のがん診療連携拠点病院が、どのようなリハビリテーション医療を行っているか知りたい場合は、がん診療連携拠点病院にあるがん相談支援センターに問い合わせてみるのもよいでしょう。

さまざまなスタッフが支えます
がんのリハビリテーション医療は、がんに対する治療と並行して行われます。がんの治療の担当医や看護師、リハビリテーション医療を担当するリハビリテーション科医、リハビリテーションスタッフ(理学療法士:PT、作業療法士:OT、言語聴覚士:ST)などがご本人と治療計画を共有しながら実施していきます。
1)リハビリテーション科医
身体機能の低下や障害の程度を予測または評価し、ほかの職種の意見も参考にしながら治療計画をつくります。がんの治療の担当医、看護師らとの連携・調整を図り、リハビリテーション医療を指導・実行します。がんの治療による合併症が出現した場合は検討し、適切に対応します。
2)看護師
身体機能の低下や障害の程度を把握した上で、ご本人が安心してリハビリテーション医療に取り組めるように日常生活の視点からサポートします。また、ご本人が自主的にリハビリテーション医療を行えるよう、病棟での支援も行います。
3)理学療法士(PT)
がんの発症や治療に伴う「体力低下」などによって日常生活に必要な動作がしづらい、もしくはその可能性がある患者に、運動療法などのリハビリテーション医療を行います。
[PT]英語名Physical Therapistの略。
4)作業療法士(OT)
生活における動作練習や福祉用具を用いて、患者の食事や洗面、入浴、着替えなどの日常生活機能を維持・回復改善させたり、社会参加を促したりする役割を担います。
[OT]英語名Occupational Therapistの略。
5)言語聴覚士(ST)
難聴や発声・発語などの障害と、その影響でコミュニケーションに問題がある場合や、のみ込みがうまくできない患者に訓練、指導、助言を行い、日常生活機能の回復や改善のためのリハビリテーション医療を行います。
[ST]英語名Speech-language-hearing Therapistの略。
6)義肢装具士(PO)
医師の処方に基づき、義肢や装具の装着部位の採寸や採型をして作製し、体に合わせます。
[PO]英語名Prosthetist and Orthotistの略。
7)その他の医師や専門職
リハビリテーションスタッフのほかに、精神腫瘍科医、歯科口腔外科医、管理栄養士、心理士、メディカルソーシャルワーカー(MSW)、ケアマネジャー、訪問看護師、介護福祉士などが関わることもあります。
4.手術とリハビリテーション医療
手術による合併症・後遺症の予防や、手術後のスムーズな回復に役立ちます
以前は手術後に合併症が起きた場合にリハビリテーション医療が始まることが一般的でしたが、現在では、手術前から始めると良いといわれています(図3)。手術前はさまざまな不安がある時期です。担当医やその他のスタッフに具体的な方法について相談をしながら、無理をしない範囲で、運動や、呼吸リハビリテーションなどの手術前のリハビリテーション医療を受けましょう。
リハビリテーション医療の考え方
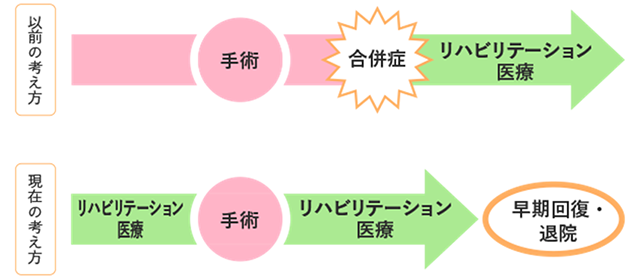
手術前および手術後すぐからリハビリテーション医療を受けることは、(1)手術による合併症を予防し、(2)後遺症を最小限にして、(3)手術後の回復をスムーズにし、(4)早期の退院につながるメリットがあります。
また、手術前のリハビリテーション医療の具体的なメリットとしては、以下の点があげられます。
- 手術後の早い時期よりベッドから離れて生活すること(早期離床)の必要性を手術前から理解することにより、手術直後の時期から積極的にリハビリテーション医療に取り組める
- 手術前からリハビリテーションスタッフと面識があることで、手術後のリハビリテーション医療も安心してスムーズに受けられる
- リハビリテーションスタッフから見通しを説明してもらうことで、後遺症や社会復帰に対する不安が少なくなる
- 腹式呼吸法などを手術前に訓練しておくことで、手術後に呼吸が苦しくなったときにうまく対処できる
- 身体機能(体力、筋力など)を高めて手術に臨むことで、術後の後遺症や合併症が軽くなる
手術前から受ける「呼吸リハビリテーション」は、手術後に起こりやすい肺炎を予防する効果があります。肺炎は、手術後の痛みや麻酔の影響で呼吸が浅くなり、痰がうまく出せず、肺の奥にたまることによって起こりやすくなります。「呼吸リハビリテーション」は、専用の器具を使ったり、腹式呼吸法を訓練したりして行っていきます。また、手術後の早い時期からベッドに座ったり、病室内を歩いたりすることも大切です。
このほかにも、いろいろなリハビリテーション医療の方法があります。手術を受ける際には、手術に伴う体への影響や、それに対するリハビリテーション医療の内容について担当医に確認しておきましょう。
5.薬物療法や放射線治療とリハビリテーション医療
薬物療法や放射線治療においても、体力低下の予防や、だるさ(倦怠感)の軽減に役立ちます
薬物療法や放射線治療の治療中・治療後のリハビリテーション医療といわれても、多くの人はピンとこないかもしれません。しかし薬物療法や放射線治療による治療中は、筋力の低下や身体機能の低下が起こりやすくなるため、リハビリテーション医療を受けることが重要です。
薬物療法や放射線治療を受けているときは、治療による体への負担や精神的なストレスを感じたり、気持ちがふさぎ込んだりするなどして、心身ともに疲れ果ててしまうことがあります(全身衰弱)。それに伴い、食欲が低下して栄養状態が悪くなったり(栄養障害)、だるさ(倦怠感)を感じて活動量が少なくなったりすること(活動性低下)もあります。
体の中にがんが存在している状態(担がん状態)では、がんの組織がほかの正常な組織が摂取しようとする栄養を奪ってしまうことによる体の衰弱(がん悪液質)が起こりやすく、身体機能にさらに悪影響を及ぼします。
こうして栄養障害が起き活動性が低下すると、筋力が落ちて体力も低下し、少し動いただけでエネルギーをたくさん消費するため、いっそう疲れやすくなります(筋萎縮[筋肉の容量が減ること]・筋力の低下・身体機能の低下)(※)。そして、疲れるから動かない、動かないから体力が低下するといった悪循環におちいり、ついには寝たきりの要介護状態におちいることもあります(図4)。
(※)筋肉量が減少し、筋力や身体機能が低下している状態のことを、サルコペニアと呼ぶこともあります。
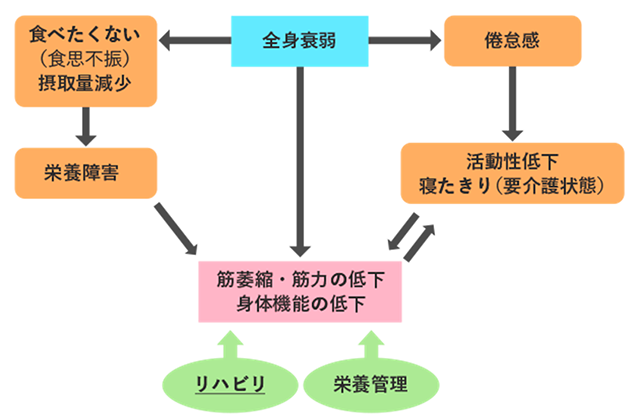
このような悪循環を阻止するためには、運動によるリハビリテーション医療と栄養管理が最も重要です。運動をすることによって身体機能が高まるため、動いてもエネルギーをそれほど消費しなくなり、疲れにくくなります。また、すっきりした気分になり、精神的苦痛も軽減されて毎日が快適になることが期待できます。
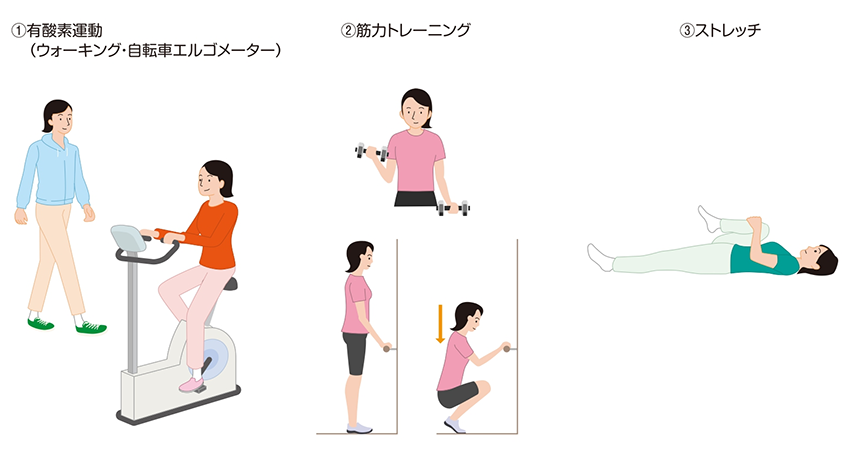
運動によるリハビリテーション医療は、治療中から開始すると、より効果が高いといわれています。週150分以上の中等度の有酸素運動と週2~3日(1日おき)の上半身・下半身の大きな筋肉を中心とした筋力トレーニングとストレッチを行うのが理想的です(図5)。
中等度の有酸素運動には、早足での散歩や、自転車エルゴメーター(※)などがあります。筋力トレーニングには、スクワットや腕立て伏せなど自分の体重で負荷をかけて行う自重トレーニングや、専用のおもり(ダンベルなど)やゴムバンドを用いる方法、トレーニングマシンで行う方法があります。大胸筋・広背筋・大腿四頭筋などの大きな筋肉を中心に、それぞれ1日に8~12回行います。自分にとってどのような方法が良いか、適切な回数はどのくらいかについて、担当医や、リハビリテーション科のスタッフに尋ねてみましょう。
※エアロバイクともいわれる、自転車の形をした、室内用の運動器具(図5①)
運動の強度は、「ややきつい」と感じる自覚的な強さ(自覚的運動強度)が目安になりますが、特に治療中の場合には、体の調子をみながら、少し物足りないくらいから始めて、無理をせずに自分のペースで、毎日コツコツ続けるようにしましょう。
また、運動によるリハビリテーション医療にあわせて、栄養管理が行われます。栄養管理では、管理栄養士による栄養指導が行われることがあります。体の状況や、日常的な食事を見直して、栄養が十分足りているかを評価します。必要な場合には、栄養補助食品を用いるなどして、栄養状態を維持・改善します。
治療中・治療後に効果的な運動
6.症状緩和を中心とした医療が行われるときのリハビリテーション医療
自分らしさを保つためのリハビリテーション医療もあります
症状緩和を中心とした医療が行われるときには、がんの進行とともに体力が低下し、自分で動くことが難しくなってくることもあります。
そのような時期に、ご本人の要望を十分に尊重し、残っている能力をうまく生かしながら、身体的、精神的、社会的に生活の質を高く保つことを目指して、リハビリテーション医療が行われることがあります(緩和的リハビリテーション)。リハビリテーション医療を受けることで、自分で動いたり、食べたり、排泄したり、話したりするなど、自分らしく生活することを目指します。
そのためには、早めにリハビリテーション医療を取り入れることが大切です。ベッド回りの環境を整えたり、補助具を利用したり、姿勢を工夫したり、リハビリテーション科のスタッフや看護師から定期的な運動について指導を受け、横になっている時間が増加しないような予防策をとるとよいでしょう(表2)。

痛みによって活動が制限される場合には、我慢せずに医師や看護師に伝え、痛み止めを処方してもらうことも大切です。手足の関節のストレッチやマッサージ、温熱療法や寒冷療法などの物理療法が痛みの緩和に有効なこともあります。
また、この時期に半数以上の人にみられるのが呼吸困難の症状です。リハビリテーション医療を活用することで、つらい症状を和らげられる場合があります。例えば、(1)横になるより座ったほうが、横隔膜が下がって呼吸しやすくなるため、体位を工夫し、楽な姿勢を上手にとる、(2)呼吸が苦しいため、早く息を吸い込もうとして浅い呼吸(胸式呼吸)になるが、悪化の一因にもなるので、深い呼吸(腹式呼吸)をするように意識をする、(3)歩行や足踏みのような軽い運動をすると、気管支が拡張され、のどに絡んだ痰も出やすくなり、呼吸が楽になる、などがあります。
ホスピスや緩和ケア病棟などでも、リハビリテーション医療を受けることができます。どんなリハビリテーションが自分に必要か担当医やリハビリテーション科のスタッフに尋ねてみましょう。
7.在宅療養でのリハビリテーション医療
在宅療養でもリハビリテーション医療を受けられます
自宅で過ごすことを希望する人は、退院するときにリハビリテーション科医やリハビリテーションスタッフに身体機能の状態や自宅の環境などを評価してもらい、日常生活に必要な動作(ADL)を維持・向上するためのアドバイスを受けたり、在宅リハビリテーションのプログラムを組み立ててもらったりするとよいでしょう。
ただし、体の状態は変化するため、継続的にリハビリテーション科医やリハビリテーションスタッフに関わってもらうことが望ましいです。自宅で過ごす場合にどのような制度を利用できるかについて、受診している病院に所属するメディカルソーシャルワーカー(MSW)やかかりつけ医、ケアマネジャーに相談してみましょう。市区町村役場の介護保険課で相談することもできます。
医療保険制度で通院リハビリテーションを受けたり、介護保険制度で訪問リハビリテーションや通所リハビリテーションを利用できたりする場合があります。
訪問リハビリテーションでは、理学療法士(PT)や作業療法士(OT)、言語聴覚士(ST)が定期的に自宅を訪問し、日常生活に必要な動作を行うための機能訓練をはじめ、さまざまな支援を行います。自宅でリハビリテーション医療を受けることは、気分転換になったり、「治療が続けられている」という安心感や達成感につながったりすることもあります。通所リハビリテーションでは、自宅まで迎えに来てもらえるメリットがあり、専門の設備を備えた施設でリハビリテーションが可能です。外出することで生活のメリハリや気分転換にもつながります。
8.家族や周りの人に知っておいてほしいこと
適切ながんのリハビリテーション医療を受けるためには、リハビリテーション医療に対する家族や周りの人の正しい理解が大切です。がんの治療を受ける際には、治療による体への影響にはどのようなものがあるか、それに対してどのような対応をしてもらえるのかについて、担当医や看護師に尋ねてください。また、リハビリテーション医療を受けることができるかについて、担当医に相談してみましょう。
家族や周りの人が、リハビリテーション医療について正しく理解することは、患者本人の支援だけではなく、家族や周りの人の負担軽減にもつながります。看護師やリハビリテーションスタッフから適切な介護の方法を教わったり、患者本人が動きやすいように家の中に手すりをつけるなど生活環境を整備したりすることで、自宅で看病しやすくなることにつながります。
リハビリテーション医療は、がんと診断された直後から、あらゆる状況に応じて行われるため、リハビリテーション医療を受ける場所もさまざまです。地域のがん診療連携拠点病院にあるがん相談支援センターでは、リハビリテーション医療に関するさまざまな疑問や悩みについて、相談することができます。
9.参考文献
- 日本リハビリテーション医学会がんのリハビリテーション診療ガイドライン改訂委員会編.がんのリハビリテーション診療ガイドライン第2版.2019年,金原出版.
- 日本がんリハビリテーション研究会編.がんのリハビリテーション診療ベストプラクティス第2版.2020年,金原出版.
10.その他の関連情報
作成協力