腎芽腫の治療は、手術(外科治療)、放射線治療、薬物療法があります。治療方法は、病期と組織型によって選択されますが、これらをうまく組み合わせて治療する、集学的治療が行われます。
1.病期と治療の選択
治療は、がんの進行の程度を示す病期やがんの性質、患者の体の状態などに基づいて検討します。腎芽腫の治療を選択する際には、次のことを調べます。
1)病期(ステージ)
腎芽腫の場合には以下のように、手術(または生検)で得られた結果を基本として、Ⅰ期からⅤ期に分けられます。浸潤・転移の有無(腫瘍の広がり)によって病期が決まり、病期ごとに標準的な治療が実施されます(表1)。

2)がん組織の性質(組織型)
腫瘍細胞の組織型(顕微鏡で観察したときのがん組織の外見)は治療方法の選択を左右し、予後に影響します。具体的には予後良好の組織型と予後不良の組織型に分けられます。
(1)予後良好の組織型(Favorable Histology:FH)
がん細胞の外観が正常な腎臓の細胞とあまり違わない組織型です。腎芽腫のおおむね80%以上がこのタイプで、化学療法に対する反応が良好です。
(2)予後不良の組織型(Unfavorable Histology:UH)
がん細胞が退形成(細胞分裂が速く、正常な腎臓の細胞と外観が大きく異なる)を示す組織型です。退形成性の腫瘍では、1カ所にとどまっている場合もあれば(限局性)、ある領域に広がっている場合もあります(びまん性)。限局性の腫瘍はびまん性の腫瘍よりも予後が良好です。しかし一般的にこのタイプの腫瘍は、同じ病期のほかの腎芽腫よりも化学療法に対する反応が良くありません。
3)治療の選択
治療法は、腫瘍の性質や体の状態などから検討します。患者やご家族の希望なども含めて検討し、担当医と共に決めていきます。
図2は、腎芽腫の治療について、一般的な流れを示したものです。担当医と治療方針について話し合うときの参考にしてください。
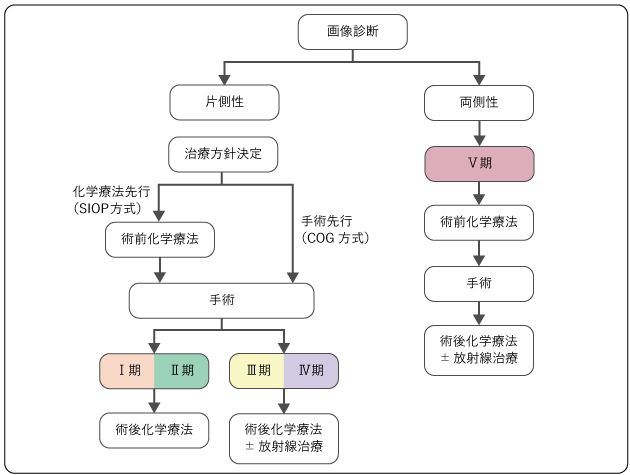
小児腎芽腫に対する初期治療法は、①全摘術を行った後、その手術および病理検査の結果を基に術後の化学療法や放射線治療を行う米国COG(Children’s Oncology Group)方式と、②化学療法を先行して腫瘍の縮小を図った後、全摘術を行うSIOP(Societe Internationale d’Oncologie Pediatrique:International Society of Paediatric Oncology)方式の2つに大別されます。いずれの治療法でも、同程度の治療成績が得られており、腎芽腫の予後の良好な場合では、90%近くの高い生存率となっています。
日本では米国COG方式に従って治療する施設が多かった経緯があります。米国COG方式では、まず腫瘍を摘出するため、正確な病理診断と病期診断に基づく適切な術後化学療法を選択することができるなどの利点があります。
一方、SIOP方式では、腫瘍が大きい場合には化学療法により腫瘍を縮小させ、手術時の破裂などの合併症を回避することができます。手術時のリスク回避により過剰な化学療法や放射線も回避できるため、晩期合併症リスクも軽減されます。また、化学療法の後に腫瘍を摘出するため、化学療法の効果を判定できるという利点があります。
治療反応性の良い予後良好の組織型(低リスク)では、副作用のリスクも考慮して強度の低い治療を選択しますが、治療反応性の悪い予後不良の組織型(高リスク)では、薬の量や種類を増やしたり、放射線治療を追加したりするなど、副作用のリスクは高まりますが強度の高い治療に切り替えます。
両側性腫瘍があるⅤ期では、できるだけ正常な腎臓を残して腫瘍だけを摘出するため、手術前に化学療法を行って腫瘍の縮小を図ります。原則として、それぞれの腎芽腫に対して組織型と腫瘍の広がりを検討し、より進⾏している側に適合する治療を⾏います。
2.手術(外科治療)
治療の基本は⼿術による腫瘍の切除です。多くの場合は、腫瘍がある腎臓全体を切除する手術が行われますが、両側の腎臓に腫瘍がある場合は可能な限り健常な腎臓組織を残す手術が行われることもあります。
健常な腎臓組織を残す際、腫瘍が切除可能な大きさの場合には、まず腫瘍を切除し、それから必要があれば化学療法を追加します。
また、化学療法を⾏って、腫瘍を⼩さくしてから手術を行う場合もあります。まれに大きな腫瘍では、腫瘍血栓というがん組織を中心とした血のかたまりが腎静脈、下大静脈、さらに心房の中にまでできていることがあります。化学療法によりできるだけ⼩さくしておいて、これらの腫瘍⾎栓ごと切除します。必要があれば人⼯心肺を使用することもあります。
3.薬物療法
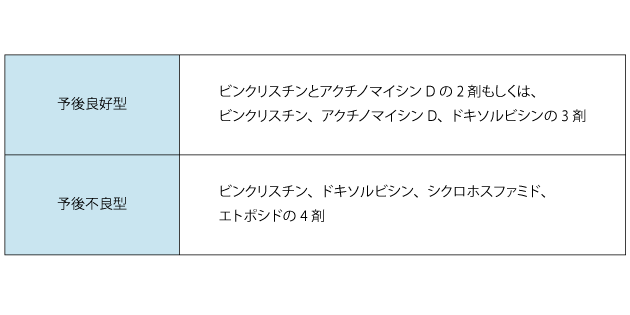
薬物療法の1つである化学療法は、細胞障害性抗がん薬を用いて、がん細胞の増殖を抑えます。薬の組み合わせは、病期と組織型によって選択されます。薬の種類や組み合わせは、臨床試験の結果などによって変わることがあります。その都度、担当医にご相談ください(表2)。
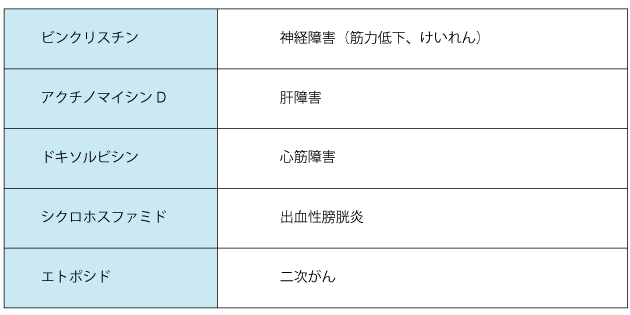
化学療法による副作用
骨髄抑制(白血球の減少)に伴う感染症のほかに、それぞれの薬剤に対応して以下のようなものがあげられます。また、細胞障害性抗がん薬のすべてに共通する副作用としては、不妊があります。⾻髄抑制以外の副作用は、必ず生じるものではありませんが注意が必要です(表3)。
4.放射線治療
局所の再発が多いと考えられる組織型や病期に応じて、腹部への放射線照射が⾏われます。また、肺転移がある場合には肺への照射が⾏われます。
5.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、学校のことや、将来への不安などのつらさも経験するといわれています。
緩和ケアは、がんに伴う心と体、社会的なつらさを和らげます。がんと診断されたときから始まり、がんの治療とともに、つらさを感じるときにはいつでも受けることができます。
支持療法とは、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くするための予防、治療およびケアのことを指します。
本人にしか分からないつらさもありますが、幼い子どもの場合、自分で症状を表現することが難しいこともあります。そのため、周りの人が本人の様子をよく観察したり、声に耳を傾けたりすることが大切です。気になることがあれば積極的に医療者へ伝えましょう。
腎芽腫においては、局所再発と、肺転移などによる再発がありますが、局所再発では腹部の固形腫瘍と同様に、腹痛や腹部膨満、腸閉塞などに対するケアが必要となります。また、肺転移による再発では呼吸障害に対するケアを考慮する必要があります。
6.再発した場合の治療
再発は腫瘍が最初に発生した部位の周囲の組織で起こることもあれば、転移巣で再発することもあります。腎芽腫は、最初片側の腎臓だけにできた場合であっても、その後にもう⼀方の腎臓に生じることがあります(全体の1~3%)。
再発した場合に推奨される治療法は定まっていません。選択肢としては、多剤併用化学療法、手術および放射線治療、場合により自家造血幹細胞移植(本人の血液中の造血幹細胞を用いる移植)を追加するなどがあります。それぞれにより状態は異なるため、症状や体調あるいは希望に応じて治療やケアの⽅針を決めていきます。
