1.がんゲノム医療とは
1)ゲノムとは
ゲノムとは、遺伝子をはじめとした遺伝情報の全体を意味します。
ゲノムは体をつくるための、いわば設計図のようなもので、一人一人違っています。
詳細は下記をご覧ください。
2)がんゲノム医療とは
がんゲノム医療は、遺伝子情報に基づくがんの個別化治療の1つです。
「がんゲノム医療」では、主にがんの組織を使って多数の遺伝子を同時に調べる「がん遺伝子パネル検査(がんゲノムプロファイリング検査)」によって、一人一人の遺伝子の変化や生まれ持った遺伝子の違い(遺伝子変異)を解析し、がんの性質を明らかにすることや、体質や病状に合わせた治療などが行われています。全国にがんゲノム医療中核拠点病院やがんゲノム医療拠点病院、がんゲノム医療連携病院が指定されており、全国どこでもがんゲノム医療が受けられるようになることを目指して、体制づくりが進められています。
一部のがんの治療では、すでに標準治療として、がんの組織などを用いて1つまたはいくつかの遺伝子を調べる「がん遺伝子検査」を行い、遺伝子の変化に対応した薬が使われています。このように、1つまたはいくつかの遺伝子を調べるがん遺伝子検査はがんゲノム医療に含まれません。
がん情報サービスでは「がんゲノム医療」と「がん遺伝子検査」を分けて説明します。がん遺伝子検査については「がん医療における遺伝子検査」をご覧ください。また、中には、生まれもった遺伝子の個人差が主な原因となって発病する遺伝性腫瘍(家族性腫瘍)もありますが、このページでは遺伝性腫瘍以外のがんに対するがんゲノム医療について説明します。遺伝性腫瘍については「遺伝性腫瘍・家族性腫瘍」をご覧ください。
3)がんゲノム医療が行われる場合
がんゲノム医療は、標準治療がないまたは終了したなどの条件を満たす場合に、一部が保険診療として行われています。
多数の遺伝子を同時に調べる検査である「がん遺伝子パネル検査」は、標準治療がないまたは終了したなどの条件を満たす場合に、「がんゲノム医療」として、一部が保険診療で行われています(図1)。
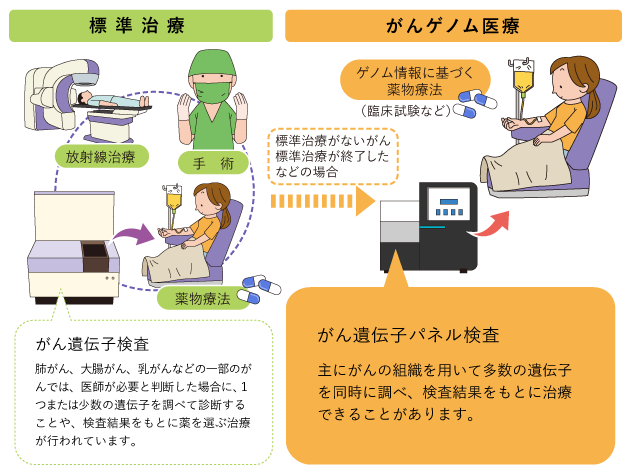
2.がん遺伝子パネル検査
1)がん遺伝子パネル検査とは
がん遺伝子パネル検査は、合う薬があるかどうかを調べる検査です。
がん遺伝子パネル検査は、生検や手術などで採取されたがんの組織を用いて、高速で大量のゲノムの情報を読み取る「次世代シークエンサー」という解析装置で、1回の検査で多数(多くは100以上)の遺伝子を同時に調べます。
遺伝子変異が見つかり、その遺伝子変異に対して効果が期待できる薬がある場合には、臨床試験などでその薬の使用を検討します。
2022年4月現在、がん遺伝子パネル検査の一部は保険診療や先進医療で行われており、研究開発も活発にすすめられています。
2)検査の流れ
がん遺伝子パネル検査では、一度に多くの遺伝子を調べます。
例えば、ある特定の遺伝子変異があった場合には、解析結果について複数の専門家で構成される委員会(エキスパートパネル)によって検討されます。担当医はこれを診断や治療の参考にして、遺伝子変異に効果が期待できる薬があるかどうか検討を行います。
効果が期待できる薬がある場合には、臨床試験などを含めてその薬の使用を検討します(図2)。効果が期待できる薬がない場合には、ほかの治療を検討します。
がん遺伝子パネル検査を実施しても遺伝子変異がなかった場合にも、ほかの治療を検討します。
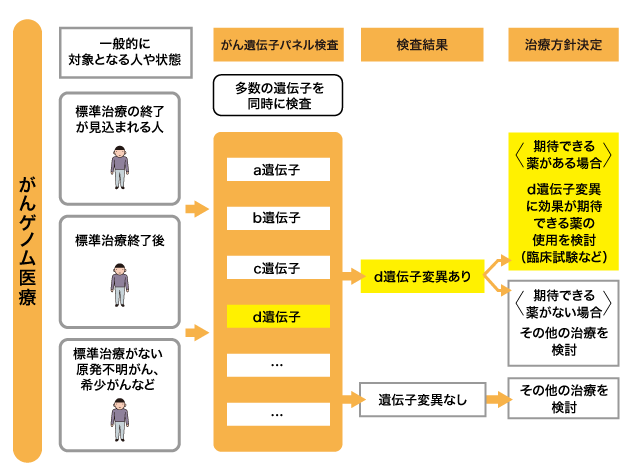
3)検査の対象となる人や状態
がん遺伝子パネル検査は、誰でも受けられるわけではありません。
現在(2019年10月)、がん遺伝子パネル検査は誰でも受けられるわけではありません。一般的には、①標準治療がない固形がん、②局所進行もしくは転移があり、標準治療が終了した(終了見込みを含む)固形がんの人で、次の新たな薬物療法を希望する場合に検討します。また、全身状態などの条件もあります。
4)検査結果に基づく治療
がん遺伝子パネル検査を受けても必ず治療法が見つかるわけではありません。
がん遺伝子パネル検査の前には、あらかじめ以下についても知っておくことが大切です。
(1)がん遺伝子パネル検査で期待できること
がん遺伝子パネル検査を行って遺伝子変異が見つかった場合は、その遺伝子変異に対応した薬があれば、臨床試験などでその薬を使用することを検討できます。また、新たな治療法の開発などにつながる可能性があります。
(2)がん遺伝子パネル検査の留意点
- 検査の結果、遺伝子変異が見つからない場合もあります。
- がんの種類にもよりますが、治療選択に役立つ可能性がある遺伝子変異は、約半数の患者さんで見つかります。
- 遺伝子変異があっても、使用できる薬がない場合もあり、がん遺伝子パネル検査を受けて、自分に合う薬の使用(臨床試験を含む)に結びつく人は全体の10%程度といわれています。
- がん遺伝子パネル検査では、多くの遺伝子を調べるため、本来目的とする個別化治療とは別に、がんになりやすい遺伝子をもっていることがわかる場合があり、これを二次的所見といいます。この場合、将来の健康に対する不安が生じる可能性があります。もちろん、もともと調べたいがんのこと以外(遺伝性のがんなど)は、たとえ見つかったとしても結果を聞かなくても構いません。結果を聞く場合にも、十分な理解ができるように、病院は遺伝に関する相談の体制を整備しています。
- 以前に手術などで摘出したがんの組織を使用する場合もありますが、新たに組織を採取するために生検を行う場合は、生検に伴って体に負担が生じる可能性があります。
3.がんゲノム医療を受けたいときには
1)がんゲノム医療が行われている病院
がん遺伝子パネル検査は、「がんゲノム医療中核拠点病院」、「がんゲノム医療拠点病院」、「がんゲノム医療連携病院」などで行われています。
「がんゲノム医療中核拠点病院」、「がんゲノム医療拠点病院」は、専門家が集まって遺伝子解析結果を検討する委員会(エキスパートパネル)を開催できるなどの基準を満たした病院です。
また、がんゲノム医療中核拠点病院またはがんゲノム医療拠点病院と連携してがんゲノム医療を行う「がんゲノム医療連携病院」も指定されています。
詳しくは、以下をご覧ください。
がんゲノム医療を受けたいときには、まずは担当医に相談しましょう。
また、お近くのがん相談支援センターでも相談することができます。お近くのがん相談支援センターは、下記のページから検索することができます。
2)インターネットでの情報について
インターネットには信頼できる情報もある一方で、効果が科学的に証明されていない自由診療で行われる治療に関する情報もあるため、慎重な確認が必要です。
数ある情報に迷った時には、ひとりで悩まず担当医やがん相談支援センターにご相談ください。
3)市販の遺伝子検査について
がんや生活習慣病のかかりやすさに関連した遺伝子検査が可能であるとして、簡易な遺伝子検査(いわゆるDTC[Direct-to-Consumer])が市販されています。市販の遺伝子検査の多くは、遺伝や医学を専門とする医師の判断を必要としておらず、検査結果やその解釈、推奨される対策などの信頼性に欠けるものもあります。市販の遺伝子検査を受ける場合には、信頼できる医療機関か、対面での遺伝カウンセリングが行われる体制が整っているかなどについて慎重な確認が必要です。遺伝子検査の結果、家族性腫瘍などの遺伝性疾患の可能性が見つかる場合があり、専門家のサポートが必要になります。
市販の遺伝子検査を希望する場合には、遺伝の専門家(臨床遺伝専門医など)に相談することが望ましいとされています。
4.ゲノム情報の管理について
わが国の保険診療として行う遺伝子パネル検査の結果と、付随する臨床情報は、患者さんの同意に基づき、「国立がん研究センターがんゲノム情報管理センター(C-CAT)」に集められ、大切に保管されます。その情報は、ご本人の今後の治療や診断のみならず、ほかの患者さんのよりよいゲノム医療のためにも、貴重な基盤データとなります。また、適切・公平な手順で、国内外の研究者による、がんの新しい治療開発などの研究のためにも活用されます。
5.もっと詳しく:ゲノムとは、遺伝子とは
1)ゲノムとは
ゲノムとは、遺伝子をはじめとした遺伝情報の全体を意味します。
私たちの体は、約37兆個もの細胞からなっています。細胞の中には「核」と呼ばれる大切な部分があり、その中に遺伝子を乗せた「染色体」が入っています(図3)。ゲノムとは、染色体に含まれるすべての遺伝子と遺伝情報のことです。
染色体を構成する重要な成分が「DNA」で、DNAは4種類の「塩基」と呼ばれる分子のブロックが一列に並んでできている長い分子です。この4種類の塩基の並び(「配列」といいます)が、単語や文章のように決められた意味をもっていて、私たちの「遺伝子」の情報(遺伝情報)を構成しています。
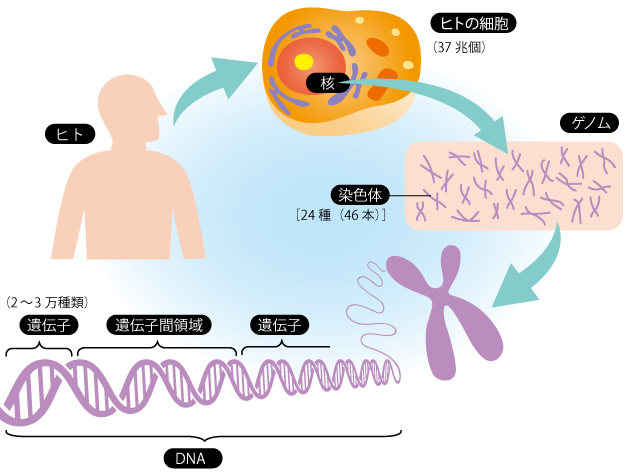
2)遺伝子とは
遺伝子は体をつくるための情報の1単位です。たくさんの遺伝子があり、それぞれ遺伝子の機能は異なります。
遺伝子は、染色体の一部です。1人のゲノムには約2万~3万種類の遺伝子が含まれているといわれており、遺伝子ごとに、体をつくるためのさまざまな機能があります。
ヒトのゲノムは両親から受け継いだ62億個もの塩基が並ぶ、塩基配列で表されます。一部の塩基配列が異なることで、一人一人の個性が生まれます。これにより外見や性格、病気のなりやすさ、薬の効き方、副作用などが人によって違ってくると考えられています。
こういった塩基配列の違いは、「生殖細胞(精子、卵子)」を介して親から子に伝わります。一方、環境や生活習慣や加齢などによって体細胞(体をつくる細胞)の一部に塩基配列の違いが起こることもあります。
3)がんとゲノム・遺伝子
がんは、ゲノムの変化によって起こる病気です。
がんは、ゲノムの変化に伴って塩基配列の違いなどが生じ、遺伝子が正常に機能しなくなった結果、起こる病気です。
ほとんどのがんは、喫煙や生活習慣、加齢などが原因となり、正常な細胞内の特定の「体細胞」の遺伝子が後天的に変化(変異)することによって、がん細胞が発生します。がんが進行していく際には、がん細胞においてのみ生じたこの遺伝子変異が、進行・増殖のもととなると考えられています。このようながん細胞にだけ起きた遺伝子変異は、次の世代に遺伝するものではありません。
一方で、がん細胞以外の、全身の正常細胞に含まれている遺伝子に、生まれつき存在する変異が主な原因となって発病するがんもあります。これらは、がん全体の5%程度といわれる遺伝性腫瘍(家族性腫瘍)と呼ばれます。精子や卵子の生殖細胞の遺伝子にも存在する変異なので、親から子へ遺伝する可能性があります。
6.よく使われる専門用語
| ゲノム | 遺伝子をはじめとした遺伝情報の全体に対する総称。 |
|---|---|
| 遺伝子変異 | 遺伝子がなんらかの原因で後天的に変化することや、生まれもった遺伝子の違いのこと。バリアントと呼ばれることもある。 |
| がんゲノム医療 | 主にがんの組織を用いて、遺伝子を網羅的に調べ、一人一人の体質や病状に合わせて治療などを行う医療。 |
| クリニカル シークエンス |
診断や治療方針決定などを行うために、がんの組織などを用いて、一定規模以上の塩基配列(シークエンス)解析を行うこと。 |
| がん遺伝子検査 | 1回の検査で、がんに関連する1つまたはいくつかの遺伝子を調べる検査。一部のがんでは保険診療となっている。 |
| がん遺伝子 パネル検査 |
主にがんの組織を用いて、1回の検査でがんに関連する多数(100以上)の遺伝子を同時に調べる検査。がんゲノムプロファイリング検査とも言う。一部は保険診療となっている。 |
| 固形がん | かたまりとなって増殖するがん。 胃、肺、大腸、乳房、子宮など形のある臓器に発生する。 一般的に、造血器(成人では骨髄)に生じるがん(白血病など)は含まない。 |
| コンパニオン診断薬 | 最適な治療薬を選ぶために、がん組織などを用いて、特定の医薬品が効きそうであるかや、安全であるかを確認して、その医薬品を使用するかどうかを判断する。薬とセットで使うため、英語で「対の一方」を意味するコンパニオン診断薬と呼ばれる。 |
| 家族性腫瘍 ・遺伝性腫瘍 |
血縁のある家族の中で発生している人が多いがんを「家族性腫瘍」と呼ぶ。 家族性腫瘍は、食生活や生活環境といった環境要因によっても引き起こされ、遺伝によるものだけではない。 一方、家族歴の有無にかかわらず、持って生まれた遺伝の影響を強く受けて発生するがんが「遺伝性腫瘍」である。しかし両方の言葉はほぼ同じ意味で使われることも多い。 |
| 遺伝カウンセリング | 遺伝についての専門知識を持つカウンセラーによるサポートおよび心理精神的なケア。医師やカウンセラーは、遺伝に関するさまざまな悩みや、不安を抱えている人を対象に、適切な医療情報の提供、遺伝学的検査の検討、心理社会的問題に対する支援などを行っている。 |
| 生殖細胞系列変異 | 生殖細胞(卵子または精子)に生じた遺伝子の変化で、生まれてくる子のすべての細胞のDNAに受け継がれる。 遺伝性腫瘍発生の要因となる。 |
| 体細胞変異 | 生殖細胞(卵子または精子)以外の細胞を体細胞といい、正常な体細胞が後天的に変異することを体細胞変異という。 体細胞変異は子孫に受け継がれることはない。 |
| 個別化治療・ プレシジョン メディシン (Precision medicine /精密医療) |
一人一人の遺伝子情報や、体質、生活環境、ライフスタイルにおける違いを考慮して、疾病予防や治療を行うこと。 |
| 二次的所見 | 本来目的とする個別化治療とは別に、がんになりやすい遺伝子をもっているかがわかる場合があり、これを二次的所見という。 |
| 次世代 シークエンサー |
ゲノムの塩基配列を高速に読み出せる装置。従来のDNAシークエンサーに比べて、一度に多くの遺伝子を調べることができる。また、これまでよりも短時間で、費用が安く解析できる。 |
| リキッドバイオプシー | 血漿や尿、唾液などの体液に含まれる遺伝子を解析すること。 |
7.「がんゲノム医療」参考文献
- 厚生労働省ウェブサイト.がん対策推進基本計画(第3期);2018年
- 厚生労働省ウェブサイト.がんゲノム医療推進コンソーシアム懇談会 報告書;2017年
- 厚生労働省ウェブサイト.医療中核拠点病院等の指定要件に関する報告書;2017年
- 日本癌学会ウェブサイト.日本臨床腫瘍学会・日本癌治療学会・日本癌学会合同 次世代シークエンサー等を用いた遺伝子パネル検査に基づくがん診療ガイダンス(第1.0版);2017年(閲覧日:2019年10月7日)
- 厚生労働省ウェブサイト.第1回がんゲノム医療中核拠点病院(仮称)等の指定要件に関するサブワーキンググループ (資料);2017年
- Ahmet Zehir, et al.Mutational Landscape of Metastatic Cancer Revealed from Prospective Clinical Sequencing of 10,000 Patients.Nature Medicine.2017June;23(6):703-713
- 厚生労働省ウェブサイト.ゲノム情報を用いた医療等の実用化推進タスクフォース 第4回 高田委員提出資料2「一般市民を対象とした遺伝子検査に関する見解」;2016年
- 日本医師会ウェブサイト.医の倫理 かかりつけ医として知っておきたい遺伝子検査、遺伝学的検査 Q&A;2016年(閲覧日:2019年10月7日)
- 服部成介、水島-菅野純子 著.よくわかるゲノム医学 –ヒトゲノムの基本から個別化医療まで- 改訂第2版.2016年,羊土社
- 日本臨床腫瘍学会 編.新臨床腫瘍学 改訂第5版.2018,南江堂
| 2022年11月24日 | 図1のタイトルと図を修正しました。 |
| 2022年04月18日 | 「1.がんゲノム医療とは 3)がんゲノム医療が行われる場合」の関連情報に「国立がん研究センターがんゲノム情報管理センター」へのリンクを追加しました。 |
| 2021年10月14日 | 「3.がんゲノム医療を受けたいときには」の関連情報に「相談先・病院を探す」へのリンクを追加しました。 |
| 2020年12月08日 | 「4.ゲノム情報の管理について」の関連情報を更新しました。 |
| 2020年08月03日 | 「3.がんゲノム医療を受けたいときには」を更新しました。 |
| 2019年10月17日 | 「がんゲノム医療拠点病院」の情報と「4.ゲノム情報の管理について」の追加など、2019年10月現在の状況に基づいて内容を更新しました。 |
| 2019年07月04日 | 「2.がん遺伝子パネル検査とは」の「1)がん遺伝子パネル検査とは」「3)検査の対象となる人や状態」を更新しました。 |
| 2019年05月27日 | 「3.がんゲノム医療をうけたいときには」のがんゲノム医療連携病院の数を更新しました。 |
| 2018年11月21日 | 掲載しました。 |

 国立がん研究センターがんゲノム情報管理センター がんゲノム医療とがん遺伝子パネル検査
国立がん研究センターがんゲノム情報管理センター がんゲノム医療とがん遺伝子パネル検査