1.放射線治療の種類
放射線治療は、体の外から放射線をあてる「外部照射」と、体の内側から、がんやその周辺に放射線をあてる「内部照射」に分けられます。外部照射と内部照射を組み合わせて行うこともあります。
実際にどのような治療を行うかは、患者の状況に応じて、主治医や放射線腫瘍医が判断します。治療の目的や実際に行われる方法、予想される副作用などもさまざまです。どのような治療法があるか、治療の目的や方法、副作用への対処法などについて、主治医や放射線腫瘍医によく聞いておきましょう。
放射線治療は、原則的に、標準治療として公的保険の範囲内で行われます。標準治療とは、科学的根拠に基づいた観点で、現在利用できる最良の治療であることが示されたものです。
表1に代表的な照射方法と、公的保険の可能性のあるがんについて示します。これらは、個別の状況に関する医学的判断を目的としたものではありません。ご自身の治療方法については、主治医や放射線腫瘍医にお尋ねください。
| 放射線の種類 | 照射方法の名 | 公的医療保険が適用されるがん種※1 | |||
|---|---|---|---|---|---|
| 外 部 照 射 |
電子線 | 一般的な 高エネルギー 放射線治療 |
限定なし※2 | ||
| X線 | |||||
| 三次元原体照射 | 限定なし※2 | ||||
| 強度変調放射線治療 (IMRT) |
【保険適用の可能性あり】※3 固形がん |
||||
| 画像誘導放射線治療 (IGRT) |
限定なし※2 | ||||
| 定位放射線治療(SRT) 定位手術的照射(SRS) |
リニアックによるもの:限定なし※2 | ||||
| サイバーナイフ:限定なし※2 | |||||
| γ線 | ガンマナイフ: 【保険適用の可能性あり】※3 脳腫瘍、脳転移のあるがん 動静脈奇形や三叉神経痛のなどの良性疾患も保険適応あり |
||||
| 陽子線 重粒子線 | 粒子線 治療 |
陽子線 治療 |
【保険適用の可能性あり】※3 小児の限局性の固形悪性腫瘍、 手術による根治的な治療法が困難である限局性の骨軟部腫瘍、 頭頸部悪性腫瘍(口腔・咽喉頭の扁平上皮がんを除く)、 手術による根治的な治療法が困難である肝細胞がん(長径4cm以上のものに限る)、 手術による根治的な治療法が困難である肝内胆管がん、 手術による根治的な治療法が困難である局所進行性膵がん、 手術による根治的な治療法が困難である局所大腸がん(手術後に再発したものに限る) または限局性および局所進行性前立腺がん(転移を有するものを除く) |
||
| 重粒子線 治療 |
【保険適用の可能性あり】※3 手術による根治的な治療法が困難である限局性の骨軟部腫瘍、 頭頸部悪性腫瘍(口腔・咽喉頭の扁平上皮がんを除く)、 手術による根治的な治療法が困難である肝細胞がん(長径4cm以上のものに限る)、 手術による根治的な治療法が困難である肝内胆管がん、 手術による根治的な治療法が困難である局所進行性膵がん、 手術による根治的な治療法が困難である局所大腸がん(手術後に再発したものに限る)、 手術による根治的な治療法が困難である局所進行性子宮頸部腺がん または限局性および局所進行性前立腺がん(転移を有するものを除く) |
||||
| 中性子線 | ホウ素中性子 捕捉療法 (BNCT) |
切除不能な局所進行または局所再発の頭頸部がん | |||
| 内 部 照 射 |
密封小線源 治療 |
X線、 β線、 γ線 など |
組織内照射 | 【保険適用の可能性あり】※3 前立腺がん、舌その他の口腔がん、皮膚がん、乳がんなど |
|
| γ線 | 腔内照射 | 【保険適用の可能性あり】※3 子宮腔、腟腔、口腔、食道、気管支、直腸などのがん |
|||
| 非密封放射性 同位元素 による治療 |
α線、 β線、 γ線 など |
内用療法 | 【保険適用の可能性あり】※3 甲状腺がん、悪性リンパ腫、前立腺がん、神経内分泌腫瘍、褐色細胞腫 |
||
それぞれの照射方法については「3.治療の方法:外部照射」「4.治療の方法:内部照射」をご参照ください。
先進医療などの研究段階の放射線治療については、「5.先進医療などの研究段階の医療として行われている放射線治療」をご参照ください。
2.放射線治療で使われる放射線
1)放射線の種類
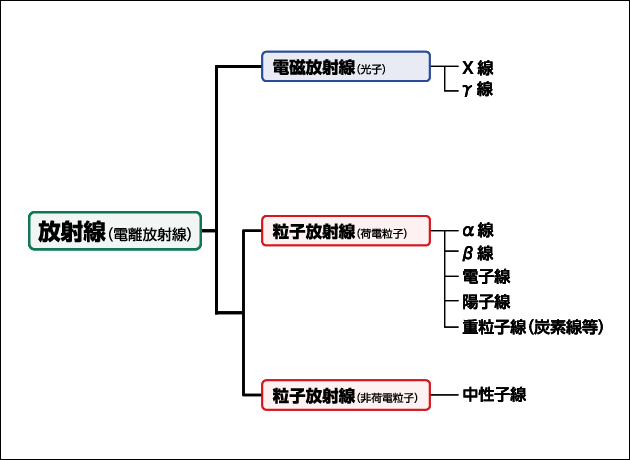
放射線とは、空間や物質中を波の形や粒子でエネルギーを伝播するものを総称する言葉です。放射線は、電磁放射線(電磁波)と粒子放射線(粒子線)の2種類に大きく分けられます。電磁波には、X線、γ線などが含まれます。粒子線は、原子を構成する粒子がいろいろな速度で飛んでくるものです。α線、β線、電子線、陽子線、炭素線を代表とする重粒子線、中性子線などがあります(図1)。
2)放射線治療で用いられる単位
放射線治療を受ける際の説明で、Gyという言葉が出てくるかもしれません。このGyという単位は、吸収線量といわれ、放射線が物質(人体も含む)にあたったときにどれくらいのエネルギーが吸収されたかを表す単位です。また、Svという単位もあります。こちらは実効線量といわれ、放射線防護や被曝などを検討する際に使われます。放射線が人間にあたったときにどれだけ健康被害があるかを評価するために使う単位です。放射線の種類や人体の部位によって、計算式から求められます。X線、γ線、電子線では、おおむねGy=Svです。Bqという単位は、放射能(放射線を発する能力)の量を表します(表2)。
| 単位 | 説明 |
|---|---|
| Gy | 放射線が物質(人体も含む)にあたったときにどれくらいのエネルギーが吸収されたかを表す単位。 |
| Sv | 放射線が人間にあたったときにどれだけ健康被害があるかを評価するために使う単位。 |
| Bq | 放射能(放射線を発する能力)の量を表す単位。 |
3.治療の方法:外部照射
現在がんの治療でもっとも多く使われている放射線治療は、外部照射です。外部照射では、がん病巣に対して、体の外から放射線を照射します。表1にあるように、使用する放射線、装置、方法によりいくつかの種類があります。中でも高エネルギーのX線を照射する方法がもっとも多く行われています。
通常の放射線治療で用いられるX線の外部照射では、体の表面近くで線量が最大となり、それ以降は体内を進むに従って吸収される放射線量が徐々に減少します。このことから、一方向からの照射では、深いところにあるがん病巣に十分なダメージを与えようとすると、がん病巣より浅いところにある正常細胞により大きなダメージを与えることになります。これを避けるために、多方向から弱い線量をがん病巣にあて、周囲の正常な細胞にあたる量を減らし、がん病巣の線量が高くなるように照射する技術が開発されています。
放射線をどのように照射するかは、放射線治療計画装置(専用コンピューター)を使って、綿密に計画します。がんを有効に治療しながら、一方では周辺の正常組織にできるだけ影響を及ぼさないように配慮します。治療装置の進歩により、今日では、さまざまな方向から短時間で照射することが可能になってきました。
1)一般的な高エネルギー放射線治療
高エネルギーのX線を発生させる装置でもっとも一般的に用いられているものを、リニアック(直線加速器)といいます。別名、高エネルギー放射線治療装置ともいいます。この装置から発生する電子線やX線を、多方向から正確に照射します。病状や治療目的により、放射線腫瘍医が治療方法や回数を決めます。治療は通常、月曜日から金曜日までの週5日間、数週間かけて実施します。このようにすることで、がん細胞を死滅させるのに十分な放射線量を照射し、一方で正常な細胞には、回復するための時間を毎日与えることができます。
2)三次元原体照射(3D-CRT:Three Dimensional Conformal Radiation Therapy)
三次元原体照射(3D-CRT)は、最初に、CT、MRI、PETなどの画像と専用コンピューターを使って、がんの大きさや形、部位を特定し、がんと周りの組織を立体的に再現します。その上で、治療装置を回転させながら、がんの大きさと形状に合わせて正確に放射線を照射します。正常組織への影響がなるべく少なくなるように工夫されており、現在、多くの病院でこの方法が用いられています。
3)強度変調放射線治療(IMRT:Intensity Modulated Radiation Therapy)
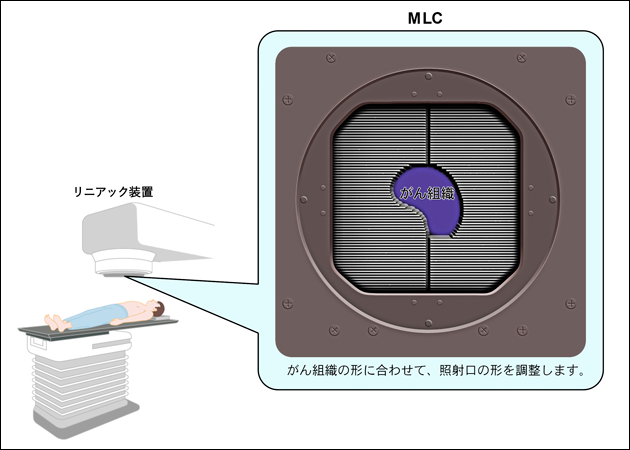
IMRTとは、放射線治療計画装置(専用コンピューター)による最適化計算により、がん組織には高い放射線量を与え、隣接する正常組織には放射線量を低く抑えることを可能にした治療方法です。照射する範囲を調整するためのマルチリーフコリメーター(MLC: Multi Leaf Collimator)と呼ばれる装置を用いて(図2)、がんに対して理想的な放射線量で多方向から放射線を照射することにより、がんの形状に一致した部分へ集中性の高い線量を照射します(図3)。
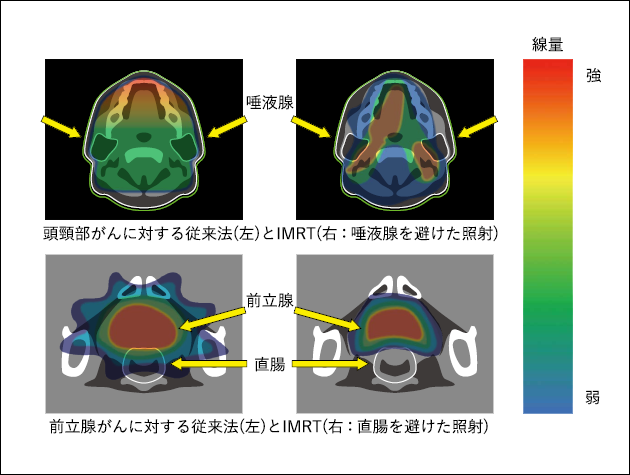
IMRTを、回転させながら行う強度変調回転放射線治療(VMAT:Volumetric Modulated Arc Therapy)という方法もあります。VMATは、回転原体照射を進化させた照射方法であり、IMRTの中に含まれます。VMATは、回転しながらIMRTが行われるため、治療時間が短縮され、患者の治療台上での体内の腫瘍の動きによる影響を軽減させることが可能です。
また、IMRTに特化した専用の放射線治療装置として、トモセラピー(TomoTherapy)があります。トモセラピーは、IMRTの専用機として開発された放射線治療システムで、CTで用いるドーナツ型の輪(ガントリー)の中に、小型のリニアックと、画像を取得する装置を一体として組み込んでいます。これにより、それ以前では不可能とされてきた、広範囲かつ線量集中度の高いIMRTが実施可能になりました。トモセラピーの利点は、脳と脊髄の同時照射、リンパ腫の広範囲照射、全身に転移した広範囲の照射、骨髄移植前の全身照射などを、強弱を付け最適化された放射線によって一度に照射できることです。
4)定位放射線治療(SRT: Stereotactic Radiation Therapy)
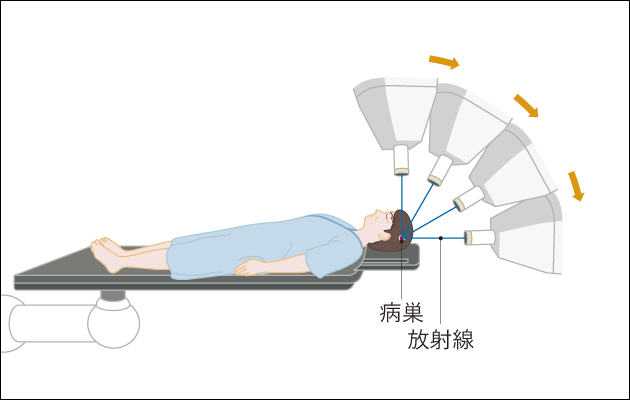
定位放射線治療(SRT)とは、病巣に対し多方向から放射線を集中させる方法です。定位照射、ピンポイント照射とも呼ばれます。通常の放射線治療と比較して周囲の正常組織にあたる線量を極力減少させることが可能です。1回照射で終わる場合を特別に定位手術的照射(SRS: Stereotactic Radiosurgery)といい、小さな病巣に有効な治療法です。
定位放射線治療で用いられる装置の1つとして、ガンマナイフがあります。ガンマナイフとは、約200個のコバルト60線源から出るγ線がコリメーターによって細いビームとなり、小さな領域(病巣)に集まるように設計された放射線治療装置です。1本1本の放射線は、細いビームなので、病巣に達するまでの正常組織にはほとんど影響を与えずに、ビームが集中する病巣部に対して集中的に照射することができます(図4)。
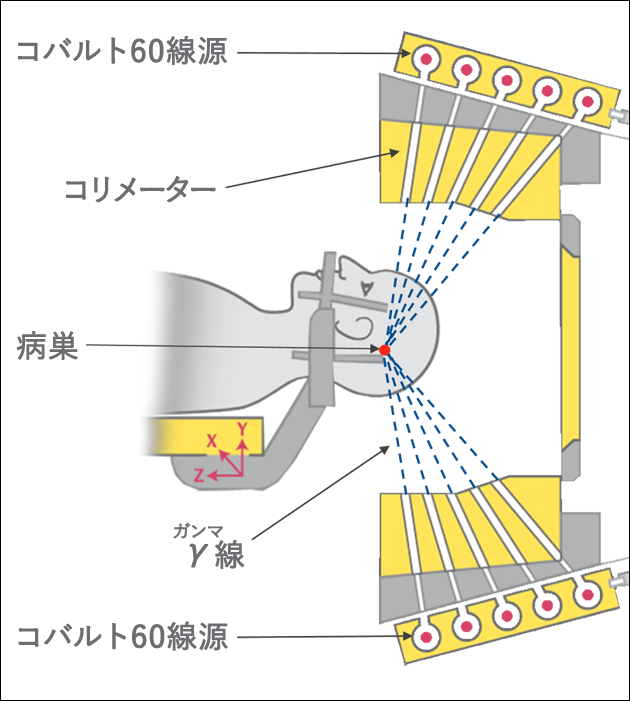
ガンマナイフは、主に、転移性脳腫瘍の治療に用いられます。必要に応じて、リニアックによる全脳照射との組み合わせが検討されます。また、脳動静脈奇形、聴神経鞘腫をはじめとする脳内の小さな良性病変の治療においても、優れた成績をあげています。
リニアックを用いても、架台や治療ベッドの回転を組み合わせて放射線を照射することにより、ガンマナイフと同等の放射線集中効果を得ることができます。リニアックを用いた定位放射線治療がガンマナイフと異なる点は、分割照射が容易に行える点にあります。最近では、小型のリニアックを搭載した定位照射に特化した装置も普及し始めました。その1つが、サイバーナイフ(CyberKnife)です。
サイバーナイフは、超小型リニアックを産業用ロボットに取り付けた装置です(図5)。2方向のX線透視撮影を利用して患者の動きをモニターしながら、産業用ロボットの特徴を活かしてさまざまな方向からピンポイント治療することが可能です(図6)。現在では、IMRTの認可も受けています。
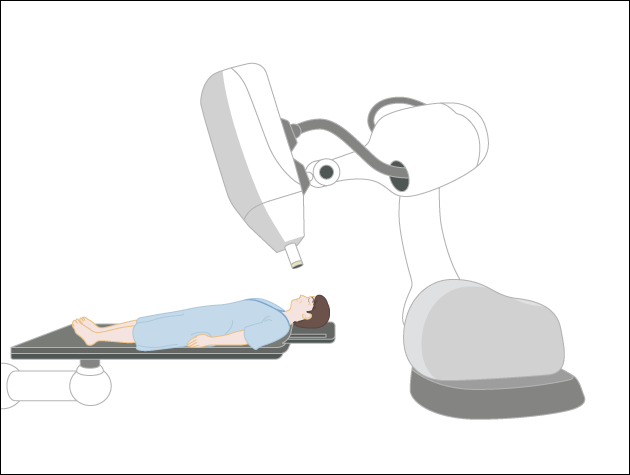
5)粒子線治療(陽子線治療・重粒子線治療)
粒子線治療とは、陽子や重粒子(炭素イオン)などの粒子放射線のビームを病巣に照射する放射線治療法の総称です。X線による一般的な治療と比較して、がん病巣に合わせて放射線をより集中できる利点があります。現在、医療で実施されているのは、陽子線治療と重粒子線治療(炭素線)ですが、粒子線の加速器システムを設置するためには高額な設備投資が必要であり、装置の運用コストも高いことから、日本で実施可能な病院は限られています。2023年3月現在で25施設(陽子線治療施設が18、炭素イオンを使う重粒子線治療施設が6、両方を実施できる施設が1)となっています。
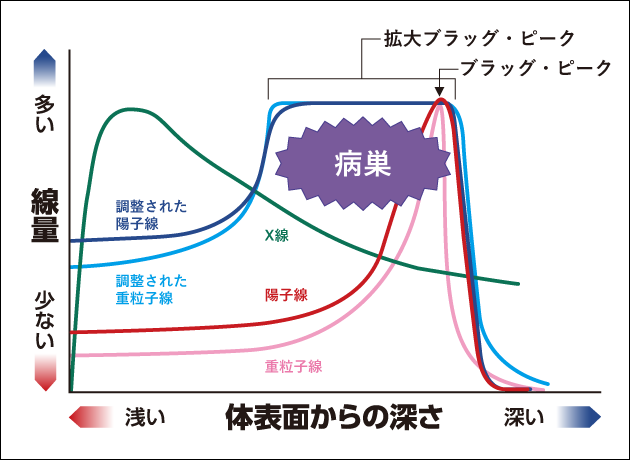
通常の放射線治療で用いられるX線の外部照射では、体の表面近くで線量が最大となり、それ以降は体内を進むに従って吸収される放射線量が徐々に減少します。
これに対して、粒子線(陽子線や重粒子線)は、体内に入っても表面近くではエネルギーをあまり放出せず、停止する直前にエネルギーを放出して大きな線量を組織に与える性質があります。これを発見者の名をとって「ブラッグ・ピーク」と呼びます。病巣の深さや大きさに合わせて、このピークの深さや幅を調整することで、病巣に効率よく線量を集中し、正常組織への線量を少なくします。
実際のがん病巣は深さ方向に厚みがあります。そのため、粒子線をがん病巣に一様に照射するために、ブラッグ・ピークを重ね合わせて深さ方向の線量分布が一様な領域を形成するように照射します。このように、一様に広げられたビームの形を拡大ブラッグ・ピーク(SOBP: Spread-Out Bragg Peak)と呼びます(図7)。
陽子線治療では、陽子(水素原子の原子核であり、正の電荷を持つもの)を光速の60~80%程度まで加速した陽子線を体内に照射します。一方、重粒子線治療では陽子より約12倍重い炭素イオンを光速の約70%まで加速した重粒子線を照射します。これらはX線やγ線と比べて、放射線をあてるところ、あてないところが正確に区分けできるため、副作用が少ない、腫瘍の種類や部位によっては高い治療効果が期待できるなどの特徴があります。治療を受ける場合は、医師に詳しく聞いてみてください。
陽子線・重粒子線治療のうち、保険が適用される可能性があるものを、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」に示しました。
それ以外に、陽子線・重粒子線治療は、先進医療として行われているものもあります。一般に、保険が適用される医療以外の陽子線・重粒子線治療の部分は自己負担が必要です。
陽子線・重粒子線治療については、「5.先進医療などの研究段階の医療として行われている放射線治療」もご参照ください。
6)画像誘導放射線治療(IGRT: Image-Guided Radiotherapy)
IGRTとは、放射線をより正確に照射するための補助技術です。治療日ごとに内臓の充満度の違いや呼吸に伴う動きによって、がん病巣がわずかに動く可能性がありますが、その際に放射線をより正確に病巣に照射するために、治療位置を補正するための技術のことをいいます。
IGRTを用いた治療では、放射線治療室で患者に治療を行う直前に、X線、CT、MRI撮影などを行い、事前に撮影した画像情報と比較して、照射位置の調整を行います。正確な位置合わせを行うために、がん病巣の内部あるいは近くに小さな金製のマーカーを埋め込む場合もあります。
4.治療の方法:内部照射
内部照射として分類されるものには、一般的に、密封小線源治療、非密封の放射性同位元素を用いた治療があります。
1)密封小線源治療(組織内照射、腔内照射)
密封小線源治療は、放射線が強く照射される範囲が、がん組織やその周りに極めて限定的であるため、がんを治す確率が高く、しかも副作用が少ない治療法です。一般的には小さながんに効果が高い治療法で、外部照射と組み合わせて使われることもあります。長時間治療する方法を、時間あたりの線量が低いので低線量率と呼び、短時間治療する方法を高線量率と呼びます。密封小線源治療には、組織内照射、腔内照射があります。
組織内照射では、放射性同位元素(コバルト60、セシウム137、イリジウム192、金198、ヨウ素125など)を管、針、ワイヤー、粒状などの形状となった容器に密封して、がん組織やその周囲組織に直接挿入します。多くの放射線源は一時的に体内に挿入し、治療が終了すると抜去しますが、粒状の線源である金198、ヨウ素125では刺入したままにしておきます(永久刺入)。永久刺入された場合は、体から出る放射線が周りの人に危険のない範囲に下がるまでの数日間、患者は放射線を遮蔽する部屋に隔離されます。体に影響のない材質を用いており、照射される放射線量も徐々に減少することから、体外へ取り出す必要がなくなります。
前立腺がんへの密封小線源治療の例として、ヨウ素125が密封された小さなカプセルを前立腺内に挿入して埋め込み、前立腺の内部から放射線を照射する治療法があります。埋め込む数は50個~100個程度で患者によって異なります。埋め込む位置は、あらかじめコンピューターを用いて、尿道や直腸などの他の臓器への影響が最小で治療効果が高い場所を選びます。
腔内照射では、遠隔操作密封小線源治療(RALS: Remote After Loading System)を利用します。子宮などの腔内にあらかじめ細い管(カテーテル)を配置し、その管を通して放射線源を送り込むことで治療します(図8)。
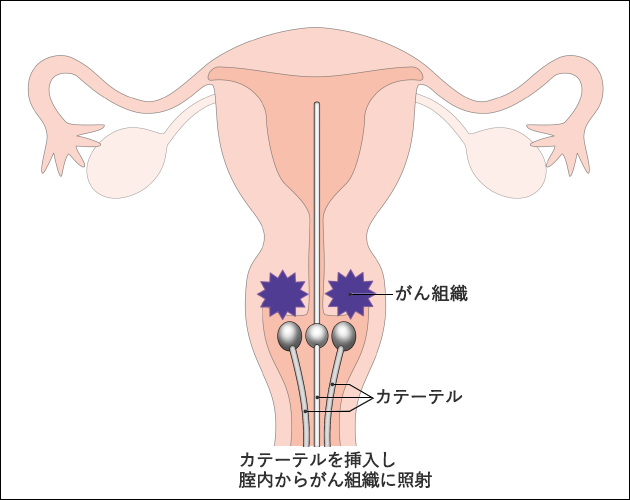
密封小線源治療では、正面と側面の2方向のX線(レントゲン)写真を用いて治療計画を立てます。しかし、コンピューターの進歩により、CTやMRIの画像を利用して、当日の患者の状態を反映した治療を行うことができるようになってきました。これを画像誘導小線源治療(IGBT: Image-guided brachytherapy)といいます。
2)非密封の放射性同位元素を用いた治療(核医学治療)
非密封の放射性同位元素を経口薬や静脈注射によって体内に取り込む核医学治療もあります。
例えば、ヨウ素を体内に投与すると甲状腺組織に取り込まれることを利用して、ヨウ化ナトリウムカプセル(ヨウ素131含有)というβ線を出す放射性同位元素を、甲状腺機能亢進症や遠隔転移のある甲状腺がんの治療に用います。
また、特定の難治性悪性リンパ腫に対しモノクローナル抗体と放射性同位元素を結合した放射性標識抗体(イットリウム90含有、抗体医薬品の一種)を注射する放射免疫療法も行われています。これらの抗体(医薬品)はがん細胞に直接結合し、少量の放射線でがん細胞に損傷を与えるようにつくられています。
近年では、去勢抵抗性前立腺がんの骨転移に対して塩化ラジウム223注射液を用いる治療、ソマトスタチン受容体陽性の神経内分泌腫瘍に対してルテチウム177標識のペプチド受容体放射性核種療法剤を用いる治療、褐色細胞腫・パラガングリオーマに対してヨウ素131標識のMIBG(3-ヨードベンジルグアニジン)注射液を用いる治療なども始まりました。
5.先進医療などの研究段階の医療として行われている放射線治療
先進医療は、新しい医療を評価するために、厚生労働大臣が特別に定めた公的医療保険が適用されない医療で、先進医療制度として、保険診療との併用が認められています。この場合、保険が適用される医療以外は、自己負担となりますが、陽子線治療、重粒子線治療などの粒子線治療は、公的保険適用となっているがん以外でも、先進医療としてさまざまな検討が進められています。現在開発中であり、臨床試験として実施されている放射線治療について以下に記載します。
1)先進医療として行われている粒子線治療
陽子線治療
膠芽腫、頭頸部扁平上皮がん、限局性肺がん、局所進行食道がん、肝細胞がん(保険適応外のもの)、膀胱がん、局所進行子宮頸がん、転移性肺腫瘍ほか多数が実施中となっています(2022年7月現在)。また、一部のがん種については保険が適用されています。詳しくは、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」をご参照ください。
重粒子線治療
限局性肺がん、局所進行食道がん、肝細胞がん(保険適応外のもの)、腎がん、局所進行子宮頸がん(巨大[6cm]以上)扁平上皮がん)、転移性肺腫瘍ほか多数が実施中となっています(2022年7月現在)。また、一部のがん種については保険が適用されています。詳しくは、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」をご参照ください。
先進医療の費用は状況によって異なりますが、一般的には、治療費全体で300万円前後です。先進医療は、国が定めた一定の条件を備えた医療機関でのみ実施が認められています。すべてのがんに適応できるものではなく、患者個別の状況に合わせて、医師の判断が必要になります。また、臨床研究として、新しい治療法の有効性を調べる目的で行われている治療もあります。臨床試験について詳しくは、「研究段階の医療(臨床試験、治験など)基礎知識」をご参照ください。現在行われている先進医療については、関連情報、「6.関連リンク・参考資料 2)参考資料」をご参照ください。
2)その他
ホウ素中性子捕捉療法(BNCT: Boron Neutron Capture Therapy)
中性子線治療は、外部放射線治療の特殊なものです。従来のX線による放射線治療では治療効果が期待されない種類のがん治療に使われます。中性子線は他の放射線と比較して細胞に対する生物学的作用が強く、注意して使えば大きな利点となりますが、中性子は正常組織への影響も強いため、治療には注意が求められます。現在、中性子の効果を増大させる作用のある薬剤との組み合わせを利用して、頭頸部がんの一部で保険適用となっています。詳しくは、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」をご参照ください。
また、一部の施設において、脳腫瘍、皮膚がんなどに対するホウ素中性子捕捉療法の研究が進められています。
これらについてもっと知りたいときは、医師もしくはがん相談支援センターにご相談ください。がん相談支援センターについては、「『がん相談支援センター』とは」をご参照ください。
6.関連リンク・参考資料
1)関連リンク
2)参考資料
- 日本放射線腫瘍学会編.放射線治療計画ガイドライン 2020年版.2020年,金原出版.
- 日本放射線腫瘍学会編.患者さんと家族のための放射線治療Q&A 2020年版.2020年,金原出版.
- 日本放射線腫瘍学会ウェブサイト.パンフレット 放射線治療を受けられる方へ;2021年(閲覧日2023年2月10日)https://www.jastro.or.jp/
- 日本放射線腫瘍学会ウェブサイト.粒子線治療施設;2021年(閲覧日2023年3月3日)https://www.jastro.or.jp/
- 日本放射線腫瘍学会ウェブサイト.先進医療Aとして実施する粒子線治療(陽子線治療,重粒子線治療)の疾患別統一治療方針;2022年(閲覧日2023年3月3日)https://www.jastro.or.jp/
- 厚生労働省ウェブサイト.先進医療の各技術の概要;2023年(閲覧日2023年3月3日)https://www.mhlw.go.jp/index.html
- (公財)がん研究振興財団ウェブサイト.刊行物 知っておきたい放射線治療 改訂版;2022年(閲覧日2023年2月10日)https://www.fpcr.or.jp/index.html
- 医学通信社編.診療点数早見表 2022年4月版 [医科]]2022年4月現在の診療報酬点数表.2022年,医学通信社.
作成協力
| 2023年04月24日 | 「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」と「4.治療の方法:内部照射」を更新しました。 |
| 2023年04月06日 | 内容を更新しました。 |
| 2022年06月13日 | 令和4年度診療報酬改定に基づき、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2022年4月現在)」の内容を更新しました。 |
| 2018年07月10日 | 平成30年度診療報酬改定に基づき、「表1 放射線の種類と公的医療保険の適用がなされる照射方法(2018年4月現在)」「3.治療の方法:外部照射 5)粒子線治療(陽子線治療・重粒子線治療)」「5.先進医療などの研究段階の医療として行われている放射線治療」の内容を更新しました。 |
| 2017年04月14日 | これまで掲載していた放射線に関する情報を整理して更新しました。 |
