肝芽腫の治療は、⼿術(外科治療)と薬物療法があります。
1.病期(ステージ)と治療の選択
病期とは、がんの進行の程度を示す言葉で、英語をそのまま用いてステージともいいます。肝芽腫および肝細胞がんの病期分類として、PRETEXT分類が広く用いられています。
1)病期分類
PRETEXT分類は肝臓を4つの区域に分け、腫瘍に占拠される区域の数を表したもので、初発時のCT検査やMRI検査などの画像を使って判定します(図2)。
- PRETEXT I:3つの連続する区域に腫瘍がない状態
- PRETEXT II:2つの隣り合う区域に腫瘍がない状態
- PRETEXT III:2つの隣り合わない区域に腫瘍がない状態あるいは腫瘍がない区域が1つの状態
- PRETEXT IV:すべての区域が腫瘍に占拠されている状態
PRETEXT分類に加えて、肝外病変や血管浸潤などの付記因子を確認してリスク分けを行います。付記因子は、肝臓の血液を心臓に返す肝静脈(V)、消化管から肝臓に血液を運び込む門脈(P)、尾状葉(C)、肝臓の外の病変(E)、リンパ節(N)、遠隔転移(M)に腫瘍がある場合、初発時に腫瘍が破裂している場合 (R)、多発性(F)の場合に付記します。

2)治療の選択
肝芽腫では治療の強度を腫瘍の治りにくさにあわせて変えるのが一般的です。
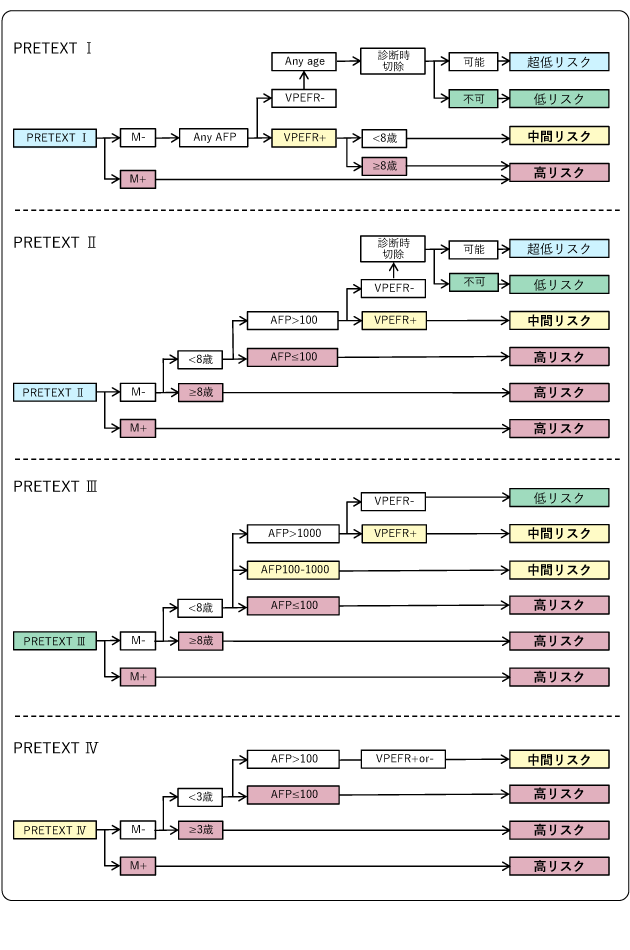
CHIC分類では、過去の肝芽腫症例の予後を詳細に解析して、治りにくさを4段階に分類します。この分類はPRETEXTと年齢、AFP、腫瘍の広がり(M:転移、VPEFR: Vは肝静脈浸潤、Pは門脈浸潤、Eは肝外進展、Fは多発性、Rは腫瘍破裂)、診断時の根治手術の可否を組み合わせて行います(図3)。
2.手術(外科治療)
肝芽腫では、手術により腫瘍を全部切除することが長期生存のための必須条件と考えられています。
肝臓は胆のうと下大静脈を結んだ線を境に左葉と右葉に分かれ、細かくは4つの区域(図2)に、さらに細かくは8つの区域に分かれています。肝臓の手術はどこでも切り込めるわけではなく、これらの区域やそこに向かう血管の枝分かれを考えて、左外側区域切除、左葉切除、右葉切除、拡大右葉切除、3区域切除といった標準術式の中から選択されます。
多くの場合、はじめは腫瘍がいくつかの区域にまたがっており、手術の後に残さなければならない重要な血管を巻き込んでいます。そこで抗がん剤治療により腫瘍を小さくして、上記のうちいずれかの手術で腫瘍が切除可能と判断されたところで手術を⾏います。
切除は基本的に区域ごとに行い、定型的に切除した方が、腫瘍摘出率が高く局所再発率は低くなります。そして、肝芽腫では腫瘍の完全摘出率が高いほど生存率も高くなります。肝細胞がんについても腫瘍を完全に取りきれるかどうかが予後に大きく影響します。
抗がん剤治療を徹底的に⾏っても、腫瘍のできた位置や進展度(臨床進行度)によっては切除が不可能な場合もあります。また、大事な血管と腫瘍が接していて、血管を残せば腫瘍細胞が血管の周りに残ってしまう可能性が高いと考えられる場合もあります。このような場合には、肝移植が現実的な治療の選択肢となりますが、小児の肝移植は高度な技術が必要で、専門施設に集約化されています。
肝臓は血管が豊富な臓器のため、肝切除術の合併症として出血が大きな問題となることがあります。そのため、輸血の準備が必須となります。また、手術後には肝臓の断端(がんの手術で切除した組織の切り口)にしみ出した胆汁がたまったり、残した肝臓内の胆管が狭くなり、胆汁の流れが悪くなって、黄疸が出ることがあります。
手術の合併症や術後の副作⽤について、担当医に確認しておきましょう。
3.薬物療法
肝芽腫では、抗がん剤の投与で腫瘍が小さくなり、その結果として、当初は切除不能と考えられていても、切除が可能となる場合が多く見られます。また、切除した後にわずかながん細胞が残った場合にも、抗がん剤治療である程度はその腫瘍を縮小させることができると考えられています。したがって肝芽腫では抗がん剤の投与が必須です。
現在行われている治療のほとんどに、シスプラチンが含まれていますが、超低リスク、低リスクの肝芽腫に対してはシスプラチンのみを用いる治療が標準治療として確立されています。中間リスク、高リスクの肝芽腫に対してはシスプラチンと他の薬剤を組み合わせた多剤併用療法が用いられます。
肝芽腫に対する大量化学療法(抗がん剤の投与量を増量して行う薬物療法)については有効性が示されておらず、現在はほとんど行われていません。
一方、肝細胞がんに対しては確実に効果のある薬物療法はなく、臨床試験などにより治療法が模索されている段階です。切除不可能な肝細胞がんに対する確立された治療法はありません。
薬物療法による副作用
抗がん剤治療の副作用としては、骨髄抑制(白血球の減少)に伴う感染症、二次がん、不妊があげられます。また、シスプラチンでは腎障害や聴⼒障害、アドリアマイシンでは心筋障害が起こる可能性があります。これらは骨髄抑制を除けば、必ず生じるものではありませんが注意が必要です。
小児腫瘍を専門にした小児科医と小児外科医、さらに病理医や放射線科医の連携がしっかりとれている専門病院で治療を行うことが不可欠になります。
4.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、学校のことや、将来への不安などのつらさも経験するといわれています。
緩和ケアは、がんに伴う心と体、社会的なつらさを和らげます。がんと診断されたときから始まり、がんの治療とともに、つらさを感じるときにはいつでも受けることができます。
支持療法とは、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くするための予防、治療およびケアのことを指します。例えば、吐き気・嘔吐に対する制吐剤(吐き気止め)の使用などがあります。
本人にしか分からないつらさもありますが、幼い子どもの場合、自分で症状を表現することが難しいこともあります。そのため、周りの人が本人の様子をよく観察したり、声に耳を傾けたりすることが大切です。気になることがあれば積極的に医療者(医師、看護師、薬剤師、理学療法士など)へ伝えましょう。
5.再発した場合の治療と治療抵抗性
腫瘍が完全に切除され、抗がん剤投与が終了して完全に寛解(⼀時的に腫瘍が縮⼩または消失し、見かけ上治ったようにみえる状態)となった場合でも、腫瘍が再発することがあります。最初にがんが発生した肝臓だけでなく、肺に転移巣として再発することもあります。完全寛解と考えられた肝芽腫が再発した場合の治療は、抗がん剤治療だけでなく、可能な限り外科的切除を目指すことにより、治癒が期待できるようになってきています。
また初期の治療に効果の低い腫瘍に対しては別の治療法(セカンドライン治療)が試みられますが(治療抵抗性:標準的な治療に対して効果が低いこと)、確実な効果を期待できる治療は多くありません。セカンドライン治療がうまくいかない場合には、治癒を目指すのが困難になります。
そのような場合は、新しい治療法の開発を目的とした治験への参加なども現実的な治療の選択肢となります。担当医とよく相談するようにしてください。
