1.薬物療法とは
薬物療法は、薬を使って病気の治癒や症状の改善を目指す治療法です。がんに対する薬物療法(がんの薬物療法)は、がんの3大治療法の1つです。手術や放射線治療が体の一部に対する治療(局所療法)であるのに対し、がんの薬物療法は、多くの場合、全身に対する治療(全身療法)として行います。
がんの薬物療法の目的や内容は、がんの種類や進行の程度などの状況によって異なります。このページでは、がんの薬物療法について、一般的な情報を掲載しています。したがって、記載は必ずしもすべての人や状況にあてはまるわけではありません。このページを読んで、具体的な記載が自分にあてはまるか確認したい場合は、担当医に確認してみましょう。担当医にどのように確認すればいいかわからないときは、疑問や不明点を整理するために、がん相談支援センターに相談することもできます。
1)がんの薬物療法で目指すこと
がんの薬物療法は、がんを治すこと、がんの進行を抑えること、がんによる症状を緩和することを目指して行います。
薬物療法の効果が出やすい一部のがんでは、薬物療法のみでがんを治すことを目指します。また、がんの種類や進行の程度によっては、手術(外科治療)や放射線治療に薬物療法を組み合わせることにより、治癒を目指す治療を行います。
がんが進行した状態で見つかった場合や再発した場合など、がんの治癒を目指すことが難しくなったときは、がんの進行を抑えたり、症状を緩和したりするために、薬物療法を行います。
2)薬物療法を用いて行う治療
がんの薬物療法は、がんの種類や進行の程度、性質などに応じた「標準治療」に基づいて行います。薬物療法のみで治療する場合と、手術や放射線治療と組み合わせる場合(集学的治療)があります。
(1)薬物療法のみで治療する場合
急性の白血病や悪性リンパ腫、胚細胞腫瘍、絨毛がんなど薬物療法の効果が特に高いがんの場合や、がんが転移していて、手術や放射線治療よりも、薬物療法の方がより適切と考えられる場合は、薬物療法のみで治療することがあります。治療効果を高めるために、作用の仕組みの異なる何種類かの薬を組み合わせて治療することもあります。
(2)他の治療法と組み合わせる場合(集学的治療)
がんの種類や進行度などによっては、複数の種類の治療法を組み合わせることで、単独で治療を行う場合よりも個別の状況にあった効果を期待することができます。ここでは、薬物療法と他の治療法(手術、放射線治療)とを併用する集学的治療について紹介します。
①手術と組み合わせる場合
手術と薬物療法を組み合わせる治療法には、手術の前に薬物療法を行う「術前薬物療法」と、手術の後に薬物療法を行う「術後薬物療法」があり、それぞれ目的が異なります。すべての手術に薬物療法を組み合わせて行うわけではなく、標準治療となっている場合に行います。
「術前薬物療法」の目的は、転移や再発のリスクを下げること、薬で腫瘍を小さくして手術できるようにしたり、切除する範囲を小さくしたりすること、薬の治療効果を手術の前に確認し、術後薬物療法を検討するときの参考にすることなどがあります。
「術後薬物療法」の目的は、がんの再発の予防です。手術で目に見えるがんをすべて切除できても、肉眼では確認できない小さながんが体内に残っていて、再発することがあります。がんの種類や性質、進行度などの状況から再発の可能性が高い場合は、手術の後に薬物療法を行います。
②放射線治療と組み合わせる場合
放射線治療と薬物療法を組み合わせる治療法を「化学放射線療法」といいます。両者を組み合わせることで、放射線をあてた部分の治療効果を高め、全身に対する薬物療法の治療効果と合わせて、治癒の可能性を高めることを目指します。
3)薬の投与方法
薬の投与方法には、口から飲む(内服)、静脈に注入する(静脈内注射、点滴)、皮膚に注射する(皮下注射)、筋肉に注射する(筋肉注射)などがあります。
(1)内服
内服とは、薬を口から飲むことです。飲み込んだ薬の成分は小腸などの消化管粘膜で吸収され、血液に流れ込んで全身をめぐります。
食事の前後で薬が体内に吸収される量や速度が変わることがあるため、飲むタイミングは薬ごとに決められています。また、別の薬や特定の食べ物や飲み物と一緒に飲むと、互いに作用して、薬の効果が弱くなったり、逆に強くなったりすることがあります。薬を飲むときは、薬剤師の指示に従って正しく飲むことが大切です。
(2)静脈内注射・点滴
薬を静脈から体内に入れる方法です。1回分の薬を注射する「静脈内注射」と、一定の時間をかけて注入する「点滴」があります。静脈内注射や点滴では、静脈に注入された薬が全身をめぐります。
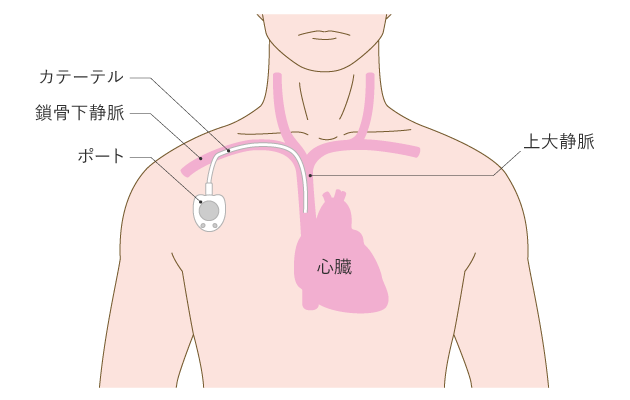
多くの場合、前腕(肘から手首までの部分)などの静脈から薬を注入します。また、注射の回数や血管への負担を減らすために、鎖骨の下や首など体の深い部分にある静脈に点滴の管(カテーテル)を入れて、薬を注入することもあります。
カテーテルは、皮膚から静脈に挿入する場合と、静脈の近くの皮膚を切開し、皮膚の下に「ポート(CVポート)」と呼ばれる小さな医療機器を埋め込んで、ポートに薬を注入する場合があります(図1)。ポートを使うと、自宅にいながら点滴をすることができます。自宅での管理の方法は、事前に看護師などから説明があります。
(3)その他の方法
内服や静脈内注射、点滴以外にも、皮膚への注射(皮下注射)や筋肉への注射(筋肉注射)などの方法があります。また、腫瘍に直接薬を注入する(腫瘍内投与)、おなかの中に注入する(腹腔内投与)、脊髄と硬膜の間のすきまに注入する(髄腔内投与)、膀胱内に薬を注入する、がんのある場所に流れる血管へ薬を注入する(動脈注射)などの方法をとることもあります(局所薬物療法)。
4)治療の流れ
治療は、がんの種類や進行度、がんの性質、変異のある遺伝子などに応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
がんの薬物療法では、標準的な治療のスケジュールや薬の量などは定められていますが、ひとりひとりの状態にあわせて調整することもあります。治療効果を見ながら治療を継続したり、他の治療法を検討したり、あるいは治療を終了して経過を観察したりすることもあります。
(1)治療法の選択
治療法は、治療の目的に沿って、それぞれの治療法の有効性と安全性の両方を考えて慎重に決めていきます。治療法の詳細については、担当医や薬剤師から説明がありますので、わからないことがあれば確認しましょう。
がんの薬物療法とレジメン(治療計画)
がんの薬物療法は、レジメンに従って行います。レジメンとは、薬剤の用量や用法、治療期間などを明記した薬物療法の治療計画のことです。レジメンは、がんの種類や治療法ごとに定められた基本レジメンを基に、医師と薬剤師が、がんの性質や全身の症状などから治療効果や副作用などを総合的に判断した上で作成します。
(2)入院治療と外来治療
がんの薬物療法には、入院して治療する「入院治療」と、通院しながら外来で治療する「外来治療」があります。どちらで治療するかは、体調やレジメンなどを考慮して決めます。近年では、外来治療を行うことが多くなっています。
(3)治療効果の確認
多くのがんでは、治療の効果を、CT検査などの画像検査により、がんの大きさがどれだけ小さくなっているかで確認します(治療効果判定)。白血病や多発性骨髄腫などの血液のがんでは、血液検査や骨髄検査の結果で治療効果を確認します。このほか、がんの種類によっては、腫瘍マーカーを補助的に用いて確認することもあります。
2.薬物療法で使われる薬の種類
現在行われているがんの薬物療法には、「化学療法」「分子標的療法」「内分泌療法(ホルモン療法)」「免疫療法」などがあります(図2)。
がんの薬物療法で使われる薬の種類は、この療法ごとに異なります。化学療法では「細胞障害性抗がん薬」、分子標的療法では「分子標的薬」、内分泌療法では「内分泌療法薬(ホルモン療法薬)」、免疫療法では「免疫チェックポイント阻害薬」が使われます。
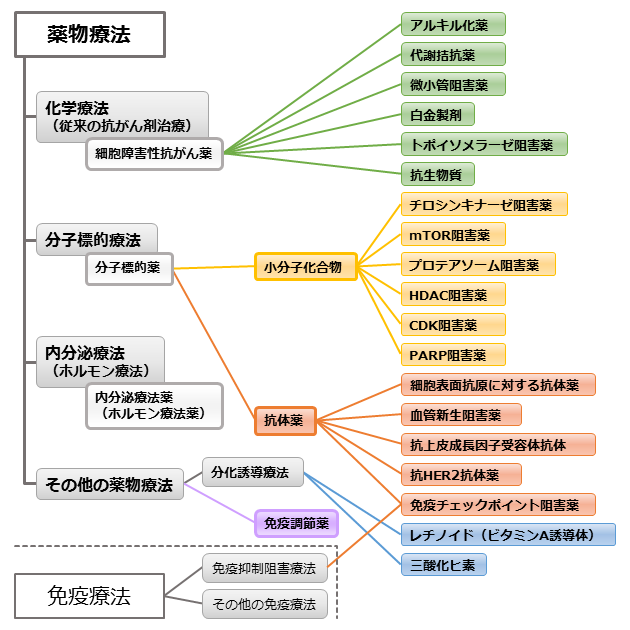
- *この図は、2025年2月の状況に基づき、がんの薬物療法と主な薬の種類についてまとめたものです。本文に記載のある項目の関係を示したもので、すべての療法や薬の種類を網羅したものではありません。
- *治療法の進歩により、抗体薬物複合体のように、複数の機能をもつ薬も登場してきています。
- *免疫療法は、免疫の仕組みを利用した治療法で、免疫チェックポイント阻害薬を使う方法のほかにもいくつかの方法があります。主なものについては関連情報の「免疫療法」ページをご確認ください。
1)細胞障害性抗がん薬
細胞障害性抗がん薬は、細胞が増殖する仕組みの一部を阻害することで、がんを攻撃する薬です。作用の仕方によりさまざまな種類があります。がん以外の正常な細胞も影響を受けます。多くは点滴で治療します。
2)分子標的薬
分子標的薬は、がんの発生や増殖に関わるタンパク質などのさまざまな分子を標的として、その機能を抑えることでがんを攻撃する薬です。
(1)分子標的薬の分類
分子標的薬は、構造や大きさのちがいによって「小分子化合物」と「抗体薬」の2つに分けられます。
①小分子化合物
小分子化合物は、分子標的薬のうち、薬の成分となっている物質(化合物)の大きさが小さいものです。大きさが小さく、細胞の中に入り込むことができるため、細胞の中にある分子を標的とすることができます。多くは内服で治療します。
②抗体薬
抗体薬は抗体を使った薬です。抗体は異物から体を守るために体内で作られるタンパク質の一種で、特定の分子を標的として認識する機能をもっています。抗体のこの機能を利用して、がん細胞やがん細胞の増殖に必要な分子を標的とする薬が開発されています。抗体薬は小分子化合物よりも大きいため、多くの場合、がん細胞の表面や、がん細胞の周りにある分子を標的とします。多くは点滴で治療します。
最近では、がん細胞を標的とする抗体に細胞障害性抗がん薬を結合させて、がん細胞を効率よく攻撃する薬も開発されています。このような薬を、抗体薬物複合体と呼びます。
(2)分子標的薬と遺伝子検査
分子標的薬の中には、変異した遺伝子から作られたタンパク質を標的とするものがあります。一部のがんでは、このような分子標的薬を使った治療が標準治療になっています。この治療では、まず、使用を検討している分子標的薬に対応する遺伝子変異があるかどうかを調べます(遺伝子検査)。検査の結果、変異がある場合は、その分子標的薬を使用します。通常は、1つまたはいくつかの遺伝子の変異を調べます。
これに対して、多数のがん遺伝子の変異を同時に調べる検査を「がん遺伝子パネル検査」といいます。また、がん遺伝子パネル検査の結果に基づいて行う医療を「がんゲノム医療」といいます。
がんゲノム医療は、標準治療が終了したり、珍しいタイプのがんであったりするなどの理由で、現状では治療法を見つけることが難しい場合の選択肢になることが期待されている医療です。
3)内分泌療法薬(ホルモン療法薬)
内分泌療法薬は、乳がんや前立腺がんなどのホルモンを利用して増殖するがんに対する薬です。ホルモンの分泌や働きを阻害することで、がんを攻撃します。内服や注射で治療します。
4)免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、人の体がもつ「免疫」が、がんを攻撃する力を保てるように作用する薬です。
人の体には、異物の侵入を防いだり、侵入してきた異物を排除したりして体を守る「免疫細胞」という細胞があります。がん細胞の中には、この免疫細胞と結合してブレーキをかけ、免疫細胞の攻撃から逃れる仕組みをもっているものがあります。このような、がん細胞と免疫細胞の結合を“免疫チェックポイント”といいます。
免疫チェックポイント阻害薬は、がん細胞が免疫細胞にかけたブレーキを外して、免疫細胞ががん細胞を攻撃できるようにする薬です。免疫チェックポイント阻害薬のように、免疫の仕組みを利用してがんを攻撃する薬を使う治療法は「免疫療法」と呼ばれます。点滴で治療します。
3.薬物療法の副作用
がんの薬物療法の副作用は、使用する薬によって異なります。また、体調やがん以外の病気のほか、別の薬との飲み合わせ、特定の食品との食べ合わせなどの影響を受けることもあります。使用する薬の副作用とその対処法については、治療が始まる前に医師や薬剤師から説明がありますので、よく聞いてしっかり確認しておきましょう。
1)細胞障害性抗がん薬の副作用
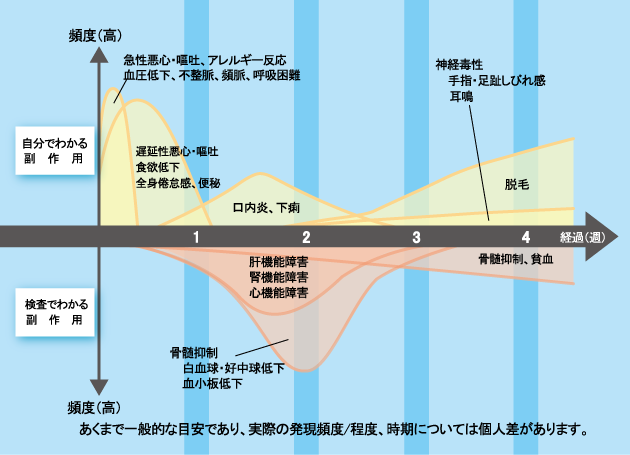
細胞障害性抗がん薬の副作用は、薬により特徴があります。副作用の内容や出現の時期、頻度は、ある程度予測することができます(図3)。
自覚できる副作用には、治療直後にあらわれるアレルギー反応や、治療から1~2週目ごろにみられる吐き気や食欲低下、だるさ、口内炎、下痢など、2週めごろからみられる脱毛や手足のしびれ、皮膚の異常(色素沈着や乾燥など)などがあります。
また、自覚するのが難しく、検査によってわかる副作用には、肝機能障害や腎機能障害、血液の異常(白血球減少や血小板減少、貧血など)があります。
副作用の出方には個人差があり、症状の出る時期や強さなどは人によって異なります。症状ごとの対処方法の詳細については、関連情報「さまざまな症状への対応」をご確認ください。
2)分子標的薬の副作用
分子標的薬は、「がんの発生や増殖に関連する分子」を標的とする薬ですが、このような分子は実際には正常な細胞にもあり、副作用の原因となることがあります。症状は標的となる分子によって異なり、例えば皮膚障害や高血圧、間質性肺炎、タンパク尿などさまざまです。
また、分子標的薬のうち、抗体薬では、インフュージョンリアクションとよばれる副作用がみられることがあります。多くは投与開始直後から24時間以内に生じ、主な症状には、悪寒、発熱、皮疹、軽度の血圧低下、息苦しさなどがあります。
分子標的薬の副作用は、使用する薬ごとにさまざまな特徴がありますので、医師や薬剤師の説明をよく聞いてしっかり確認しておきましょう。症状ごとの対処方法については、関連情報「さまざまな症状への対応」もご確認ください。
3)内分泌療法薬の副作用
内分泌療法薬の副作用として、ホットフラッシュ(ほてり)が起こることがあります。また、生殖器、関節、骨や筋肉に症状が出ることもあります。
4)免疫チェックポイント阻害薬の副作用
免疫チェックポイント阻害薬は、がん細胞を異物として排除する免疫反応を強めます。免疫反応は、がんのない部位でも強くなることがあり、それが副作用の原因になることがあります。
薬の副作用で免疫機能がバランスを崩すと、自己免疫疾患や炎症性疾患のような症状がみられますが、その時期や具体的な症状、副作用が出る場所などの予測は困難です。
5)注意しておきたい副作用の症状
治療開始後に、治療前とは明らかに異なる症状や異常を感じた場合は、ためらわずに病院に連絡してください。すぐに医療機関を受診することが、副作用の悪化を防ぐ一番の方法です。以下のような症状が出ている場合は特に注意しましょう。
緊急に病院に連絡し、受診の要否を確認する必要がある症状の例
- 感染症のおそれがあるとき
- 38度以上の発熱が続いている、意識が朦朧としている、尿の量が極端に少なくなっている、普段より血圧が低い
- 白血球が減少する薬物療法を受けている状況で、次のような症状がみられる:37.5度以上の発熱、悪寒、寒気、咳や痰が出る、のどの痛み、歯の痛み、歯肉の腫れ、皮膚(特に傷口)が赤くなる、発疹、腹痛、下痢
- 皮膚に赤い斑点が広がり熱いと感じる、高熱が出る、痛みがある
- 尿の回数が多く痛みを伴う、尿の色が濁っている、残尿感がある、高熱や腰の辺りに響くような痛みがある
- 新型コロナウイルス、インフルエンザ、水痘、麻疹などに感染している人と接触した
- 特に刺激を与えていないのに口の中の粘膜から出血するとき、出血が止まらないとき、血便が出るとき
- 食べ物や水分をとることができないとき、吐き気止めを使っても強い吐き気や嘔吐が続くとき
- 呼吸困難が急に起こったとき
- 誤嚥のおそれがあるとき(水分や食事をとった後にむせる、咳、痰が多くなる)
- 3日以上排便がないとき、下剤を使って1~2日たっても便が出ないとき、腹痛や嘔吐があるとき
- 下痢が続くとき(特に高齢の人は脱水になりやすいため、早めに相談、受診する)
- 尿が出ず下腹部が張って苦しいとき、1日以上尿が出ないとき、極端に尿の量が少ないとき
- その他、治療前とは明らかに異なる症状や異常を感じたとき
6)支持療法について
支持療法とは、がんの治療に伴う「副作用、合併症、後遺症」の予防や治療、ケアのことをいいます。支持療法は、治療中の生活の質をできるだけ保ち、治療を中断せずに続けることができるようにサポートします。医療の進歩により、新しい支持療法が開発され、さまざまな症状に対応できるようになってきました。
薬物療法の副作用に対する支持療法としては、吐き気や嘔吐に対する制吐剤(吐き気止め)の使用や、口内炎に対する口腔ケア、皮膚や爪のトラブルに対するケア、下痢や便秘の症状を軽減する薬の使用などさまざまなものがあります。
また、外見の変化によって起こるさまざまな苦痛を軽減するためのアピアランスケアも支持療法の1つです。
アピアランスケア
アピアランスには「外見」という意味があります。薬物療法の影響で、脱毛、色素沈着などの皮膚障害、爪の変色や変形といった外見の変化が起こることがあります。外見が変わったことにより、仕事や学校、買い物に行くなどの日常生活を送ることを難しく感じる人もいます。アピアランスケアとは、外見が変わっても、安心して自分らしく生活できるよう支えるケアのことです。
自分が受ける治療で起こる可能性がある外見の変化とそのケア、心配なことや不安なことなどについては、治療が始まる前に医師や看護師に確認し、相談しておくとよいでしょう。また、がん相談支援センターでも、アピアランスケアに関する情報を得ることができます。
4.薬物療法のサポート体制
がんの薬物療法をサポートする体制についてまとめました。
1)チーム医療
がんの薬物療法は、チーム医療で行います。チーム医療とは、医師や薬剤師、看護師、管理栄養士、ソーシャルワーカーなど、さまざまな職種の専門家が連携し、ひとりひとりの患者の状況に合わせて提供する医療のことです。具体的なメンバー構成はチームの目的に合わせて検討されますが、医療機関などによって異なることもあります。薬物療法を行うチームのほかにも、たとえば栄養サポートチームやリハビリチーム、緩和ケアチームなどがあります。困っていること、こうしたいと思うことなどがあったら、身近な医療者に伝えましょう。
2)がん相談支援センター
病院に連絡した方がよいか迷ったとき、医師や看護師に直接相談しにくいことがあるときなどは、がんの相談窓口「がん相談支援センター」に相談しましょう。
治療を受ける上での困りごとはひとりひとり異なります。「がん相談支援センター」では、がんの診断、治療選択や副作用、治療後の療養生活、医療費、療養費などの経済的な問題や、仕事、学校のこと、家族や医療者との関係、疑問や心配、不安など、どんなことでも相談できます。
「がん相談支援センター」は、全国の「がん診療連携拠点病院」や「小児がん拠点病院」「地域がん診療病院」に設置されている、がんに関する相談窓口です。その病院に通っていない場合でも、無料、匿名で利用でき、面談、電話、またはオンラインでも相談することができます。
5.薬物療法を受けるときの注意点
がんの薬物療法を受けるにあたり注意しておきたいことをまとめました。
1)他の病気や飲んでいる薬について担当医に伝える
がんの薬物療法では、多くの場合、複数の薬を使用することになります。肝臓や腎臓に障害がある、自己免疫疾患があるなど、がん以外の病気があり、いつも飲んでいる薬やサプリメント、受けている治療がある場合は、必ず担当医に伝えましょう。お薬手帳を持参するとよいでしょう。
2)妊孕性の温存について担当医に確認する
妊孕性とは、「子どもをつくる力」のことです。がんの薬物療法を行う場合、薬の種類にもよりますが、女性も男性も影響を受けます。妊孕性温存を検討する場合は、治療を開始する前に、担当医に相談しましょう。妊孕性を温存することが可能なのか、安全性や有効性についてもよく確認したうえで、パートナーや家族などともよく話し合い、慎重に検討しましょう。
3)薬物療法中の日常生活について
近年では、新しい薬の登場や支持療法の進歩などにより、通院で薬物療法を行うことが増えています。通院による薬物療法には、自宅での生活を続けながら治療を受けられるメリットがあります。しかし、仕事や家事、育児、介護などを治療前と同じように担うことが難しくなることもあります。予想される副作用やその時期、対処法については、医師や薬剤師、看護師からの事前の説明をよく聞いて確認しておき、特に体調の悪いときには周囲にサポートを求めるなど、自分にできる工夫を探してみましょう。
通院は、疑問や不安に思うことを医療者に伝えるよい機会です。気づいたこと、気になることは日ごろからメモをしておくと役立ちます。また、病院に連絡して受診が必要か確認したほうがよいのはどんなときか、あらかじめ医療者に確認しておきましょう。
規則正しい生活を送ることで、体調の維持や回復を図ることができます。禁煙すること、飲酒をひかえること、バランスのよい食事をとること、適度に運動することなどを日常的に心がけることが大切です。治療の状況などにより、日常生活の注意点は異なりますので、体調をみながら、担当医とよく相談して無理のない範囲で過ごしましょう。
内服薬の管理について
がんの薬物療法では、がんを治療する薬のほかに、副作用に対する支持療法薬が処方されることも多く、服用する薬の種類や数が多くなります。また、薬によって飲むタイミングや間隔が異なったり、同じ薬でも飲む期間と飲まない期間が決められていたりします。
がんの薬物療法で最良の治療効果を得るためには、薬をきちんと管理し、スケジュール通りに飲むことがとても大切です。飲み間違いや飲み忘れなどがないように、市販のお薬カレンダーや服薬手帳、服薬アプリを活用するなど、自分に合う方法を工夫してみましょう。製薬メーカーが自社の薬の服薬手帳を配布している場合もありますので、薬剤師や看護師などの医療者に確認してみるのもよいでしょう。
作成協力者