甲状腺がんの治療には、手術(外科治療)、放射線治療、薬物療法などがあります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法を受けることができますので、必要なときには担当医に相談しましょう。
1.ステージと治療の選択
治療方法は、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などに基づいて検討します。
1)ステージ(病期)
がんの進行の程度は、「ステージ(病期)」として分類します。ステージは、ローマ数字を使って表記することが一般的です。甲状腺がんのステージは、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります。
Tカテゴリー:原発腫瘍*の広がり
Nカテゴリー:頸部および縦隔(胸の中で左右の肺に挟まれた部分をいい、心臓、食道、気管などがある部分)の上部にあるリンパ節に転移したがんの大きさと個数
Mカテゴリー:がんができた場所から離れた臓器への転移の有無
*原発腫瘍とは、原発部位(がんが初めに発生した部位)にあるがんのことで、原発巣ともいわれます。
甲状腺がんは、がんの種類やステージによって治療法が異なるため、これらを正確に把握することが重要です。
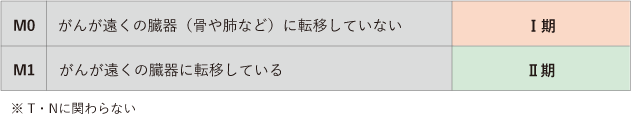
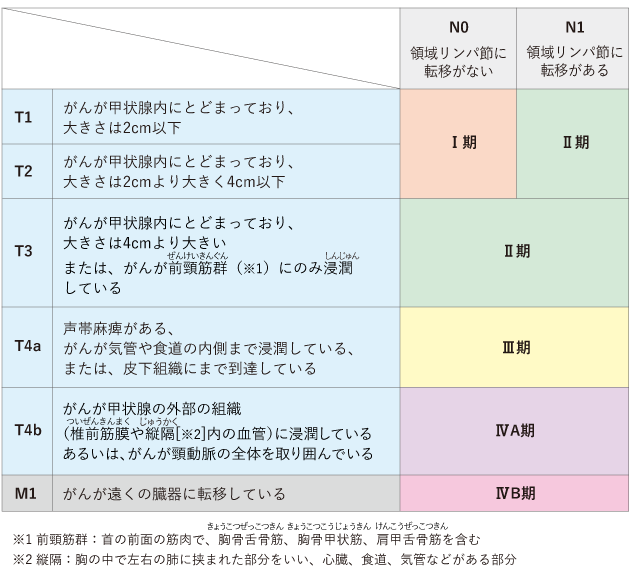
乳頭がん・濾胞がん・低分化がんは、一般的に若年者は予後が良いため、55歳を境にステージも異なります。また、55歳未満の場合には、T・Nカテゴリーに関係なく、遠くの臓器への転移の有無(Mカテゴリー)によってⅠ期かⅡ期に分類し、Ⅲ期以上のステージ(病期)の分類はありません(表1)。一方で、55歳以上の場合は、がんの大きさ・広がり・リンパ節や別の臓器への転移の有無によって、Ⅰ期~ⅣB期に分類されます(表2)。
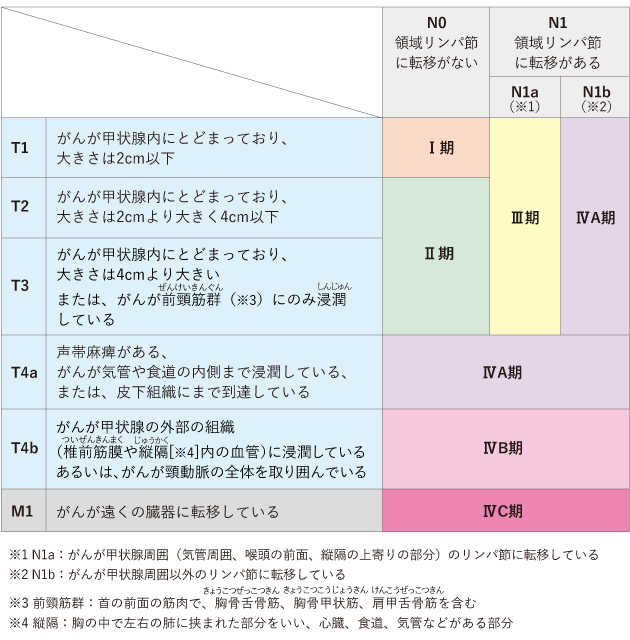
髄様がんのステージ(病期)は、年齢にかかわらず、がんの大きさ・広がり・リンパ節や別の臓器への転移の有無によって分類されます(表3)。
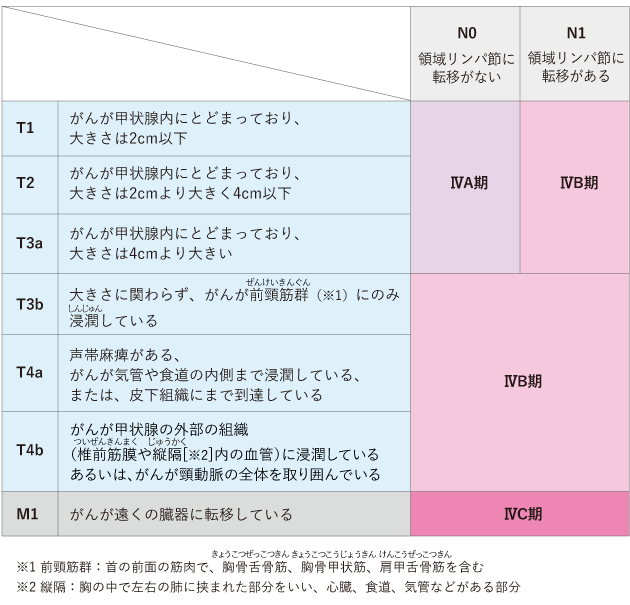
未分化がんのステージは、年齢にかかわらず、ⅣA・ⅣB・ⅣC期に分類されます(表4)。
2)治療の選択
治療は、ステージ(病期)や組織型に応じた標準治療を基本として、本人の希望や生活環境・年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決定します。
甲状腺がんの治療には、手術(外科治療)・放射線治療(放射性ヨウ素内用療法含む)・薬物療法(内分泌療法[ホルモン療法]・分子標的療法・細胞障害性抗がん薬)などがあります。
図2は乳頭がん、図3は濾胞がん、図4は髄様がん、図5は未分化がんの治療方法を示したものです。担当医と治療方針について話し合うときの参考にしてください。
(1)乳頭がん
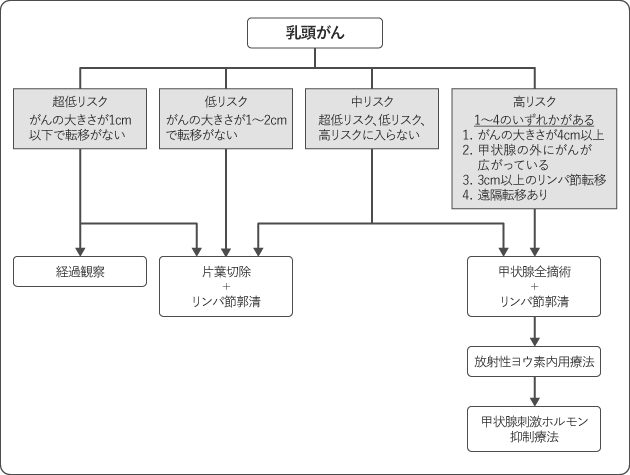
乳頭がんは、がんの大きさや転移の有無により、超低リスク・低リスク・中リスク・高リスクに分けられ、リスクによって選択する治療が異なります(図2)。
超低リスクの場合は、治療をせず経過観察することがあります。超低リスク・低リスク・中リスクの場合は、甲状腺の一部を切除する手術が行われます。中リスク・高リスクの場合は、甲状腺をすべて摘出する手術のあと残ったがんや転移したがんを消滅させるために放射性ヨウ素内用療法が行われます。中~高リスク乳頭がんの手術のあとは、再発を予防するためTSH抑制療法を行うことを検討します。
(2)濾胞がん
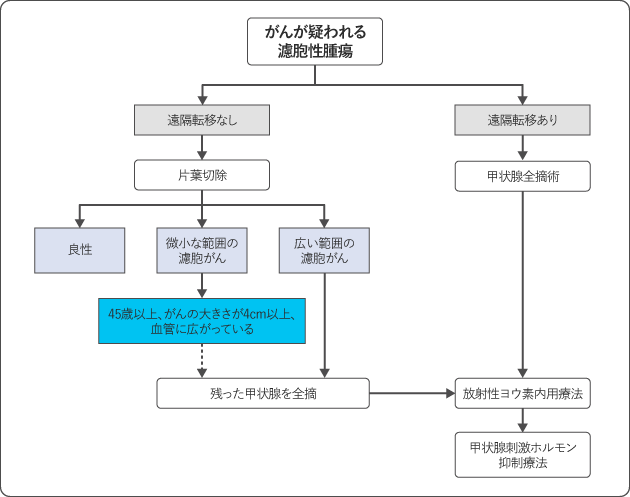
濾胞がんが疑われる場合、離れた臓器への転移(遠隔転移)がなければ、腫瘍がある側の甲状腺を切除する手術(片葉手術)が行われ、がんであるかどうか調べます。がんであった場合、がんの大きさや体の状態によっては、残った甲状腺をすべて摘出する手術が追加で行われます。
遠隔転移がある場合には、甲状腺をすべて摘出する手術のあと、放射性ヨウ素内用療法が行われます。
(3)低分化がん
低分化がんは、乳頭がん・濾胞がんと未分化がんとの中間の性質です。乳頭がん・濾胞がんと比べて予後がよくないため、甲状腺をすべて摘出する手術と放射性ヨウ素内用療法などを組み合わせた治療が検討されます。
(4)髄様がん

髄様がんは、遺伝カウンセリングを受けた後RET遺伝子検査を受け、治療方針を決めることが勧められています。遺伝性の場合は、褐色細胞腫(副腎髄質から発生する腫瘍)の有無と治療の必要性を調べます。褐色細胞腫がある場合は、褐色細胞腫の治療のあとに、甲状腺をすべて摘出する手術が行われます。遺伝性でない場合は、甲状腺の一部、あるいはすべてを摘出する手術が行われます。
(5)未分化がん
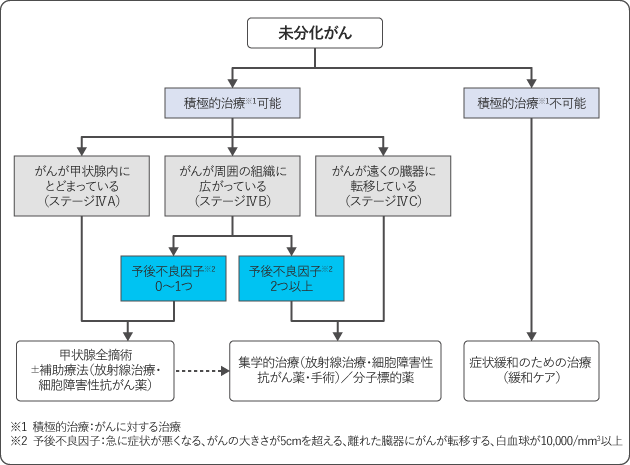
未分化がんは、がんが甲状腺内に留まっているか、甲状腺の周囲の組織に広がっていても予後不良因子が1つまでの場合には、甲状腺をすべて摘出する手術が行われます。必要に応じて補助療法(放射線治療や細胞障害性抗がん薬)を追加することがあります。
がんが甲状腺の周囲の組織に広がっており予後不良因子が2つ以上ある場合や、遠隔転移がある場合には、放射線治療や化学療法を組み合わせた集学的治療が行われます。
このようながんに対する積極的な治療ができない場合は、がんによる症状を緩和するための治療(緩和ケア)が行われます。
妊娠や出産について
がんの治療が、妊娠や出産に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性温存治療(妊娠するための力を保つ治療)が可能か、治療開始前に担当医に相談しましょう。
2.手術(外科治療)
1)手術の方法
手術の方法は、がんのある場所や大きさ、転移の有無によって検討していきます。
手術には、甲状腺をすべて摘出する全摘術、片側の甲状腺(右葉あるいは左葉)を切除する片葉切除術などがあります(図6)。
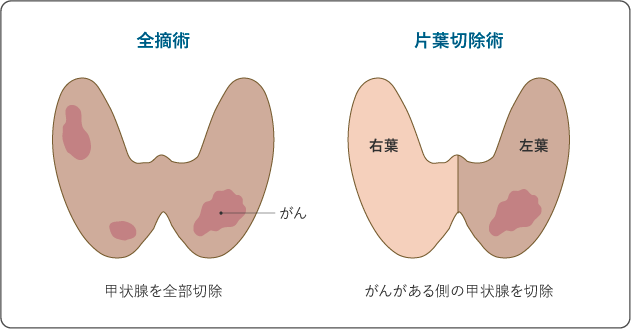
甲状腺全摘術
甲状腺をすべて切除する手術です。甲状腺全摘を行うと、甲状腺からの再発の予防が期待できます。また、手術後に採血でサイログロブリン値を確認することで再発の発見がしやすく、再発や転移をしたときに放射性ヨウ素内用療法がしやすいなどの利点があります。一方で、甲状腺ホルモンが分泌されなくなるので、手術後は甲状腺ホルモン薬の内服が必要になります。
甲状腺片葉切除術
がんがある側の甲状腺を切除する手術です。一部でも甲状腺が残っていれば、体に必要なホルモンを作り出すことが可能なため、手術後に甲状腺ホルモン薬を内服する必要がない場合が多いです。しかし、残した甲状腺に小さながんが残る可能性や、再発した場合は残した甲状腺をすべて取り除く再手術が必要になることがあります。
リンパ節郭清
手術では、必要に応じて、周囲のリンパ節を切除するリンパ節郭清が行われます。リンパ節郭清は、リンパ節への転移が疑われる場合だけでなく、明らかな転移がない場合にも予防的に行われることもあります。
反回神経の修復
がんの大きさや部位によっては、手術の前から反回神経ががんに巻き込まれて、麻痺していることがあります。手術の前から反回神経の麻痺がある場合や、手術中に反回神経ががんに巻き込まれていることが分かった場合には、通常反回神経は切断し、可能な限り神経を修復します。
2)手術に伴う主な合併症
合併症とは、手術後の好ましくない症状や状態のことをいいます。甲状腺がんの手術では、切除範囲が大きいほど、甲状腺機能の低下(甲状腺ホルモンの分泌不足)、副甲状腺機能の低下(血液中のカルシウムの不足)、反回神経の麻痺などの合併症のリスクが高くなります。
(1)甲状腺機能低下、副甲状腺機能低下
手術によって甲状腺が小さくなると、作られる甲状腺ホルモンの量が減ります。これを放置すると、新陳代謝が悪くなり、だるさ、疲労感、食欲がないなどの症状があらわれることがあります。
甲状腺が半分以上残っていれば、多くの場合、治療を行う必要はありません。しかし、全摘術を行ったあとには、生涯にわたって、甲状腺ホルモン薬を飲むことにより甲状腺ホルモンを補います。
また、甲状腺全摘術の際に副甲状腺も切除し、副甲状腺の機能が温存できなかった場合は、血液中のカルシウム濃度が低下し(低カルシウム血症)、手足がしびれるなどの症状(テタニー症状)が出ることがあります。そのため、低カルシウム血症にならないように、ビタミンD製剤やカルシウム剤を内服する場合があります。
通常、甲状腺ホルモン薬やカルシウム補充薬(ビタミンD製剤やカルシウム剤)は1日1回内服します。副作用はほとんどありませんが、気になることがあるときには担当医に相談しましょう。
(2)反回神経麻痺
手術により反回神経の麻痺が起こることで、声が出しにくくなったり、かすれたりすることがありますが、反回神経が温存されていれば、多くの場合6カ月程度で回復します。
3.放射線治療
甲状腺がんに対する放射線治療は、放射線を体の中から照射する内照射(放射性ヨウ素内用療法)と、体の外から照射する外照射があります。
1)内照射(放射性ヨウ素内用療法)による治療
放射性ヨウ素内用療法とは、Ⅰ-131と呼ばれる放射性ヨウ素のカプセルを内服し、放出される放射線によってがん細胞を破壊する治療です。目的によって、「アブレーション」「補助療法」「治療」の3種類があり、それぞれ内服するⅠ-131の量が異なります。
「アブレーション」とは、甲状腺全摘後にわずかに残っていることが予想される甲状腺の組織から、がんが再発・転移することを防ぐために行われます。Ⅰ-131を内服することによって、全摘後に残った甲状腺の組織を除去します。
「補助療法」とは、甲状腺全摘後、周囲の組織に小さながんが残っている場合に行われます。Ⅰ-131を内服することによって、目に見えない小さながんの組織を除去します。
「治療」とは、がんが残っているときや、遠隔転移などで手術ができない場合に行われます。内服するⅠ-131の用量が大きく、主に肺転移や骨転移に対して行われます。
治療スケジュールと注意点
Ⅰ-131のカプセルを内服し、その数カ月後に効果があらわれているかを検査します。がんが小さくなっていることを確認できた場合は、半年から1年程度の間隔で治療を数回繰り返すことがあります。
Ⅰ-131を内服する4週間前から、甲状腺ホルモン薬は中止や変更を行います。また、治療日の2週間前から、ヨウ素を含む医薬品(CTの造影剤など)は中止し、ヨウ素を含む食事(海藻類、貝類、赤身の魚、寒天を使用した食品など)も制限する必要があります。Ⅰ-131を内服してから数日間は、ヨウ素の摂取の制限を継続します。
Ⅰ-131を内服すると、一定期間は汗、唾液、尿、便、吐物などの体液に放射性ヨードが排出されます。カプセルを内服したあと数日間は周りの人への被ばくを避けるため、放射線治療病室(RI病室やアイソトープ病室などと呼ばれることもあります)という専用の部屋に入院します。しかし、この専用の部屋がある施設は限られています。治療できる施設についての詳細は、関連情報の「甲状腺癌 入院及び外来アブレーション受け入れ可能施設」をご覧ください。
なお、「治療」「補助療法」の場合は入院が必要ですが、「アブレーション」は通院で治療できることもあります。通院治療には、小児または妊婦が同居していないことや、できるだけ公共交通機関を使わずに帰宅できることなどの、一定の条件があります。また、退院後も周囲の人への被ばくを防ぐため生活に注意する必要があります。治療や生活の注意点の詳細は担当医に確認しましょう。
内照射の副作用
副作用は、急性期のもの(Ⅰ-131の内服日から数日以内に生じるもの)とそれ以降に生じる後期のものに分けられます。急性期の副作用は、唾液腺の炎症(唾液腺炎)により食事時に痛む、口の中が乾燥する、塩味が低下するなどの味覚障害が起こることがあります。後期の副作用には、唾液腺障害・涙腺障害による口の中や目の乾燥、不妊などがあげられます。
女性では、一時的に無月経になることがあり、治療後1年間は避妊をすることが望ましいです。男性では、治療後3〜6カ月以内に精子数の減少などがみられ、精巣機能の回復までには3年程度を要する場合があります。放射性ヨウ素内用療法のあとは、男性、女性ともに6カ月は避妊をしてください。また、授乳も6カ月は避けるようにしましょう。
2)外照射による治療
未分化がんでは、術後の補助療法や手術ができない場合の治療として、外照射が行われることがあります。また、骨への転移による痛みなどの症状を緩和する目的で、外照射を行うことがあります。
外照射の副作用
放射線治療の副作用は、全身にあらわれるものと、治療する部位に起こる局所的なものがあります。また、治療中や治療後すぐにあらわれるものと、治療終了後数カ月から数年たってあらわれるものがあります。
医師、看護師などの医療スタッフが連携して副作用を最小限にするための治療やケアが行われます。
4.薬物療法
1)TSH(甲状腺刺激ホルモン)抑制療法
甲状腺刺激ホルモン(TSH)は、甲状腺を刺激して甲状腺ホルモンの分泌を促します。同時に、甲状腺がんの細胞も刺激して、がん細胞を増加させる作用もあります。
甲状腺がんの手術後、体は甲状腺ホルモンの不足を補おうとして、TSHをたくさん分泌しようとします。そのため、乳頭がんや濾胞がんで、すでに転移がある場合や手術後に再発や転移の危険性が高いと予測される場合には、TSHの分泌を抑えるために十分な量の甲状腺ホルモン薬を内服することがあります。
2)分子標的薬
再発や転移した分化がん(乳頭がん・濾胞がん)で放射線性ヨウ素内用療法が行えない場合は、分子標的薬を使った治療を検討することがあります。複数の分子を標的とした分子標的薬(マルチターゲットキナーゼ阻害薬)が用いられますが、色々な副作用を起こすリスクがあるため、病状や体の状況によっては使用できない場合があります。
近年では、遺伝子検査でRETやNTRKなどの遺伝子に変異が見つかった場合は、変異のある遺伝子を標的とした分子標的薬(選択的キナーゼ阻害薬)も保険適用となりました。これらの治療や検査が受けられるかどうかは、担当医に確認をしてください。
3)細胞障害性抗がん薬(化学療法)
分化がんに対しては用いられませんが、未分化がんの術後補助療法として使用されることがあります。
5.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するといわれています。
緩和ケア/支持療法は、がんに伴う心と体、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くしたりするために行われる予防、治療およびケアのことです。決して終末期だけのものではなく、がんと診断されたときから始まります。つらさを感じるときには、がんの治療とともに、いつでも受けることができます。がんやがん治療に伴うつらさや、それ以外の悩みについても、看護師や医師などの身近な医療者や、がん相談支援センターなどに相談できます。
なお、がんやがんの治療によって外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。甲状腺がんでは、手術後の傷跡に対するカバーメイクなども含まれます。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談してください。
6.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力を維持・向上させるために行われます。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行われます。
甲状腺がんの手術後には、早期に首のストレッチやマッサージを行うことで、首の周囲の違和感(のどのつまり、しめつけ感)、ひきつれ、肩こりなどの症状の緩和に役立つといわれています。また、発声の練習で、特に高い声を出す練習を行うこともあります。リハビリテーションの方法について、医師や看護師などの医療スタッフに聞いてみましょう。
7.再発した場合の治療
再発とは、治療によって、見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣やその近くにがんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
甲状腺がんでは、もともとがんがあった甲状腺やその周辺のリンパ節での局所再発が多く、再発時には手術、放射線治療(内照射、外照射)、薬物療法が検討されます。
肺や骨、肝臓などの遠隔臓器への転移はまれですが、遠隔転移の場合は、放射線治療(内照射、外照射)、薬物療法による治療を検討します。
1)再発に対する手術・放射線治療
甲状腺がんのうち分化がんでは、再発したときのがんや転移の状態によって、手術や放射性ヨウ素内用療法(内照射)が行われることがあります。
転移したがんによる症状があり、手術や放射性ヨウ素内用療法が行えない場合、放射線外照射による治療が検討されます。
2)再発に対する薬物療法
初回の治療後に再発し、手術ができない場合や遠隔転移が出現した場合、未分化がんの再発などの場合は、分子標的薬を使った治療が勧められています。
薬物療法を行うときは、副作用への対応が重要となります。予測される副作用とその対応については担当医とよく相談をしましょう。起こるかもしれない副作用の症状を事前に知り、自分の体調の変化に気を配って、治療中や治療後にいつもと違う症状を感じたら、医師や薬剤師、看護師などの医療スタッフにすぐに相談することも必要です。
| 2023年12月26日 | 「甲状腺癌取扱い規約 第9版(2023年)」より内容を更新しました。 |
| 2023年10月19日 | 「放射性ヨウ素内用療法に関するガイドライン第6版」「甲状腺腫瘍診療ガイドライン 2018年版」「甲状腺癌取扱い規約 第8版(2019年)」「頭頸部癌診療ガイドライン2022年版」「 UICC日本委員会編,TNM悪性腫瘍の分類 日本語版 第8版.2017年,金原出版」より内容を更新しました。 |
| 2018年07月24日 | 「甲状腺癌取扱い規約 第7版(2015年)」「甲状腺腫瘍診療ガイドライン 2010年版」「頭頸部癌診療ガイドライン2018年版」を基に作成、掲載しました。 |
