1.多発性骨髄腫について
1)多発性骨髄腫とは
血液の中にある赤血球、白血球、血小板などを血液細胞といいます。血液細胞は、骨の中心部にある骨髄で、血液細胞のもとになる造血幹細胞からつくられます(図1)。
多発性骨髄腫は、白血球の中のリンパ球のうち、B細胞から分化(未熟な細胞が変化して特定の働きを持つようになること)した形質細胞ががん化して骨髄腫細胞になり、骨髄腫細胞が主に骨髄で増える病気です。
形質細胞は、体内に侵入した細菌やウイルスなどの異物から体を守る抗体をつくる働きをもっていますが、がん化した骨髄腫細胞は異物を攻撃する能力がない抗体(M蛋白)をつくり続けます。多発性骨髄腫は、骨髄腫細胞やM蛋白が増えることによって、さまざまな症状が起こる病気です。
多発性骨髄腫のうち、治療が必要になるのは、血液中のカルシウム濃度が高い(高カルシウム血症)、腎不全、貧血、背骨の骨折による腰痛や骨折しやすい(骨病変)などの症状が1つ以上ある場合です。症状がない場合を無症候性多発性骨髄腫といい、すぐには治療を始めず、定期的な検査による経過観察が続くこともあります。
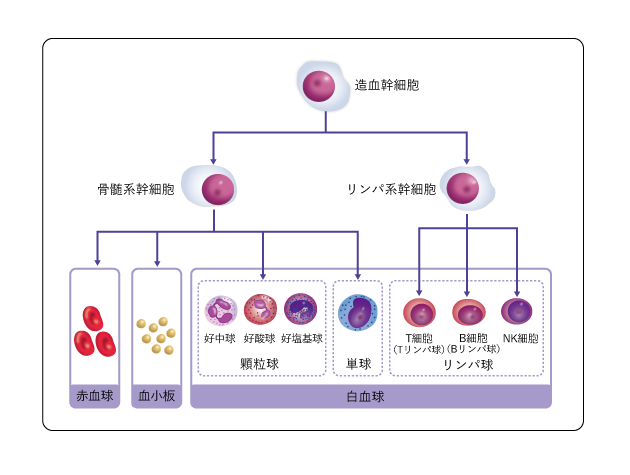
造血幹細胞から血液細胞ができるまで
造血幹細胞は、骨髄系幹細胞とリンパ系幹細胞に分かれて成長し、骨髄系幹細胞からは、赤血球、白血球(顆粒球、単球)、血小板などが、リンパ系幹細胞からは白血球の一種であるリンパ球(T細胞、B細胞、NK細胞)がつくられます。
2)症状
骨髄腫細胞が増加することによって、正常な血液細胞がつくられなくなり、赤血球、白血球、血小板が減少します。そのため、貧血の症状として息切れや動悸がしたり、血小板が少なくなるため、鼻血が出たり歯ぐきから出血したりすることがあります。倦怠感や発熱などの症状があらわれることもあります。
自分で分かる症状で最も多いのは、背骨などが骨折することによる痛みです。高カルシウム血症になると、めまい、頭痛、口の渇き(口渇)、便秘、食欲不振などの症状があらわれることがあります。
また、血液中のM蛋白が増加すると、血液の粘り気が高くなる過粘稠度症候群になり、めまい、頭痛などの症状があらわれることがあります。さらに、M蛋白が変化したアミロイドが体の組織に沈着して、手のしびれや痛み、めまいなどが起こることもあります。
しかし、健康診断などの検査値の異常によって偶然病気が分かる人も増えており、症状が全くない人もいます。
2.検査
血液・リンパのがんでは、ほとんどの場合、診断や病型(病気のタイプ)を確定するための骨髄検査(骨髄穿刺・骨髄生検)を受けます。骨髄検査は、皮膚を消毒し局所麻酔をした後に、一般的には腸骨(腰の骨)に針を刺して、骨髄組織を採る検査です。
がんの疑いがあるときや治療中・治療後に受けることの多い検査についての情報は、「がんの検査について」をご参照ください。
3.治療
多発性骨髄腫では、分子標的薬や細胞障害性抗がん薬、ステロイドなどの薬を組み合わせた薬物療法が行われます。年齢や体の状態などによっては、造血幹細胞移植が選択肢になることもあります。
がんの診断から治療までの流れなどについては「8.関連する情報」、手術・薬物療法・放射線治療などの主な治療法に関する情報は「診断と治療」をご覧ください。「妊孕性(にんようせい)」には、妊娠や出産に関する情報を掲載しています。
1)患者向けの情報
治療の情報を含む患者向けのページを紹介しています。
2)医療従事者向けの情報
医療従事者向けの情報が掲載されています。
なお、上記は旧版のガイドラインです。改定版「造血器腫瘍診療ガイドライン2023年版」が2023年7月20日に発行されています。最新の情報は、改定版のガイドラインをご確認ください。
4.療養
「症状を知る/生活の工夫」には、がんの治療に伴う症状や自宅での生活の工夫などに関する情報を掲載しています。
特に、血液・リンパのがんは、がんそのものや薬物療法の影響で、健康な人には害のないような弱い細菌、真菌(カビ)やウイルスなどの病原体に感染しやすくなります。そのため、手洗いやうがいをしっかり行う、感染源を作らないためにけがをしないようにするなど、日常生活でも注意が必要です。
がんと診断されてからの仕事については「がんと仕事」、医療費や利用できる制度、相談窓口などのお金に関する情報は「がんとお金」をご参照ください。また、「がん相談支援センター」でも、仕事やお金、生活の工夫や利用できるサポート等、困ったときにはどんなことでも相談することができます。
「地域のがん情報」では、各都道府県等が発行しているがんに関する冊子やホームページへのリンクを掲載しています。併せてご活用ください。
5.臨床試験
国内で行われている多発性骨髄腫の臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「多発性骨髄腫」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 多発性骨髄腫
※「カテゴリで検索」では、広い範囲で検索します。そのため、お探しのがんの種類以外の検索結果が表示されることがあります。
臨床試験への参加を検討する際は、以下の点にご留意ください
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
6.患者数(がん統計)
多発性骨髄腫は、日本全国で1年間に約8,000例(人)が診断されます。
7.相談先・病院を探す
情報や病院などが見つからないときにはご相談ください。
8.関連する情報
がんの治療を始めるにあたって、参考となる情報です。
9.参考資料
- 日本血液学会編.造血器腫瘍診療ガイドライン 2023年版.2023,金原出版.
- 日本骨髄腫学会編.多発性骨髄腫の診療指針 第5版.2020,文光堂.
- 野村正満編.ハンドブック 白血病と言われたら 改訂第6版 下巻 血液の病気を知ろう.2020年,認定特定非営利活動法人全国骨髄バンク推進連絡協議会.
| 2023年12月06日 | 「造血器腫瘍診療ガイドライン2023年版」の内容を確認し、更新しました。 |
| 2023年11月20日 | 「8.関連する情報」に「国立がん研究センター中央病院・東病院監修 動画とテキストで学べる!がんの解説」へのリンクを追加しました。 |
| 2022年08月23日 | 「5.臨床試験」の関連情報に、「患者本位の『がん情報サイト』」を追加しました。 |
| 2022年06月23日 | 「3.治療」の関連情報に、「厚生労働科学研究班 がん対策研究紹介サイト 正しいがん情報の提供 研究成果・資料 3.多発性骨髄腫に関する資料」を追加しました。 |
| 2021年11月11日 | 構成を変更し、「造血器腫瘍診療ガイドライン 2018年補訂版」より内容を更新しました。 |
| 2019年07月24日 | 用語集へのリンクを追加しました。 |
| 2017年04月12日 | 「多発性骨髄腫の診療指針 第4版(2016年9月)」「造血器腫瘍診療ガイドライン 2013年WEB版(第1.2版)」より内容を更新しました。 |
| 2015年05月26日 | タブ形式に変更しました。「多発性骨髄腫の診療指針 第3版(2012年10月)」「造血器腫瘍診療ガイドライン 2013年版」より内容を更新しました。 |
