乳がんの検査では、最初に、目で見て確認する視診と、触って確認する触診、マンモグラフィ、超音波(エコー)検査を行います。乳がんの可能性がある場合には、病変の細胞や組織を顕微鏡で調べて診断を確定します。
がんの広がり方や転移を調べるためには、MRI検査、CT検査、骨シンチグラフィ、PET検査などの画像検査を行います。
1.視診・触診
視診では、乳房のくぼみやただれの有無、乳房の形の左右の差、乳頭からの分泌物の有無を、目で見て観察します。触診では、指で乳房からわきの下を触って、しこりの有無を確認します。しこりがある場合は、大きさ、硬さ、動き方などを確認します。
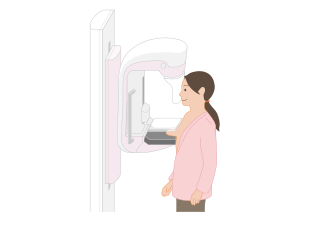
2.マンモグラフィ
マンモグラフィは、病変の位置や広がりを調べるために行う乳房専用のX線検査です。乳腺の重なりを少なくするために、2枚の板の間に乳房を挟んで圧迫し、薄く伸ばして撮影します(図3)。
視診・触診で発見しにくい小さな病変や、超音波検査では発見しにくい微細な石灰化(乳腺の組織内に微細なカルシウムが沈着したもので、乳がんでみられることがあるもの)を見つけることができます。なお、マンモグラフィの画像では、病変や石灰化だけでなく乳腺も白く写ります。そのため、高濃度乳房(乳腺の密度が高く、マンモグラフィで白く見える部分が多い状態)では、病変があっても見つかりにくいことがあります。
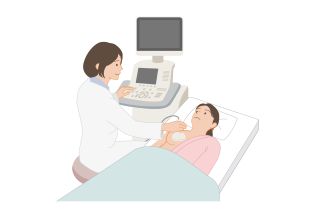
3.超音波(エコー)検査
超音波検査は、乳房内の病変の有無、しこりの性状や大きさ、わきの下など周囲のリンパ節への転移の有無を調べるために行われる検査です。超音波を発生する超音波プローブ(探触子)を乳房の表面にあてて、超音波の反射の様子を画像で確認します(図4)。
超音波検査では、乳腺は白く、乳がんの多くは黒く写るため、マンモグラフィで高濃度乳房とされる場合では、超音波検査のほうが乳がんの発見に役立つことがあります。また、放射線による被ばくがないため、妊娠中でも検査が可能です。
4.病理検査(細胞診・組織診)
病理検査は、病変の一部を採取して顕微鏡で調べ、がんの有無などを診断する検査です。病理検査には、細胞診と組織診があります。
1)細胞診
細胞診は、超音波などの画像を見ながら病変に細い針を刺し、注射器で吸い取った細胞を顕微鏡で調べる検査です。この検査方法を、穿刺吸引細胞診といいます。多くの場合、局所麻酔の必要はありません。乳頭からの分泌物がある場合は、分泌物に含まれる細胞を調べて診断することもあります。
2)組織診
組織診は、マンモグラフィや超音波検査で確認しながら病変の一部を採取し、顕微鏡で調べ、確定診断を行う検査です。組織診では通常、局所麻酔をして注射針より少し太い針を使って組織を取る「針生検」が行われます。手術で組織を取る「外科的生検」が行われる場合もあります。
「針生検」には、ばねの力を利用して組織を採取する「コア針生検(コアニードル生検)」と、吸引力も利用して組織を採取する「吸引式乳房組織生検」があります。がん細胞が含まれている場合には、がんの性質を調べ、最適な治療法を選択します。
手術中に行うことのある、センチネルリンパ節生検については関連情報をご覧ください。
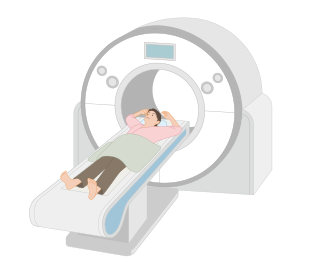
5.MRI検査・CT検査・骨シンチグラフィ・PET検査
手術や放射線治療などを検討するときに行う検査です。病変の広がりや転移の有無を調べるために行います。
MRI検査は磁気を使った検査で、マンモグラフィや超音波検査では分からない小さな病変や広がりを、手術前に確認します。CT検査はX線を使った検査で、主に遠隔転移(骨や肺などの別の臓器に転移すること)の有無を調べます(図5)。
その他の画像検査として、骨シンチグラフィ、PET検査があります。
骨シンチグラフィは、骨に集まる性質をもつ弱い放射線を出す薬を注射して撮影する検査です。がんが骨に転移しているかどうかを調べるために行うことがあります。
PET検査は、ほかの臓器への転移などを確認するために行われる検査です。放射性フッ素を付加したブドウ糖(FDG)を注射し、がん細胞に取り込まれるブドウ糖の分布を画像にします。MRI検査やCT検査などの検査では診断がはっきりしない場合に使用されることがあります。
6.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過や治療の効果をみることを目的に行います。腫瘍マーカーとは、がんの種類によって特徴的に作られるタンパク質などの物質です。がん細胞やがん細胞に反応した細胞によって作られます。しかし、腫瘍マーカーの値の変化だけでは、がんの有無やがんが進行しているかどうかは確定できません。また、がんがあっても腫瘍マーカーの値が高くならないこともあります。
乳がんでは、現在のところ、診断に使用できるような、特定の腫瘍マーカーはありません。一方で、再発や転移した場合には、治療の効果をみる参考情報として、CEAやCA15-3などの腫瘍マーカーを調べることがあります。
| 2023年07月05日 | 「乳癌診療ガイドライン①治療編2022年版」「乳癌診療ガイドライン②疫学・診断編2022年版」より、内容を更新しました。 |
| 2020年07月09日 | 「日本乳癌学会編 乳癌診療ガイドライン(1)治療編2018年版」「日本乳癌学会編 乳癌診療ガイドライン(2)疫学・診断編2018年版」により、内容を全面的に更新をするとともに、4タブ形式に変更しました。 |
| 2019年06月10日 | 関連情報として「日本乳癌学会 患者さんのための乳癌診療ガイドライン」へのリンクを掲載しました。 |
| 2015年03月23日 | タブ形式への移行と、「臨床・病理 乳癌取扱い規約2012年(第17版)」「科学的根拠に基づく乳癌診療ガイドライン(1)治療編(2)疫学・診断編2013年版」より、内容の更新をしました。 |
| 2011年07月15日 | 内容を更新しました。 |
| 1997年10月01日 | 掲載しました。 |
