卵巣がん・卵管がん・腹膜がんの治療には、手術(外科治療)、薬物療法、放射線治療があります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法を受けることができます。悩むときは遠慮せずに医療者やがん相談支援センターに相談しましょう。
1.ステージと治療の選択
治療は、がんの進行の程度を示すステージ(進行期)やがんの性質、体の状態などに基づいて検討します。卵巣がん・卵管がん・腹膜がんの治療を選択する際には、次のことを調べます。
1)ステージ(進行期)
がんの進行の程度は、「ステージ(進行期)」として分類します。ステージは、ローマ数字を使って表記することが一般的で、Ⅰ期(ステージ1)・Ⅱ期(ステージ2)・Ⅲ期(ステージ3)・Ⅳ期(ステージ4)と進むにつれて、より進行したがんであることを示しています。
卵巣がん・卵管がん・腹膜がんでは、ステージの分類は進行期分類と呼ばれています(表1)。
それらの進行期は、手術の後に決まります。卵巣や卵管、腹膜はおなかの奥深いところにあることから、手術により切除した卵巣や卵管などを調べないと正確ながんの広がりが評価できないためです。
| Ⅰ期:がんが卵巣あるいは卵管内にとどまっている(限局している)もの | |
|---|---|
| ⅠA期 | がんが片側の卵巣(被膜※1が破れていない)あるいは卵管内にとどまり、腹水または腹腔洗浄細胞診※2でがん細胞が見つからず、被膜表面まで広がっていない(浸潤がない)もの |
| ⅠB期 | がんが両側の卵巣(被膜が破れていない)あるいは卵管内にとどまり、腹水または腹腔洗浄細胞診でがん細胞が見つからず、被膜表面まで広がっていない(浸潤がない)もの |
| ⅠC期 | がんが片側または両側の卵巣あるいは卵管内にとどまるが、以下のいずれかが見られるもの |
| ⅠC1期 | 被膜がもろくなっており、手術の過程で被膜が破れたもの |
| ⅠC2期 | 自然に被膜が破れていた、あるいは被膜表面に腫瘍が広がっているもの |
| ⅠC3期 | 腹水または腹腔洗浄細胞診にがん細胞が見られるもの |
| Ⅱ期:がんが片側または両側の卵巣・卵管にあり、さらに子宮や原発部位以外の卵巣などの骨盤内臓器に広がっているもの、あるいは原発性腹膜がん※3 | |
| ⅡA期 | がんが子宮や、原発部位以外の卵巣、卵管に広がったもの |
| ⅡB期 | がんが子宮、卵巣、卵管以外の骨盤にある臓器(直腸、膀胱、腟など)に広がったもの |
| Ⅲ期:がんが片側または両側の卵巣や卵管にあるか、あるいは原発性腹膜がんで、腹腔内への転移(腹膜播種※4)か後腹膜リンパ節※5への転移が細胞診または組織診で確認されたもの | |
| ⅢA1期 | 後腹膜リンパ節にのみ転移が見られるもの |
| ⅢA1(ⅰ)期 | 転移したがんの大きさ 最大径1cm以下 |
| ⅢA1(ⅱ)期 | 転移したがんの大きさ 最大径1cmを超える |
| ⅢA2期 | 後腹膜リンパ節転移の有無にかかわらず、目には見えない顕微鏡レベルの腹腔内転移が見られるもの |
| ⅢB期 | 後腹膜リンパ節転移の有無にかかわらず、最大径2cm以下の腹腔内転移が見られるもの |
| ⅢC期 | 後腹膜リンパ節転移の有無にかかわらず、最大径2cmを超える腹腔内転移が見られるもの(肝臓や脾臓の表面にだけがんが広がっている状態を含む) |
| Ⅳ期:腹腔内転移以外の遠隔転移があるもの | |
| ⅣA期 | 胸水中にがん細胞が見られる |
| ⅣB期 | 腹腔内の臓器(肝臓、脾臓)に実質転移(臓器の中にがんが広がること)があるもの、あるいは腹腔外の臓器(鼠径リンパ節や腹腔外リンパ節を含む)に転移が見られるもの |
2)がんの性質(組織型・異型度)
(1)組織型
組織型とは、がんの種類のことです。がんの性質は組織型によって異なります。上皮性の卵巣がんは、漿液性がん、明細胞がん、類内膜がん、粘液性がんなどの組織型に分類されます。卵管がん・腹膜がんの多くは漿液性がんで、その他の組織型は極めてまれです。
(2)異型度
異型度(グレード)は、がんの悪性度の高さを示すものです。
漿液性がんは、低異型度と高異型度の2つに分けられます。低異型度のがんより高異型度のがんは悪性度が高いとされます。
明細胞がんについては異型度の分類はされていません。
類内膜がんはグレード1~3に分けられます。数字が大きくなるにつれて、悪性度が高くなります。
3)治療の選択
治療法は、がんのステージや組織型、異型度、遺伝子の変異に応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と患者が話し合って決めていきます。
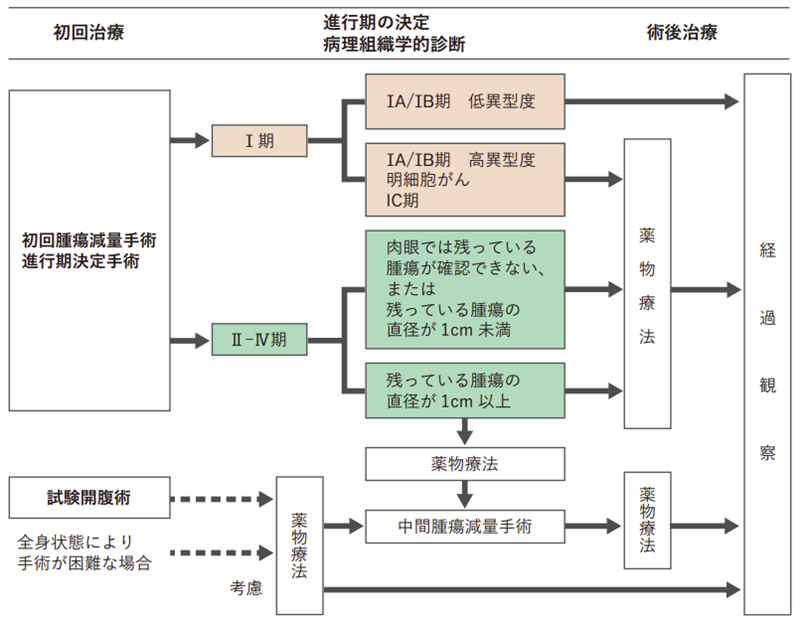
図3は、卵巣がん・卵管がん・腹膜がんの標準治療を示したものです。卵巣がん・卵管がん・腹膜がんが疑われる場合には、まず手術を行ってできるだけがんを取り除きます。その上で、ステージや組織型、異型度、手術でがんが取りきれたかどうかなどを考慮して、次に行う治療を決めます。
卵巣がん・卵管がん・腹膜がんでは、多くの場合、手術の後に薬物療法を行います。また、がんが進行していてがんを取りきることが難しい場合には、手術の前に薬物療法を行い、がんを小さくしてから手術を行うことを検討することもあります。
なお、担当医から複数の治療法を提案されることもあります。治療を選ぶにあたって分からないことは、まず担当医に確認することが大切です。また、担当医が提案した以外にも治療法がないか知りたいときや、担当医の意見を別の角度から検討したいときにセカンドオピニオンを聞くこともできます。治療の生活への影響など不安に思うこと、悩みや困りごとなども含め、がん相談支援センターで相談することもできます。
妊娠や出産について
卵巣がん・卵管がん・腹膜がんの治療は妊娠や出産に影響します。将来子どもをもつことを希望している場合には、妊孕性を温存すること(妊娠するための臓器や機能を保つこと)が可能かどうかを、治療開始前に担当医に相談しましょう。
禁煙について
喫煙を続けることは、がんの治療の効果を下げる原因になると考えられています。喫煙している場合には、治療が始まる前に少しでも早く禁煙しましょう。なお、手術までに禁煙できていない時には、治療が延期になることもあります。禁煙治療を希望する場合は、まずはがんの治療の担当医に相談しましょう。
2.手術(外科治療)
卵巣がん・卵管がん・腹膜がんでは、手術によってがんが取りきれたかどうかが予後に影響します。残っているがんが小さいほど予後が良くなります。卵巣がん・卵管がん・腹膜がんが疑われる場合には、進行期や組織型の診断と、がんをできるだけ取りきることを目的として、手術を行います(進行期決定開腹手術/一次的腫瘍減量術)。この手術が難しい場合には、目的を限定した手術(診査腹腔鏡、試験開腹術、インターバル手術など)を検討することもあります。また、妊娠するための臓器や機能を保つことを目的として、妊孕性温存手術を検討することもあります。
1)進行期決定開腹手術/一次的腫瘍減量術
進行期決定開腹手術では、両側の卵巣と卵管、子宮、大網を切除することが多く、進行期を診断するための検査(腹腔細胞診、腹腔内の生検、がんの近くのリンパ節郭清と生検など)を行います。腹膜や周りの臓器にすでにがんが広がっている場合は、可能な限り、目に見えるがんを切除します。初回治療として、できるだけ早く、可能な限りがんを切除する手術のことを一次的腫瘍減量術といい、進行期決定も兼ねる場合があります。
2)試験開腹術/診査腹腔鏡
試験開腹術・診査腹腔鏡は、手術でがんを取りきることが難しい場合に、組織診によって組織型を診断することと、可能な範囲で進行期を確認することを目的として行います。進行期決定開腹手術/一次的腫瘍減量術とは異なり、試験開腹術・診査腹腔鏡の目的は診断のみで、がんの切除はしません。なお近年は、体への負担をより少なくするために、腹腔鏡手術やCTを使った生検のみを行って診断することもあります。
3)インターバル腫瘍減量術
インターバル腫瘍減量術は、最初の手術が試験開腹術だった場合、または手術後に体内に残ったがんの直径が1cm以上の場合に薬物療法(術前化学療法)を行い、その効果が認められた時点で、がんを可能な限り切除することを目的とした手術です。
4)妊孕性温存手術
妊孕性温存手術は、妊娠するための臓器や機能を保つことを目的として検討することがあります。通常、卵巣がん・卵管がんの手術では、両側の卵巣と卵管、子宮、大網を切除します。しかし、将来の妊娠の可能性を残したいという強い希望がある場合や、がんの性質がおとなしく、片方の卵巣・卵管だけにとどまっている場合などには、がんのない側の卵巣と卵管を切除せずに、妊娠の可能性を残す手術ができることもあります。
妊孕性温存手術を検討することができるのは、漿液性がんまたは類内膜がんで進行期がⅠA期またはⅠC1期(片側の卵巣に限局している)である場合か、明細胞がんでⅠA期である場合に限られています。
これらの条件を満たしていると判定するためには、進行期決定開腹手術において、がんを可能な限り完全に切除する必要があります。妊孕性温存手術の基本的な手術法としては、がんのある側の卵巣と卵管、大網の切除、さらに腹水細胞診を行うことが勧められています。
また、上の条件以外にも、以下のことが必要です。
- (1)妊娠可能年齢であり、妊娠への強い希望があること。
- (2)本人と家族が、卵巣がん・卵管がんや妊孕性温存治療、再発の可能性について十分に理解していること。
- (3)治療後も長期にわたり厳重な経過観察を続けることに同意すること。
- (4)婦人科腫瘍に精通した婦人科の医師による注意深い腹腔内の検査や術後の経過観察を受けることが可能であること。
これらの条件を満たした上で妊孕性温存手術が可能となります。
妊孕性温存手術を検討するときには、自分のがんの状態やリスクについて十分理解すること、妊娠の可能性への自分の気持ちを担当医にしっかり伝え、よく相談することが必要です。
5)手術の合併症について
手術の後に、腸閉塞やリンパ嚢胞(リンパ液がたまってできる袋)、リンパ浮腫などの合併症が起きることがあります。吐き気や嘔吐に腹痛を伴う場合や、発熱と腹痛がある場合、足の付け根や太もも、下腹部にむくみがあり、むくんでいる場所が赤く腫れて熱をもっている場合は、担当医に連絡しましょう。このほか、閉経前に手術した人では、卵巣欠落症状と呼ばれる更年期障害と同様の症状が起きることがあります。
3.薬物療法
卵巣がん・卵管がん・腹膜がんは進行した状態で発見されることが多く、また、早期のがんでも再発することがありますが、卵巣がん・卵管がん・腹膜がんのうち最も多い漿液性がんは、薬物療法が効きやすい性質を持っています。
卵巣がん・卵管がん・腹膜がんの薬物療法は、大きく初回化学療法、術前化学療法、維持療法に分けられます。
1)初回化学療法
初回化学療法は、治療の効果を高めることを目的として行われる薬物療法です。卵巣がん・卵管がん・腹膜がんでは、「細胞障害性抗がん薬」を使う治療(化学療法)が基本です。細胞障害性抗がん薬は、細胞の増殖の仕組みに着目して、その仕組みの一部を邪魔することでがん細胞を攻撃する薬です。
主に、パクリタキセルとカルボプラチンを使うTC療法を行います。TC療法以外ではドセタキセルとカルボプラチンを使うDC療法があります。ドセタキセルを使用できない場合は、リポソーム化ドキソルビシンとカルボプラチンを使うPLD‑C療法を行います。複数の薬を使用できない場合は、カルボプラチンのみで治療することを検討します。
進行期がⅢ期・Ⅳ期の場合は、「分子標的薬」も使うことがあり、TC療法に分子標的薬のベバシズマブを追加した治療を検討します。分子標的薬は、がん細胞の増殖に関わるタンパク質や、栄養を運ぶ血管などを標的にしてがんを攻撃する薬です。
2)術前化学療法
試験開腹術後の初回の手術でがんを取りきることが難しいと予測される場合には、手術の前に細胞障害性抗がん薬を用いた術前化学療法を行い、がんを小さくしてから腫瘍をできる限り切除するインターバル腫瘍減量術を行うことがあります。使用する薬の種類は初回化学療法と同じように検討します。
3)維持療法
進行期がⅢ期・Ⅳ期で初回の手術と薬物療法が終わった後、検査でがんが見つからない状態になっているか、がんが残っていても縮小している場合に、がんが再発したり大きくなったりするのを防ぐために行う治療を維持療法といいます。維持療法では、分子標的薬を1~2種類使用します。具体的には、ベバシズマブという点滴の薬や、オラパリブやニラパリブという内服薬を使います。2種類の薬を併用することが勧められることもあります。この際に、BRCA1遺伝子やBRCA2遺伝子の変異および遺伝子に入った傷を修復する機能の働きを検査し(HRD検査)、結果に応じて薬を選択することがあります。
薬物療法の副作用
薬物療法の副作用には、吐き気、食欲不振、白血球減少、血小板減少、貧血、口内炎、脱毛、しびれなどがあります。副作用は、使用する薬ごとに異なり、その程度も個人差があります。最近では副作用を予防する薬なども開発され、特に吐き気や嘔吐については、以前と比べて予防やコントロールができるようになってきました。
自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気を付けるべき症状は何かなど、治療が始まる前に担当医によく確認しておきましょう。また、副作用と思われる症状がみられたときには、迷わずに担当医に伝えましょう。
4.放射線治療
卵巣がん・卵管がん・腹膜がんでは、放射線を照射する領域に消化管や肝臓、腎臓が含まれるため、治療に十分な線量で放射線を照射することができず、最初に行う治療としては推奨されていません。再発した場合に、痛みなどの症状を和らげるために局所的な放射線治療(緩和照射)を行うことがあります。
5.緩和ケア/支持療法
緩和ケア/支持療法は、がんに伴う体と心のつらさ、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用、合併症、後遺症を軽くしたりするために行われる予防、治療およびケアのことです。がんと診断された時から、治療とともにつらさを感じるときにはいつでも受けることができます。痛みなどの症状がある場合には薬の処方など、気持ちの落ち込みやつらさには心理的なケアなどを受けることができます。治療中の副作用の予防や軽減のためのケアも含まれます。
卵巣がん・卵管がん・腹膜がんの局所進行や再発では、がんによる強い痛みのほかに、おなかに水がたまる、腸が詰まって食事が通らなくなる、尿の通り道が塞がれて腎臓の動きが悪くなるといった症状が出ることがあります。それぞれに応じて、痛みをとる薬やおなかの中にたまった水を抜く処置、尿の通りをよくする管の設置など、体を楽にするための治療やケアが行われます。
このような症状や、本人にしか分からないつらさについても、遠慮せずに、早めに医療者やがん相談支援センターに相談することが大切です。緩和ケアは、全国のがん診療連携拠点病院で外来・入院いずれの状況でも受けることができ、自宅でも受けることができます。必要時には地域の病院と連携して緩和ケアを継続することも可能です。お住まいの地域の病院や在宅療養、利用できる制度など地域の緩和ケアに関する情報などについては、がん相談支援センターやソーシャルワーカーにご相談ください。
また、がんやがんの治療によって外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談してみましょう。
6.リハビリテーション
一般的に、治療中や治療後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて、医師や看護師などの医療者に確認しましょう。
退院後もリハビリテーションを受けることを希望する場合は、まずは医師に相談しましょう。医療保険制度での通院リハビリテーションや、介護保険制度での訪問リハビリテーションや通所リハビリテーションを利用できる場合があります。リハビリテーションを受けることができる地域の施設に関する情報が欲しいときには、がん相談支援センターにも相談できます。
7.再発した場合の治療
再発とは、治療によって見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣のあった場所やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
卵巣がん・卵管がん・腹膜がんが再発した場合は、薬物療法が主な治療法になります。使用する薬は、前の治療の終了後から再発までの期間によって異なります。
再発までの期間が6カ月未満の場合、細胞障害性抗がん薬の効果が出にくいがんであると考えられます。この場合、初回で使った薬とは異なる細胞障害性抗がん薬を単独で使用する治療を検討します。また、分子標的薬を追加して治療することもあります。
再発までの期間が6カ月以上の場合は、複数の細胞障害性抗がん薬を使った治療を中心に検討します。また、分子標的薬を追加して治療することもあります。これらの薬物療法の効果があった場合には、さらに追加で維持療法を行うことがあります。
術後薬物療法が終わって再発した場合、あるいは、標準治療を受けた後、次の選択肢を考えるときに、がん遺伝子パネル検査を検討することがあります。がんパネル遺伝子検査の詳細については、関連情報「がんゲノム医療 もっと詳しく」をご覧ください。
痛みや出血などがある場合には、放射線治療で症状を和らげる治療をすることがあります。また、脳転移がある場合には、症状緩和だけでなく、予後の改善のために放射線治療をすることがあります。
| 2026年03月17日 | 「卵巣がん・卵管癌・腹膜癌治療ガイドライン 2025年版」「卵巣腫瘍・卵管癌・腹膜癌取扱い規約 臨床編 第1版補訂版」より内容を更新しました。 |
| 2021年11月04日 | 「卵巣がん・卵管癌・腹膜癌治療ガイドライン2020年版(2020年)」より、内容を全面的に更新し、タイトルを「卵巣がん・卵管がん」に変更しました。 |
| 2019年07月22日 | 新規に追加された用語へのリンクを追加しました。 |
| 2017年09月21日 | 「卵巣がん治療ガイドライン2015年版」「卵巣腫瘍・卵管癌・腹膜癌取扱い規約 病理編 第1版(2016年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2016年02月12日 | 「3.治療成績」の5年相対生存率データを更新しました。 |
| 2014年10月03日 | 「3.治療成績」の5年相対生存率データを更新しました。 |
| 2013年01月29日 | 内容を更新しました。タブ形式に変更しました。 |
| 1996年07月25日 | 掲載しました。 |
