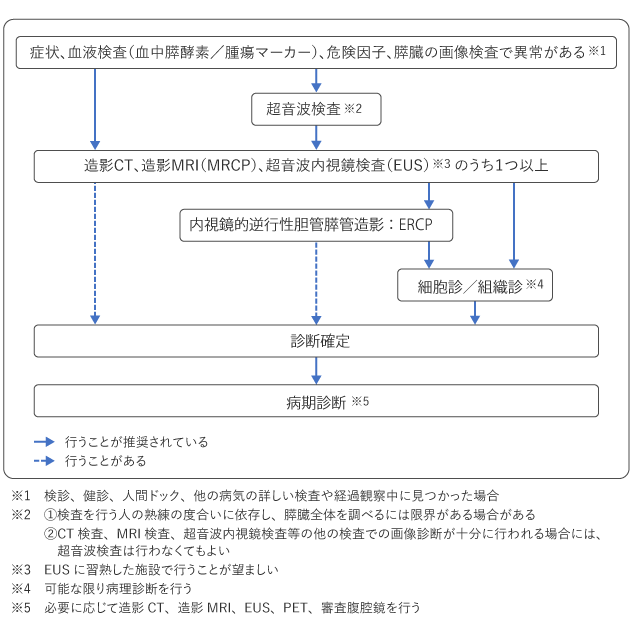
腹痛や食欲不振などの何らかの症状、膵臓がんの危険因子となる疾患(糖尿病や慢性膵炎など)や、血液検査、超音波(エコー)検査の結果などから膵臓がんの疑いがある場合は、造影CT検査、造影MRI検査、超音波内視鏡検査(EUS)などを受けます。これらの検査によって診断が確定できなかった場合には、内視鏡的逆行性胆管膵管造影(ERCP)を受ける場合があります。診断をより正確に確定するため、可能な限り細胞や組織を採取して、病理検査を行います(図2)。
必要に応じて審査腹腔鏡を受けたのち、がんの進行の程度である病期(ステージ)が診断されます。
1.血液検査(血中膵酵素)
血液中の膵酵素の値が増加していないかを調べる検査です。膵酵素とは膵臓でつくられる酵素で、アミラーゼ、リパーゼ、エラスターゼなどがあります。膵臓がんがあると、膵酵素が血液中に漏れ出て、血中膵酵素の値が高くなることがあります。ただし、がんがあっても値が高くならないことや、他の病気によって高くなることもあります。
2.超音波(エコー)検査
体の表面に当てた超音波プローブ(探触子)から超音波を出し、臓器で反射した超音波の様子を画像化して観察する検査です。がんの位置や形、臓器の形や状態、周辺の血流の様子などを確認するために行われます。検査での痛みはなく、その場で画像を確認することができます。
ただし、膵臓はおなかの奥のほうにあるため、胃や腸にたまったガスなどによって膵臓の一部しか見えないことがあり、膵臓全体を調べることができない場合があります。
CT検査やMRI検査、超音波内視鏡検査といった他の検査での画像診断が十分に行われる場合には、超音波検査は行わないこともあります。
3.CT検査
X線を体の周囲から当てて、体の断面を画像にする検査です。がんの有無や広がりを見たり、血管への浸潤の有無、リンパ節や他の臓器への転移の有無を確認するために行われます。膵臓がんでは、がんの位置や形を細かく映し出して進行の程度を詳しく診断するために、造影剤を注射してから検査を行うことが推奨されています。CT検査自体に痛みはありません。
4.MRI検査
強力な磁力と電波を使い、磁場を発生させて行われる検査です。体の内部のさまざまな方向の断面を画像にすることができ、がんと正常な組織を区別して映し出します。がんの有無や広がりを見たり、他の臓器への転移を確認するために行われます。また、膵管をCTより細かく観察することができます。CT検査と同様に、造影剤を使うことがあります。MRI検査自体に痛みはありません。
MR胆管膵管撮影(MRCP:Magnetic Resonance Cholangiopancreatography)
胆管や膵管の状態を詳しく調べる検査です。MRIを撮影し、コンピューターを使って胆道、膵管を画像にします。内視鏡や造影剤を使わずに、内視鏡的逆行性胆管膵管造影(ERCP)と同様の画像を作ることができます。
5.超音波内視鏡検査(EUS:Endoscopic Ultrasonography)
先端に超音波(エコー)装置をつけた内視鏡を口から入れ、胃や十二指腸から膵臓の病変を確認する検査です。体の外から超音波を当てるよりもずっと近い距離から膵臓を観察できるため、詳細な画像を作ることができます。検査は外来で行われ、通常20~30分で終了します。一般的には鎮静剤で眠った状態で行われます。
なお、病変部に針を刺して組織を採取する超音波内視鏡下穿刺吸引生検(EUS-FNA)が行われることもあります。この場合も鎮静剤で眠った状態で行われます。施設によって異なりますが、1~2泊の入院で行われることもあります。
6.内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)
口から内視鏡を入れ、先端を十二指腸まで進めたあと、十二指腸乳頭(膵管と胆管の出口)に細い管を通して造影剤を注入し、膵管や胆管をX線撮影する検査です。この際、膵管内の細胞を採取する膵液細胞診検査が行われることもあります。入院して、鎮静剤を使って眠った状態で行われます。
他の検査で診断が確定しなかった場合に行われることがある重要な検査ですが、急性膵炎などの合併症を起こすことがあります。
7.病理診断(細胞診・組織診)
がんかどうか、どのような種類のがんかについての診断を確定するための検査です。超音波内視鏡検査(EUS)を使った超音波内視鏡下穿刺吸引生検(EUS-FNA)や、内視鏡的逆行性胆管膵管造影(ERCP)を使った生検や膵液細胞診検査などで採取された組織や細胞を、顕微鏡を使って診断します。
8.PET検査
放射性フッ素を付加したブドウ糖(FDG)を注射し、がん細胞に取り込まれるブドウ糖の分布を撮影する検査です。膵臓がんの診断が確定し、他の臓器への転移などについて確認する目的などで行われることがあります。がんと炎症との見分けがつきづらいこともあるため、膵臓がんが疑われている状態で、膵臓がんかどうかをより詳しく調べる目的で実施することは勧められていません。
9.審査腹腔鏡
肝臓への転移や腹膜播種が疑われる場合に、正確な病期(ステージ)を診断することを目的に行われることがある検査です。全身麻酔をしておなかに小さな穴を開け、腹腔鏡と呼ばれる細い内視鏡を挿入しておなかの中を直接観察します。入院して手術室で行われることが多いです。
10.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過観察、治療の効果判定などを主な目的として行う検査です。腫瘍マーカーは、主にがん細胞によってつくられるタンパク質などの物質で、がんの種類や臓器ごとに特徴があります。腫瘍マーカーの値は、体の中にあるがんの量を反映する指標として用いられますが、がんかどうかは、腫瘍マーカーの値だけでは診断できません。また、がんの進行や転移などの経過についても、腫瘍マーカーの値の変化だけでは判断できません。このため、がんの診断や、診断後の経過観察、治療の効果の確認を行う場合には、画像検査や病理検査などその他の検査の結果も併せて、医師が総合的に判断します。
膵臓がんでは、CA19-9、APOA2アイソフォーム、SPan-1、DUPAN-2、CEA、CA50などが使われることがあり、血液検査で測定します。
| 2026年03月19日 | 「膵癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2023年02月20日 | 「膵癌診療ガイドライン2022年版」より、内容を更新しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2016年12月07日 | 「膵癌取扱い規約 第7版(2016年)」より、「2.病期(ステ−ジ)」を更新しました。 |
| 2014年10月14日 | 「2.病期(ステ−ジ)」を更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
