膵臓がんについて
1.膵臓について
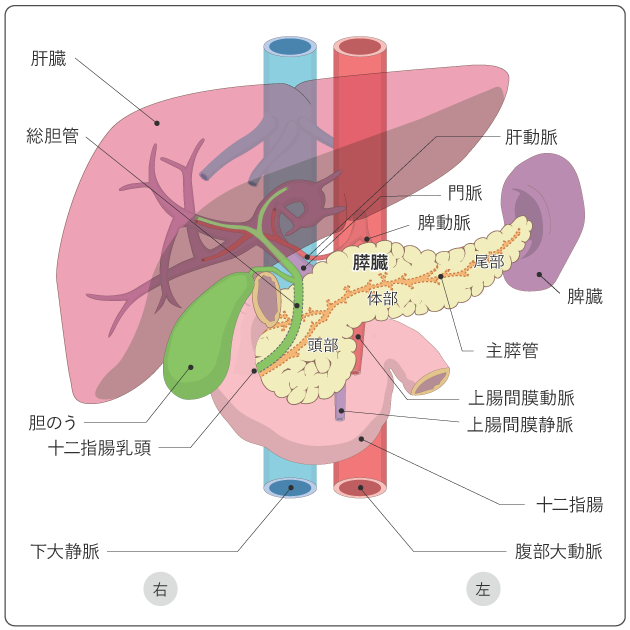
膵臓は、胃の後ろにある、長さ20cmほどの細長い形をした臓器で、右端は十二指腸とつながり、左端は脾臓に接しています(図1)。十二指腸とつながった部分は大きくふくらんでいて、この部分を頭部(膵頭部)、脾臓と接している部分を尾部(膵尾部)、この間の部分を体部(膵体部)といいます。膵臓全体には、膵管という膵液の通り道があります。
また、膵臓には2つの役割があります。食べ物の消化を助ける膵液をつくり分泌すること(外分泌機能)と、血糖値の調節をするインスリンなど、いろいろなホルモンをつくり分泌すること(内分泌機能)です。膵液は膵管によって腸内に運ばれます。インスリンなどのホルモンは血液中に分泌され、体の中を巡ります。膵臓の中心部を通る太い膵管を主膵管といい、十二指腸乳頭部で、肝臓から胆汁を運ぶ総胆管と合流して十二指腸につながります。
2.膵臓がんとは
膵臓がんは、多くは膵管に発生し、そのほとんどは腺がんという組織型(がんの種類)です。
膵臓がんは、がんが増殖して周囲に広がっていこうとする力(浸潤性)が強く、小さいうちから膵臓の周りのリンパ節や肝臓などの他の臓器に転移しやすい腫瘍です。おなかの中にがん細胞が散らばって広がる腹膜播種が起こることもあります。
3.症状
膵臓は、がんが発生しても小さいうちは症状が出にくく、早期の発見は簡単ではありません。進行してくると、腹痛、食欲不振、腹部膨満感(おなかが張る感じ)、黄疸(皮膚や目の白い部分が黄色くなる症状)、体重減少、腰や背中の痛みなどが起こります。その他、膵臓がんになると、膵臓から分泌されるインスリンなどのホルモンが減少することがあります。それによって、糖尿病が発症したり、悪化したりすることがあります。そのため、血糖値などの異常を指摘されたときは、膵臓の検査について医師と相談するとよいでしょう。ただし、これらの症状は膵臓がん以外の理由でも起こることがあり、膵臓がんであっても起こらないことがあります。
4.関連する疾患
膵臓に起きた炎症が長く続くことで、細胞が破壊され、膵臓が硬くなってしまう病気として、慢性膵炎があります。慢性膵炎は膵臓がんのリスクを高める危険因子といわれています。
その他、膵管にできる病気として、膵管内乳頭粘液性腫瘍(IPMN:Intraductal Papillary Mucinous Neoplasm)があります。IPMNは良性のこともありますが、それ自体ががんに変化することがあります。また、IPMNがある人は、膵臓内の別の場所に膵臓がんが発生する可能性もあります。そのため、病変の大きさや状態などをふまえて、定期的な診察と検査が必要か、それとも手術が必要になるかなどを主治医と相談しながら決めていくことになります。
その他、膵臓にできる腫瘍には、神経内分泌腫瘍(NET:Neuroendocrine Tumor)などがありますが、通常の膵臓がん(腺がん)とは性質が異なります。
| 2026年03月19日 | 「膵癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2023年10月06日 | 「2.膵臓がんとは」に「希少な肝胆膵がん」の希少がんセンターへのリンクを追加しました。 |
| 2023年02月20日 | 「膵癌診療ガイドライン2022年版」より、内容を更新しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2014年10月14日 | 「4.疫学・統計」を更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
膵臓がん 検査
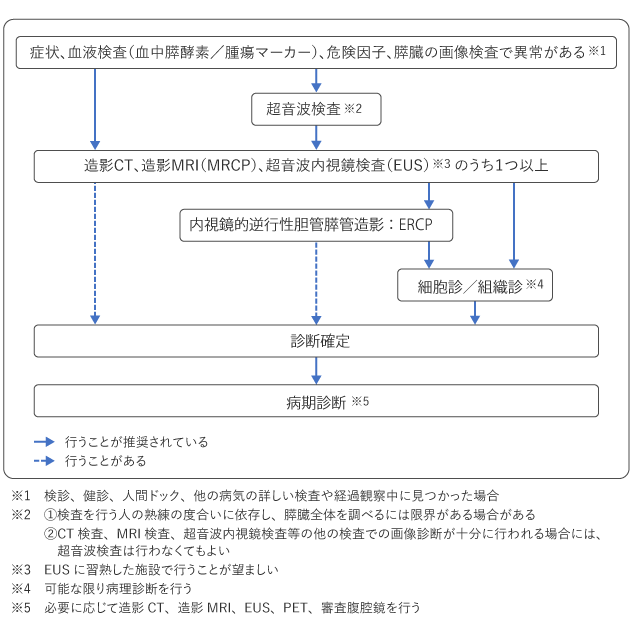
腹痛や食欲不振などの何らかの症状、膵臓がんの危険因子となる疾患(糖尿病や慢性膵炎など)や、血液検査、超音波(エコー)検査の結果などから膵臓がんの疑いがある場合は、造影CT検査、造影MRI検査、超音波内視鏡検査(EUS)などを受けます。これらの検査によって診断が確定できなかった場合には、内視鏡的逆行性胆管膵管造影(ERCP)を受ける場合があります。診断をより正確に確定するため、可能な限り細胞や組織を採取して、病理検査を行います(図2)。
必要に応じて審査腹腔鏡を受けたのち、がんの進行の程度である病期(ステージ)が診断されます。
1.血液検査(血中膵酵素)
血液中の膵酵素の値が増加していないかを調べる検査です。膵酵素とは膵臓でつくられる酵素で、アミラーゼ、リパーゼ、エラスターゼなどがあります。膵臓がんがあると、膵酵素が血液中に漏れ出て、血中膵酵素の値が高くなることがあります。ただし、がんがあっても値が高くならないことや、他の病気によって高くなることもあります。
2.超音波(エコー)検査
体の表面に当てた超音波プローブ(探触子)から超音波を出し、臓器で反射した超音波の様子を画像化して観察する検査です。がんの位置や形、臓器の形や状態、周辺の血流の様子などを確認するために行われます。検査での痛みはなく、その場で画像を確認することができます。
ただし、膵臓はおなかの奥のほうにあるため、胃や腸にたまったガスなどによって膵臓の一部しか見えないことがあり、膵臓全体を調べることができない場合があります。
CT検査やMRI検査、超音波内視鏡検査といった他の検査での画像診断が十分に行われる場合には、超音波検査は行わないこともあります。
3.CT検査
X線を体の周囲から当てて、体の断面を画像にする検査です。がんの有無や広がりを見たり、血管への浸潤の有無、リンパ節や他の臓器への転移の有無を確認するために行われます。膵臓がんでは、がんの位置や形を細かく映し出して進行の程度を詳しく診断するために、造影剤を注射してから検査を行うことが推奨されています。CT検査自体に痛みはありません。
4.MRI検査
強力な磁力と電波を使い、磁場を発生させて行われる検査です。体の内部のさまざまな方向の断面を画像にすることができ、がんと正常な組織を区別して映し出します。がんの有無や広がりを見たり、他の臓器への転移を確認するために行われます。また、膵管をCTより細かく観察することができます。CT検査と同様に、造影剤を使うことがあります。MRI検査自体に痛みはありません。
MR胆管膵管撮影(MRCP:Magnetic Resonance Cholangiopancreatography)
胆管や膵管の状態を詳しく調べる検査です。MRIを撮影し、コンピューターを使って胆道、膵管を画像にします。内視鏡や造影剤を使わずに、内視鏡的逆行性胆管膵管造影(ERCP)と同様の画像を作ることができます。
5.超音波内視鏡検査(EUS:Endoscopic Ultrasonography)
先端に超音波(エコー)装置をつけた内視鏡を口から入れ、胃や十二指腸から膵臓の病変を確認する検査です。体の外から超音波を当てるよりもずっと近い距離から膵臓を観察できるため、詳細な画像を作ることができます。検査は外来で行われ、通常20~30分で終了します。一般的には鎮静剤で眠った状態で行われます。
なお、病変部に針を刺して組織を採取する超音波内視鏡下穿刺吸引生検(EUS-FNA)が行われることもあります。この場合も鎮静剤で眠った状態で行われます。施設によって異なりますが、1~2泊の入院で行われることもあります。
6.内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)
口から内視鏡を入れ、先端を十二指腸まで進めたあと、十二指腸乳頭(膵管と胆管の出口)に細い管を通して造影剤を注入し、膵管や胆管をX線撮影する検査です。この際、膵管内の細胞を採取する膵液細胞診検査が行われることもあります。入院して、鎮静剤を使って眠った状態で行われます。
他の検査で診断が確定しなかった場合に行われることがある重要な検査ですが、急性膵炎などの合併症を起こすことがあります。
7.病理診断(細胞診・組織診)
がんかどうか、どのような種類のがんかについての診断を確定するための検査です。超音波内視鏡検査(EUS)を使った超音波内視鏡下穿刺吸引生検(EUS-FNA)や、内視鏡的逆行性胆管膵管造影(ERCP)を使った生検や膵液細胞診検査などで採取された組織や細胞を、顕微鏡を使って診断します。
8.PET検査
放射性フッ素を付加したブドウ糖(FDG)を注射し、がん細胞に取り込まれるブドウ糖の分布を撮影する検査です。膵臓がんの診断が確定し、他の臓器への転移などについて確認する目的などで行われることがあります。がんと炎症との見分けがつきづらいこともあるため、膵臓がんが疑われている状態で、膵臓がんかどうかをより詳しく調べる目的で実施することは勧められていません。
9.審査腹腔鏡
肝臓への転移や腹膜播種が疑われる場合に、正確な病期(ステージ)を診断することを目的に行われることがある検査です。全身麻酔をしておなかに小さな穴を開け、腹腔鏡と呼ばれる細い内視鏡を挿入しておなかの中を直接観察します。入院して手術室で行われることが多いです。
10.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過観察、治療の効果判定などを主な目的として行う検査です。腫瘍マーカーは、主にがん細胞によってつくられるタンパク質などの物質で、がんの種類や臓器ごとに特徴があります。腫瘍マーカーの値は、体の中にあるがんの量を反映する指標として用いられますが、がんかどうかは、腫瘍マーカーの値だけでは診断できません。また、がんの進行や転移などの経過についても、腫瘍マーカーの値の変化だけでは判断できません。このため、がんの診断や、診断後の経過観察、治療の効果の確認を行う場合には、画像検査や病理検査などその他の検査の結果も併せて、医師が総合的に判断します。
膵臓がんでは、CA19-9、APOA2アイソフォーム、SPan-1、DUPAN-2、CEA、CA50などが使われることがあり、血液検査で測定します。
| 2026年03月19日 | 「膵癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2023年02月20日 | 「膵癌診療ガイドライン2022年版」より、内容を更新しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2016年12月07日 | 「膵癌取扱い規約 第7版(2016年)」より、「2.病期(ステ−ジ)」を更新しました。 |
| 2014年10月14日 | 「2.病期(ステ−ジ)」を更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
膵臓がん 治療
膵臓がんの治療には、手術、薬物療法、放射線治療、緩和ケアがあります。がんが切除できる場合は、手術のみ、もしくは手術と薬物療法、放射線治療を組み合わせた治療(集学的治療)を行います。切除できない場合は、主に薬物療法や、薬物療法と放射線治療を組み合わせた治療を行います。がんの進行状況や体の状態によっては、緩和ケアのみを行う場合があります。
また、診断されたときから、がんに伴う心と体、社会的なつらさなどを和らげるための緩和ケア/支持療法を受けることができますので、遠慮せずに医療者やがん相談支援センターに相談しましょう。
1.ステージと治療の選択
治療法は、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などに基づいて検討します。
1)ステージ(病期)
がんの進行の程度は、「ステージ(病期)」として分類します。ステージは、ローマ数字を使って表記することが一般的で、Ⅰ期(ステージ1)・Ⅱ期(ステージ2)・Ⅲ期(ステージ3)・Ⅳ期(ステージ4)と進むにつれて、より進行したがんであることを示しています。なお、膵臓がんではステージのことを進行度ということもあります。
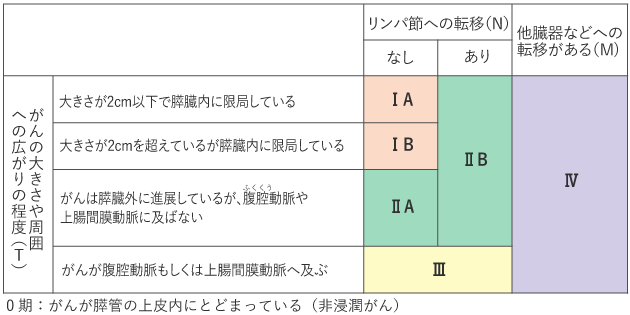
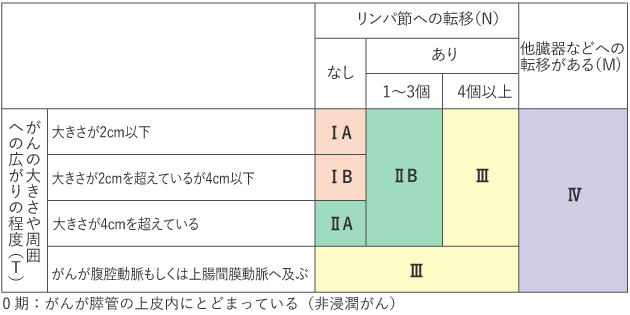
膵臓がんでは0期~Ⅳ期まであり、がんの大きさ、周囲への広がり、リンパ節や他の臓器への転移があるかどうかによって決まります(表1、2)。
膵臓がんのステージの分類には、日本では「膵癌取扱い規約(日本膵臓学会編)」(表1)、または「TNM悪性腫瘍の分類(UICC)」(表2)が用いられ、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります。
Tカテゴリー:原発腫瘍※の大きさや周囲への広がりの程度
Nカテゴリー:リンパ節への転移の有無
Mカテゴリー:他臓器などへの転移(遠隔転移)の有無
※原発腫瘍とは、原発部位(がんがはじめに発生した部位)にあるがんのことで、原発巣ともいわれます。
自分がどのステージに当てはまるかということは、今後の治療方針を考える上でとても重要です。ステージの詳細については担当医に聞いてみましょう。
2)治療の選択
治療法は、がんの進行の程度に基づいた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
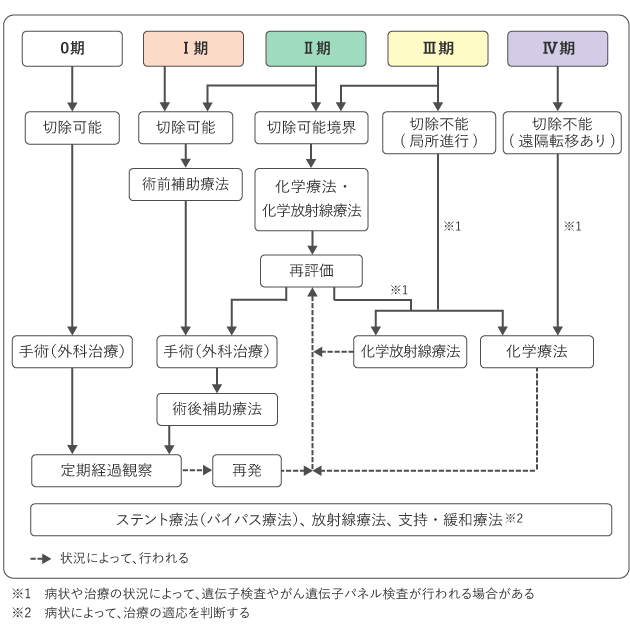
膵臓がんに対する治療は、手術や放射線治療(「局所治療」)と、細胞障害性抗がん薬などを用いた薬物療法(「全身治療」)があります。図3は、膵臓がんの標準治療を示しています。
まず、膵臓がんでは、治療方針を決めるときに「手術ができるかどうか」について検討し、「切除可能」「切除可能境界」「切除不能」のどの状態であるかを調べます。
- 「切除可能」な場合
手術のみ、もしくは手術と薬物療法を組み合わせた治療を行います。 - 「切除可能境界」の場合(切除しても細胞レベルでがんが残る可能性のある場合)
「細胞障害性抗がん薬」または「細胞障害性抗がん薬+放射線療法」を一定期間行い、再度がんの状態を確認し、手術するかどうかを判断します。 - 「切除不能」な場合(がんが膵臓周辺の大きな血管を巻き込んでいたり、別の臓器に転移していたりして手術ができない場合)
薬物療法や化学放射線療法を行います。
また、痛みや食欲の低下、糖尿病、不安などがある場合、緩和ケアや支持療法を行います。
なお、担当医から複数の治療法を提案されることもあります。治療を選ぶにあたって分からないことは、まず担当医に確認することが大切です。また、担当医が提案した以外にも治療法がないか知りたいときや、担当医の意見を別の角度から検討したいときに、セカンドオピニオンを聞くこともできます。また、治療の生活への影響など不安に思うこと、悩みや困りごとなども含め、がん相談支援センターで相談することもできます。
妊孕性の温存について
がんの治療が、妊孕性(子どもをつくる力)に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性を温存することが可能かどうかを、治療開始前に担当医に相談してみましょう。
禁煙について
喫煙を続けることは、がんの治療の効果を下げたり、手術後の合併症の増加につながると考えられています。喫煙している場合には、治療が始まる前に少しでも早く禁煙しましょう。なお、手術までに禁煙できていないときには、手術が延期になることもあります。禁煙治療を希望する場合は、まずはがんの治療の担当医に相談しましょう。
2.手術(外科治療)
膵臓がんの治療では、「切除可能」である(手術でがんを切除できると考えられる)場合、できる限り手術をします。手術には、膵頭十二指腸切除術、膵体尾部切除術、膵全摘術があります。
近年では、それぞれの方法に対して、おなかに小さな穴を開けて内視鏡を使って手術することもあります(腹腔鏡下膵切除、ロボット支援下膵切除) 。内視鏡を使った手術は、開腹手術(おなかを開ける手術)と比べて、傷が小さく、出血量も少なく、術後の痛みも少ないなどの利点があります。ただし、実施できる施設は限られており、また他の臓器に浸潤がある場合は実施が難しくなります。
手術方法により異なりますが、一般的には、膵体尾部よりも膵頭部の切除のほうが、腸とつなぎ合わせる部位が多いため、回復に時間がかかります。また、がんの位置によっては、腸の動きを調整する神経も一緒に切除するため、下痢を起こしやすくなります。切除する膵臓の範囲によっては、糖尿病や消化吸収障害などが起こり、そのための治療が必要になることがあります。
入院期間については、持病の有無や入院施設、手術内容、合併症の発生状況によっても異なります。一般的には、開腹手術と比べて腹腔鏡下手術やロボット支援手術では短くなるといわれています。
なお、「切除可能境界」である(がんが周囲の血管を巻き込んでいるなどの理由で、手術でがんを取りきれるか判断が難しい)場合は、化学療法や化学放射線療法を行ったあと、治癒につながる切除が可能かどうかをあらためて検討した上で、手術を行うことがあります。
1)膵頭十二指腸切除術
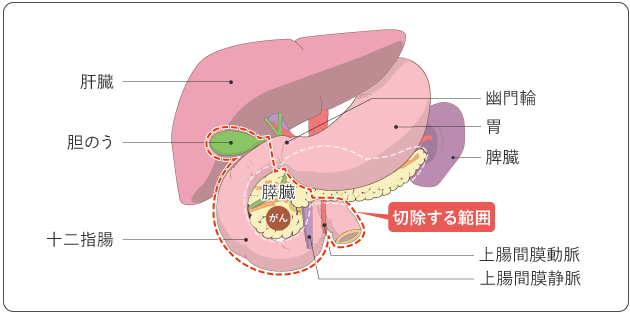
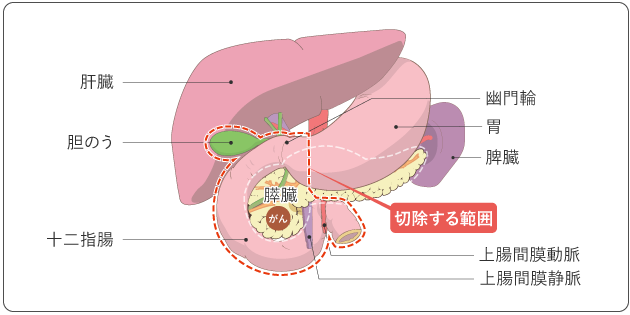
膵頭部を中心にがんがある場合、膵頭部とともに、十二指腸、胆のうと胆管の下部、周囲のリンパ節を切除します。がんが血管を巻き込んでいる場合は血管の一部も切除します。
がんが胃の近くにある場合は胃の一部も切除します。これまでは、胃の3分の2の切除を伴う膵頭十二指腸切除術(PD)が広く行われていましたが、最近では、胃の大部分を残す亜全胃温存膵頭十二指腸切除術(SSPPD)や胃のすべてを残す幽門輪温存膵頭十二指腸切除術(PPPD)が一般的に行われています(図4、5)。切除後は、残った膵臓を小腸につなぎ合わせ、膵液が小腸に流れるようにします(再建手術)。同様に、胆管と小腸、胃と小腸もつなぎ合わせます。
手術後の合併症と対応
手術後はさまざまな合併症が発生することがあります。以下に主な合併症とその対応を示します。
- 胆汁や膵液の漏れ(胆汁ろう/膵液ろう)
つなぎ合わせた部分から胆汁や膵液が漏れることがあり、その結果、感染、腹膜炎、出血が起こることがあります。その対策として手術時におなかにドレーンという管を入れておき、漏れた消化液を体外に排出するようにします。 - 胆管の炎症(胆管炎)
感染によって胆汁の通り道である胆管に炎症が起こることがあります。その場合には、抗菌薬で治療します。 - 腹膜炎、出血
腹膜炎や出血が起こった場合にはカテーテル治療や緊急手術などが必要になることがあります。 - 胃の動きが悪くなる(胃内容排出遅延)
一時的に胃から腸への食べ物の流れが遅れることによって、食事がうまく食べられなかったり、吐き気が起こったりすることがあります。その場合には、状態が回復するまで、点滴もしくは鼻から細い管を入れて水分や栄養を補うことがあります。
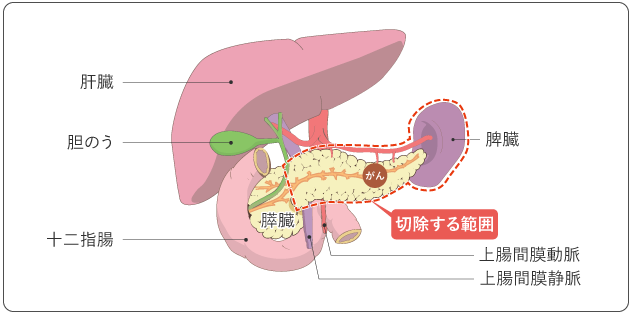
2)膵体尾部切除術
膵体尾部にがんがある場合、膵臓の体部と尾部を周囲のリンパ節とともに切除します。通常は脾臓も摘出します(図6)。消化管は切除しないので、消化管同士をつなぎ合わせる再建手術は必要ありません。
手術後の合併症と対応
手術後はさまざまな合併症が発生することがあります。以下に主な合併症とその対応を示します。
- 膵液の漏れ(膵液ろう)
膵臓を切り離した部分から膵液が漏れることがあり、その結果、感染、腹膜炎、出血が起こることがあります。その対策として手術時におなかにドレーンという管を入れておき、漏れた消化液を体外に排出するようにします。 - 腹膜炎や出血
腹膜炎や出血が起こった場合にはカテーテル治療や緊急手術などが必要になることがあります。 - 細菌に対する抵抗力の低下
脾臓を摘出した場合には、肺炎球菌などの細菌に対する抵抗力が落ちるため、肺炎球菌ワクチンの予防接種が勧められています。
3)膵全摘術
がんが膵臓全体に及ぶ場合は、膵臓をすべて摘出します。また、胃の一部から十二指腸、胆のうと胆管の下部を周囲のリンパ節とともに切除します。
手術後の合併症と対応
手術後はさまざまな合併症が発生することがあります。以下に主な合併症とその対応を示します。
- 糖尿病
膵臓をすべて摘出するため、インスリンなどのホルモンが分泌されなくなります。それにより、血糖のコントロールができなくなり糖尿病になります。膵臓の機能を補うために、定期的にインスリンを使用します。 - 消化吸収障害、脂肪肝
多くの消化酵素を含む膵液が分泌されなくなるため、消化吸収障害(脂肪便、下痢、体重減少など)や脂肪肝が起こります。膵液のかわりになる消化剤を服用します。
3.放射線治療
膵臓がんの放射線治療には、治療の効果を高めることを目的とした化学放射線療法と、症状緩和を目的とした放射線治療の2つがあります。
1)化学放射線療法
放射線治療と化学療法(細胞障害性抗がん薬を用いる薬物療法)を組み合わせた治療法です。がんを切除しても細胞レベルでがんが残る可能性のある切除可能境界型膵臓がんの場合や、遠隔転移はないと判断されるものの、がんが膵臓近くの重要な血管を巻き込んでいることが明らかで、手術ができない局所進行切除不能膵臓がんの場合に行われることがあります。放射線治療を単独で実施するよりも、化学療法と組み合わせることで治療の効果を高めることが期待でき、局所進行切除不能膵臓がんに対する標準治療の1つとして推奨されています。
なお、放射線治療では、粒子線治療(重粒子線治療、陽子線治療)が受けられる場合がありますが、実施できる施設は限られています。希望する場合は担当医に相談しましょう。
そのほかに、手術ができない膵臓がんでは、痛みを和らげるために行われることがあります。
2)痛みの緩和を目的とした放射線治療
がんが膵臓周辺の大きな血管を巻き込んでいたり、別の臓器に転移していたりして手術ができない「切除不能」な膵臓がんに対して、痛みを和らげる目的で行われることがあります。また、骨転移による痛みを和らげる治療として行うこともあります。
3)放射線治療の副作用
放射線を当てる場所や放射線の量などによって症状は異なりますが、一般的には、皮膚の色素沈着、吐き気・嘔吐、食欲不振などがあらわれます。また、白血球や赤血球などの血球減少が起こることもあります。まれに胃や腸の粘膜が荒れて出血することで、黒い便が出ることもあります。
4.薬物療法(化学療法)
膵臓がんの薬物療法では、主に細胞障害性抗がん薬を使います。細胞障害性抗がん薬には、点滴や内服薬があります。膵臓がんでは、再発率を下げることを目的として、多くの場合で手術の前や後に細胞障害性抗がん薬を用いた治療が行われます。また、放射線治療と組み合わせる場合や、手術ができない場合にも細胞障害性抗がん薬が使われます。
なお、病状や治療の状況によって、がん遺伝子検査が行われることがあり、その結果によっては、分子標的薬、免疫チェックポイント阻害薬を使う場合があります。
細胞障害性抗がん薬は、細胞が増殖する仕組みの一部を邪魔することで、がん細胞を攻撃する薬です。分子標的薬は、がん細胞の増殖に関わるタンパク質などを標的にして、がんを攻撃する薬です。免疫チェックポイント阻害薬は、免疫ががん細胞を攻撃する力を保つ(がん細胞が免疫にブレーキをかけるのを防ぐ)薬です。
薬物療法で使用する薬の組み合わせは複数あります。どの種類の薬を使うかは、治療の目的、がんの状態や体調、薬物療法に伴って起こることが想定される副作用などについて、担当医と話し合って決めていきます。薬に関する詳しい情報は、担当医や薬剤師などの医療者に尋ねてみましょう。
1)術前補助化学療法・術後補助化学療法
手術後の再発の可能性を下げるために、細胞障害性抗がん薬などを用いて行う治療を「補助療法」といいます。手術の前に行う補助療法は「術前補助化学療法」、手術のあとに行う補助療法は「術後補助化学療法」といいます。
手術で切除可能な膵臓がんの場合、手術の前や後に、一定期間薬物療法を受けると、再発しにくくなる可能性が示されています。そのため、手術の前や後にそれぞれ有効性が確認された異なるレジメン(薬剤の用量や用法、治療期間を明記した治療計画のこと)での薬物療法を行うことがあります。なお、病期が0期の場合には、通常は手術の前後に薬物療法は行いません。
2)手術できない場合・手術後再発した場合の薬物療法
膵臓がんが周囲の重要な血管を巻き込んでいたり遠隔転移していて手術ができない場合や、がんが再発した場合に行われます。薬物療法だけでがんを完全に治すことは難しいですが、がんの進行を抑えたり、がんによる症状を和らげたりすることが分かっています。
(1)一次化学療法
細胞障害性抗がん薬を用いて最初に行う治療を一次化学療法と呼びます。手術ができない場合や、手術後に再発した場合に、がん自体の進行を抑え、延命および症状を和らげることを目的とした治療です。細胞障害性抗がん薬を単独、または複数の薬を組み合わせて使います。また、遠隔転移がない場合は、放射線治療と組み合わせた化学放射線療法を行うこともあります。どの治療を選択するかは、体調や副作用の可能性を考慮して、医師と相談しながら決めていきます。
なお、BRCA遺伝子検査の結果、BRCA遺伝子に変異がある場合には、プラチナ製剤と呼ばれる種類の細胞障害性抗がん薬を使って治療したあとに、分子標的薬を使った維持療法(細胞障害性抗がん薬の効果を維持するために行う治療)を行うこともあります。
(2)二次化学療法(一次化学療法が効かなくなった場合などに用いる薬物療法)
一次化学療法の効果がなくなったときや、効果はあっても副作用が強くて治療を続けることができないときは、それまでの治療で使っていないほかの薬で治療を行います。これを二次化学療法といいます。
細胞障害性抗がん薬を単独、または組み合わせて使いますが、どの治療を選択するかは、体調などを考慮して、医師と相談しながら決めていきます。
(3)がん遺伝子検査
膵臓がんの薬物療法中に、がん遺伝子検査を行うことがあります。膵臓がんと関連がある遺伝子の異常や変異には以下のようなものがあり、その結果によって、免疫チェックポイント阻害薬や分子標的薬による治療が行われることがあります。
-
MSI-High: MSI-Highとは、遺伝子に入った傷を修復する機能が働きにくいために起こる状態です。膵臓がんの人の中でMSI-Highである人は100人中1人(1%)弱といわれています。免疫チェックポイント阻害薬による治療が行われることがあります。
-
TMB-High: TMB-Highとは、がん細胞のゲノムに起こった遺伝子変異が多い状態(DNAの傷が多い状態)です。膵臓がんの人の中でTMB-Highである人は100人中1~2人(1~2%)といわれています。免疫チェックポイント阻害薬による治療が行われることがあります。
-
NTRK融合遺伝子、
RET融合遺伝子: 融合遺伝子とは、異なる2つの遺伝子が結合して生じる遺伝子異常で、がん細胞の異常な増殖を引き起こします。膵臓がんの人の中でNTRK融合遺伝子やRET融合遺伝子が見つかる頻度はどちらも100人中1人未満(1%未満)といわれています。これらの遺伝子異常がある場合には、分子標的薬による治療が行われることがあります。 -
BRAF V600E
遺伝子変異: がん細胞の増殖に関わる遺伝子異常で、膵臓がんの人の中で100人中1~3人(1~3%)程度に見つかるといわれています。BRAF V600E遺伝子変異に対して有効性が示されている分子標的薬の併用療法が行われることがあります。 -
BRCA遺伝子
(BRCA1、BRCA2)
変異: BRCA遺伝子は生まれたときから誰もがもっている遺伝子の1つで、DNA修復に関わる重要な役割をもちます。BRCA遺伝子変異がある場合は、DNA修復の働きが十分機能しなくなるといわれています。膵臓がんの人の中で100人中5人(5%)程度に見つかるといわれています。BRCA遺伝子に変異がある場合には、プラチナ製剤と呼ばれる種類の細胞障害性抗がん薬を使った治療が行われることがあります。
3)薬物療法の副作用について
副作用は、使用する薬ごとに異なり、その程度も個人差があります。
細胞障害性抗がん薬は、がん細胞だけでなく正常な細胞にも影響を与えるため、食欲不振、吐き気、倦怠感、口内炎、下痢、発熱、しびれ、脱毛などの症状や、血液中の白血球や血小板などの数が少なくなる骨髄抑制、肝機能や腎機能の低下などの副作用が起こることがあります。分子標的薬や免疫チェックポイント阻害薬は、薬ごとにさまざまな副作用があらわれます。
最近では副作用を予防する薬が開発され、特に吐き気や嘔吐については、以前と比べて予防したり、コントロールできるようになり、制吐薬(吐き気・嘔吐を抑える薬)も開発されています。吐き気は、吐く一歩手前の状態だけでなく、「胃の不快感」「ムカムカ感」「胸やけ」なども含まれます。症状によって効きやすい薬は異なるため、自分に合った薬を選ぶためには、症状、時期、嘔吐の有無などを具体的に医療者に伝えることが大切です。気になる症状は我慢せずに医療者に伝えましょう。
一方で、副作用の種類や程度によっては、治療が継続できなくなることもあります。自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気をつけるべき症状は何かなど、治療が始まる前に担当医によく確認しておきましょう。また、副作用と思われる症状がみられたときには、迷わずに担当医に伝えましょう。有効な治療をできるだけ続けられるように、適切に対処することが大切です。
5.免疫療法
免疫療法は、免疫の力を利用してがんを攻撃する治療法です。2025年11月現在、膵臓がんの治療に効果があると科学的に証明されている方法は、MSI-Highの場合とTMB-Highの場合に免疫チェックポイント阻害薬を使用する治療法のみです。インターネット上では、高額な自由診療による免疫療法の情報が掲載されていることもありますが、その他の免疫療法で、膵臓がんに対して効果が証明されたものはありません。
なお、免疫チェックポイント阻害薬を使用する方法は、薬物療法の1つでもあります。免疫チェックポイント阻害薬を使用する治療法に関する情報は、関連情報「膵臓がん 治療 4.薬物療法」をご覧ください。
6.合併症に対する治療
1)黄疸や胆管炎に対する治療
黄疸とは、膵臓がんによって胆管がふさがり胆汁の流れが滞った結果、目の白い部分や皮膚が黄色くなることです。また、胆汁の流れが滞って感染することによって胆管炎が起こり、高熱が出ることもあります。これらの症状が出た場合には、担当医や看護師に相談しましょう。
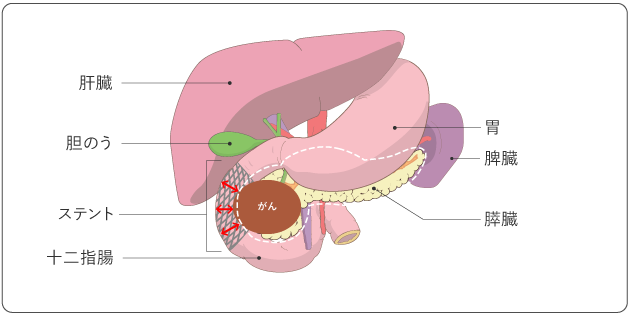
黄疸が起こった場合、たまった胆汁を排出するために、胆道に管を挿入する「胆道ドレナージ」を行うことがあります。胆道とは、胆汁の通り道である胆管、胆のう、十二指腸乳頭の総称です。胆道ドレナージにはいくつかの方法がありますが、近年は体への負担が少ない、内視鏡を使ってステントという管を留置する方法(内視鏡的胆道ドレナージ)が主流となっています。内視鏡的胆道ドレナージでは、直径10mmほどの金属製の筒や、直径2~3mmほどのプラスチック製のチューブが用いられます。ステントは人工物のため、挿入後に詰まったり、自然に抜けたりずれたりすることがあり、再度治療が必要になることもあります。
- 内視鏡的胆道ドレナージ(ERBD):内視鏡を使って、十二指腸乳頭から胆管の狭くなった部分にステントを入れて、胆汁の流れをよくする方法です。鎮静剤を使うため、眠っている間に治療が終わり、苦痛はほとんどありません。ただし、合併症として治療後に膵炎を起こすことがあります。また、ステントが詰まったときに胆管炎を起こす可能性もあります。
- 内視鏡的経鼻胆道ドレナージ(ENBD): 内視鏡を使って鼻から胆管にチューブを入れる方法です。鼻からチューブが出るため、慣れるまで違和感や不快感を伴うことがあります。そのため、胆管炎が強い場合など、主に一時的な処置として用いられています。
- 経皮経肝胆道ドレナージ(PTBD): おなかの皮膚から肝臓を経由して胆管にチューブを入れ、胆汁を体の外に出す方法です。胆汁が出ているかどうかを目で確認できる利点がありますが、体の外側にチューブが出ているため、慣れるまで痛みがあったり、日常生活で不便を感じることがあります。そのため、黄疸が強い場合など、主に一時的な処置として用いられています。
- 超音波内視鏡下胆道ドレナージ(EUS-BD):超音波内視鏡を用いて、胆管と十二指腸または胃をつなぐステントを挿入する方法です。EUS-BDは、がんの浸潤や手術後の影響によって、ERBDでステントを挿入することができない場合などに行われることがある新しい方法です。そのため、熟練した技術や専用の器具が必要で、外科や放射線科、内視鏡科の医師によるチーム体制が整った施設でのみ行われます。
2)消化管や胆管の閉塞に対する治療
膵臓は胃や十二指腸などの消化管の近くにあるため、膵臓がんが広がると消化管を圧迫したり浸潤したりして、閉塞する(詰まる)ことがあります。消化管の閉塞が起こると、食べられる量が減り、体重減少や栄養状態低下につながります。そのため、がんの切除ができない場合には、このような症状を改善する目的で、十二指腸ステント術またはバイパス手術が行われることがあります。
十二指腸ステント術では、膵臓がんによって胃や十二指腸が狭くなっている部分に、内視鏡を用いて、直径20mmほどの金属製の筒(ステント)を入れて広げ、食べ物の通り道をつくります(図7)。
一方、バイパス手術では、食べ物が十二指腸へ流れないように、胃と空腸(小腸の一部)をつなぐ胃空腸吻合術を行います。
また、胆管ががんでふさがって黄疸が出ていて、内視鏡治療が難しい場合には、胆管と空腸をつなぐ胆管空腸吻合術を行うことがあります。
7.緩和ケア/支持療法
緩和ケア/支持療法は、がんに伴う体と心のつらさ、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用、合併症、後遺症を軽くしたりするために行われる予防、治療およびケアのことです。がんと診断されたときから、治療とともにつらさを感じるときにはいつでも受けることができます。痛みなどの症状がある場合には薬の処方など、気持ちの落ち込みやつらさには心理的なケアなどを受けることができます。また、経済的な不安や仕事の不安、家族関係に関する相談もできます。
痛みがある場合には、痛みの強さに応じた痛み止め(薬剤)を使って和らげます。強い痛みがあるときは、医療用の麻薬を使うこともあります。痛みの緩和に必要な薬剤の種類や量には個人差があるため、医師が一人ひとりの痛みに合わせて薬剤を調整していきます。また、神経ブロック(痛みを感じる原因となる神経の近くに針を刺し、薬剤を注入する治療)や、骨転移の痛みを緩和するための放射線治療を行うこともあります。
膵臓がんによって胆管が狭くなった場合は胆道ドレナージを行ったり、消化管が狭くなった場合には、ステントと呼ばれるチューブのような器具を入れる治療や手術を勧められることもあります。詳しくは、関連情報「膵臓がん 治療 6.合併症に対する治療」をご覧ください。
このような症状や、本人にしか分からないつらさについても、遠慮せずに、早めに医療者やがん相談支援センターに相談することが大切です。緩和ケアは、全国のがん診療連携拠点病院で外来・入院いずれの状況でも受けることができ、自宅でも受けることができます。必要時には地域の病院と連携して緩和ケアを継続することも可能です。がん相談支援センターでは、お住まいの地域の病院や在宅療養、利用できる制度など地域の緩和ケアに関する情報を紹介することもできます。
また、がんやがんの治療によって外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談してみましょう。
8.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力を維持・向上させるために行われます。手術を受ける場合は術後の回復力を高めるためにも、手術前からのリハビリテーションが重要です。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行われます。
一般的に、がんの治療中や治療後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて、医師や看護師などの医療者に確認しましょう。
9.再発した場合の治療
再発とは、治療によって見かけ上なくなったがんが再びあらわれることです。原発巣やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
再発した場合には、それぞれの状況に応じて総合的に検討し、治療やケアの方針を決めていきます。
それまでの治療経過や体調から、がんに対する治療が可能な場合、多くは薬物療法(化学療法)を行います。詳細は、関連情報「膵臓がん 治療 4.薬物療法(化学療法) 2)手術できない場合・手術後再発した場合の薬物療法」をご覧ください。
治療経過や体調から、がんに対する治療が難しい場合、多くは適切な緩和ケアによって症状を和らげ体力を温存するようにしていきます。詳細は、関連情報「膵臓がん 治療 7.緩和ケア/支持療法」をご覧ください。
| 2026年03月19日 | 「膵癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2023年02月20日 | 「膵癌診療ガイドライン2022年版」より、内容を更新しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2020年02月27日 | 「5.生存率」の参照先を「がん診療連携拠点病院等院内がん登録生存率集計」としました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2016年12月07日 | 「膵癌診療ガイドライン2016年版」より、「図2 膵臓がんの臨床病期と治療 」を更新しました。 |
| 2016年02月10日 | 「2.治療成績」の5年相対生存率データを更新しました。 |
| 2014年10月14日 | 「科学的根拠に基づく膵癌診療ガイドライン2013年版」を反映しました。 |
| 2014年10月03日 | 「2.治療成績」の5年相対生存率データを更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
膵臓がん 療養
1.経過観察
治療後は、定期的に通院して検査を受けます。検査を受ける頻度は、がんのステージ(病期)や治療法によって異なります。
手術後は、回復の度合いや再発の有無を確認するために、定期的に通院して検査を受けます。通院の頻度は個別の状況により異なりますが、少なくとも手術後5年間は必要で、その後も継続して検査を受けることが勧められています。手術後2年間は3〜6カ月おきに、それ以降は6〜12カ月おきに受診します。
診察では、黄疸の有無や血糖、肝機能、腫瘍マーカーなどを調べるための血液検査と、腹部の超音波(エコー)、CT、MRIなどの画像検査を行います。
2.日常生活を送る上で
規則正しい生活は、体調の維持や回復によい影響をもたらします。禁煙、飲酒を控えること、バランスのよい食事、適度な運動などを日常的に心がけることが大切です。
症状や治療の状況により、日常生活の注意点は異なります。体調をみながら、担当医とよく相談して無理のないように過ごしましょう。
また、患者会や患者サロンなどでは、同じ病気や症状、障害、同じ治療を受けたなど、共通の体験をもつ人から生活などについて情報を聞くことができます。患者会や患者サロンなどの情報は、がん相談支援センターにもお問い合わせください。
1)手術後の日常生活
(1)消化のよい食事をとる、食事のとり方を工夫する
手術によって、脂肪の消化吸収に重要な胆汁や消化酵素を含む膵液が減少したり、分泌されなくなったりすることがあります。その結果、消化不良による下痢や脂肪肝などを起こしやすくなるので、食事はバランスよく、なるべく消化のよいものをとりましょう。下痢が続く場合には、主治医に相談し、消化を助ける薬の処方を受けることもできます。また、個々の状況にあった献立や調理の工夫、バイパス手術後の食事について、栄養士に相談することもできます。
食事のとり方の工夫には、例えば次のようなものがあります。
- 控えめの量から少しずつ:一度にたくさん食べると、消化や吸収が追い付かないことがあります。
- 場合によっては4食以上に分ける:一回の食事の量が少ないことで、3食では栄養が足りなくなることがあります。回数を増やすなどして栄養を補いましょう。
- 脂肪の多い食べ物は一度にとりすぎない:体調に合わせて食べましょう。
- タンパク質を多く含む食品(大豆製品や魚など)をとる。
- 香辛料は控えめにする。
- コーヒーは控えめにする:カフェインは消化や吸収に影響するため、飲みすぎないようにしましょう。
- アルコール(飲酒)については、医師に確認する。
(2)血糖値の変動に注意する
手術で膵臓を切除した場合、血糖を下げるホルモンであるインスリンの分泌が減少して、糖尿病になったり、糖尿病が悪化したりすることがあります。血糖値の変化は、手術からしばらくたってから起こることもあります。そのため、手術の直後は血糖値の変化がなくても、定期的な血糖測定を続ける必要があります。糖尿病が発症したり悪化した場合には、糖尿病の専門医などの診察を受ける必要があります。
膵全摘術を受けた場合には、インスリンが分泌されなくなるため、自分で注射を打ってインスリンを補います。注射の方法などは、退院前に担当医あるいは看護師、薬剤師から指導を受けます。
なお、退院後に自分で注射を打つことに不安を感じる場合には、それを支援するさまざまな仕組み(訪問看護によるサポートや訪問介護による見守り等)もあります。分からないことや心配なことは遠慮せず、担当医や看護師などの医療スタッフや、がん相談支援センターにご相談ください。
2)薬物療法中の日常生活
近年では、新しい薬の登場や副作用に対する治療とケアの進歩などにより、通院で薬物療法を行うことが増えています。通院による薬物療法には、自宅での生活を続けながら治療を受けられるメリットがあります。しかし、仕事や家事、育児、介護などを治療前と同じように担うことが難しくなることもあります。予想される副作用やその時期、対処法については、医師や薬剤師、看護師からの事前の説明をよく聞いて確認しておき、特に体調の悪いときには周囲にサポートを求めるなど、自分にできる工夫を探してみましょう。
通院は、疑問や不安に思うことを医療者に伝えるよい機会です。気付いたこと、気になることを日ごろからメモしておくと役立ちます。また、病院の受診が必要なのはどのようなときか、あらかじめ医療者に確認してみましょう。
3)性生活について
性生活によって、がんの進行に悪影響を与えることはありません。また、性交渉によってパートナーに悪い影響を与えることもありません。しかし、がんやがんの治療は、性機能そのものや、性に関わる気持ちに影響を与えることがあります。がんやがんの治療による性生活への影響や相談先などに関する情報は、「がんやがんの治療による性生活への影響」をご覧ください。
なお、薬物療法中やそのあとは、膣分泌物や精液に薬の成分が含まれることがあるため、パートナーが薬の影響を受けないように、コンドームを使いましょう。また、薬は胎児に影響を及ぼすため、治療中や治療終了後、子どもを望む場合でも一定期間は避妊しましょう。経口避妊薬などのホルモン剤を飲むときは、担当医と相談してください。
以下の関連情報では、療養中に役立つ制度やサービスの情報を掲載しています。
膵臓がん 臨床試験
よりよい標準治療の確立を目指して、治験などの臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人によりよい治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
膵臓がんの臨床試験を探す
国内で行われている膵臓がんの臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「膵臓がん」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 膵臓がん
※国内で行われている膵臓がんの臨床試験の一覧が出ます。
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
膵臓がん 患者数(がん統計)
1.患者数
2023年に日本全国で膵臓がんと診断されたのは47,540例(人)です。
2.生存率
がんの治療成績を示す指標の1つとして、生存率があります。生存率とは、がんと診断されてからある一定の期間経過した時点で生存している割合のことで、通常はパーセンテージ(%)で示します。がんの治療成績を表す指標としては、診断から5年後の数値である5年生存率がよく使われます。
以下のページに、国立がん研究センターがん対策研究所がん登録センターが公表している院内がん登録から算出された膵臓がんの生存率を示します。
※生存率は、過去のある期間にがんと診断された人のデータから算出しています。治療法の進歩などにより、近年の状況やこれから治療を受ける人には当てはまらない可能性があります。
※生存率の示し方にはいくつかあります。1つは「実測生存率」といい、死因に関係なくすべての死亡を計算に含めた生存率です。これに対して、がん以外の死因の与える影響ができるだけ少なくなるように補正したのが「相対生存率」です。相対生存率は、複数のがん種や集団間で比較することができるため、がんの治療成績を示す指標として主に使われてきました。また、近年では、より正確にがん以外の死因を除いて計算できる「純生存率(Net Survival;ネット・サバイバル)」が国際的にも採用されるようになってきています。
膵臓がん 予防・検診
1.発生要因
血縁のある家族の中で膵臓がんになった人がいること、糖尿病や慢性膵炎、膵管内乳頭粘液性腫瘍(IPMN)にかかっていること、喫煙や飲酒、肥満などが膵臓がん発生のリスクを高めることが分かっています。
両親、兄弟姉妹、子どものいずれかで膵臓がんになった人が2人以上いる場合を家族性膵がんといいます。家族性膵がんの家系の人は、そうでない人よりも膵臓がんの発生リスクが高いことが分かっています。ただし、必ず膵臓がんになるということではありません。
心配な方は、遺伝カウンセリングや遺伝子検査について医師に相談してみましょう。専門施設などの情報については、がん相談支援センターで確認することもできます。
※危険因子については、がん情報サービスの発生要因の記載方針に従って、主なものを記載することを原則としています。記載方針については関連情報をご覧ください。
2.予防と検診
1)予防
日本人を対象とした研究では、がん全般の予防には禁煙、飲酒を控えること、バランスのよい食事をとること、活発に身体を動かすこと、BMI等を基準とした適正体重を維持すること、がんの原因となりうる感染を予防することが有効であることが分かっています。
膵臓がんの予防のためには、特に禁煙が効果的であるといわれています。
2)がん検診
がん検診の目的は、がんを早期発見し、適切な治療を行うことで、がんによる死亡を減少させることです。がん検診は、症状があらわれていない人に行われます。症状があって受診したときに行われる検査や、治療後の経過観察で行われる定期検査はがん検診ではありません。
わが国では、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針(令和7年一部改正)」でがん検診の方法が定められています。
膵臓がんについては、現在、指針として定められている検診はありません。気になる症状がある場合には、医療機関を早めに受診することをお勧めします。膵臓がんになると、糖尿病が発症したり、悪化したりすることがあるため、血糖値などの異常を指摘されたときは、膵臓の検査について医師と相談するとよいでしょう。
なお、人間ドックなど任意で検診を受ける場合には、検診のメリットとデメリットを理解した上で受けましょう。
| 2026年03月19日 | 「膵癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2025年04月07日 | 内容を確認し、一部更新しました。 |
| 2023年02月20日 | 「膵癌診療ガイドライン2022年版」「がん予防重点健康教育及びがん検診実施のための指針(令和3年10月1日一部改正)」を確認し、更新しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2014年10月14日 | 「4.疫学・統計」を更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
膵臓がん 関連リンク・参考資料
1.膵臓がんの相談先・病院を探す
以下の「相談先・病院を探す」では、膵臓がんの診療を行うがん診療連携拠点病院などやがん相談支援センターを探すことができます。また、診断や治療の実施状況や病院の種類などで絞り込んで検索することや、院内がん登録の件数などを確認することもできます。
がん診療連携拠点病院・地域がん診療病院とは、専門的で質の高いがん医療を提供する病院として国が指定した病院です。これらの病院では、がんに関する相談窓口「がん相談支援センター」を設置しており、病院の探し方についても相談できます。
2.参考資料
- 日本膵臓学会編.膵癌取扱い規約 第8版.2023年,金原出版.
- 日本膵臓学会膵癌診療ガイドライン改訂委員会編.膵癌診療ガイドライン 2025年版.2025年,金原出版.
- 日本膵臓学会膵癌診療ガイドライン改訂委員会編.患者・市民のための膵がん診療ガイド 2023年版.2023年,金原出版.
- UICC日本委員会TNM委員会訳.TNM悪性腫瘍の分類 第8版 日本語版.2017年,金原出版.
作成協力
| 2026年03月19日 | 「2.参考資料」を更新しました。 |
| 2023年02月20日 | 「2.参考資料」を更新しました。 |
| 2021年07月01日 | 「1.膵臓がんの相談先・病院を探す」を追加しました。 |
| 2020年09月08日 | 「膵癌診療ガイドライン2019年版」より、内容の更新をしました。 |
| 2017年07月25日 | 「膵癌診療ガイドライン 2016年版」より、内容の更新をしました。4タブ形式に変更しました。 |
| 2014年10月14日 | 「4.疫学・統計」を更新しました。 |
| 2013年04月12日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月20日 | 内容を更新しました。 |
| 1995年12月25日 | 掲載しました。 |
