下咽頭がんの治療には、手術(外科治療)、放射線治療、薬物療法、放射線治療と薬物療法を併用する化学放射線療法があります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法を受けることができます。不安なことや困ったことがあるときは、医療者やがん相談支援センターに相談しましょう。
1.ステージと治療の選択
治療を選択する際には、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などを調べます。
1)ステージ(病期)
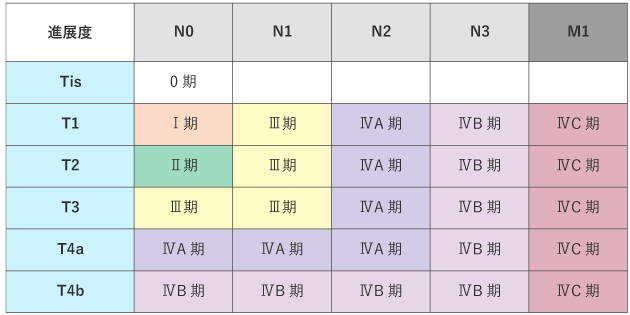
がんの進行の程度は、「ステージ(病期)」として分類します。ステージは、ローマ数字を使って表記することが一般的で、0期(ステージ0)・Ⅰ期(ステージ1)・Ⅱ期(ステージ2)・Ⅲ期(ステージ3)・Ⅳ期(ステージ4)と進むにつれて、より進行したがんであることを示しています。
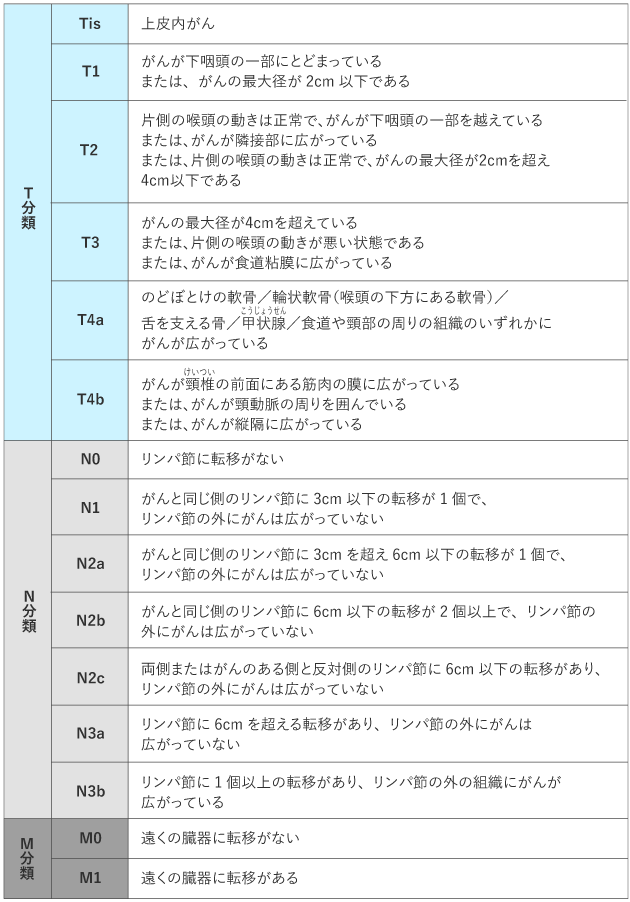
ステージは、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります。
Tカテゴリー:原発腫瘍※の広がり
Nカテゴリー:頸部リンパ節に転移したがんの大きさと個数
Mカテゴリー:がんができた場所から離れた臓器への転移の有無
※原発腫瘍とは、原発部位(がんがはじめに発生した部位)にあるがんのことで、原発巣ともいわれます。
TNM分類は表1を、ステージ(病期)は表2をご参照ください。
2)治療の選択
治療は、標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
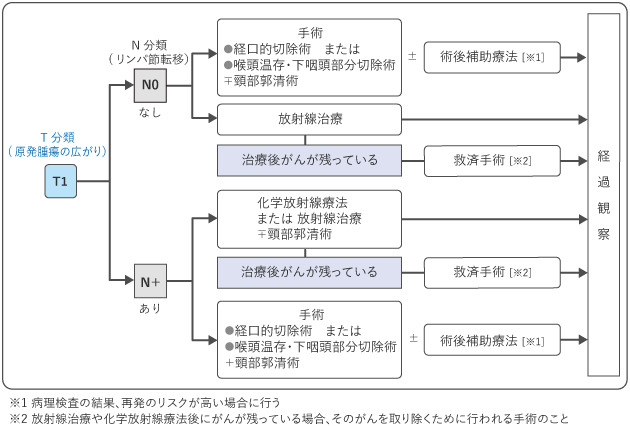
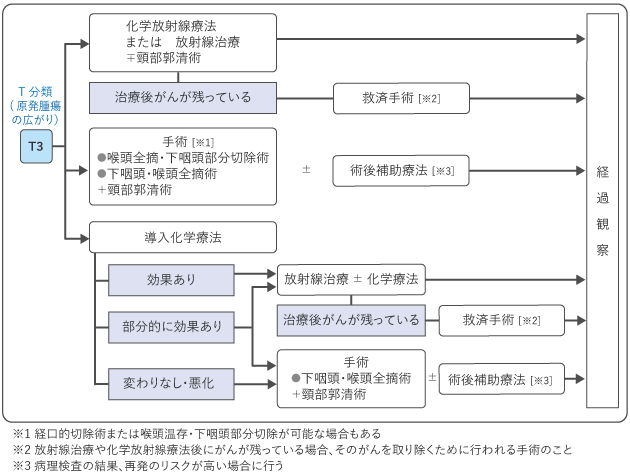
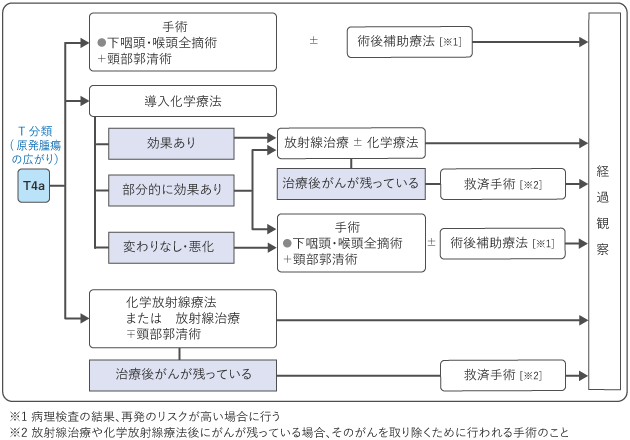
下咽頭がんの治療では、Ⅰ期やⅡ期といった早期では、喉頭の温存を目指し、放射線による根治的な治療や、喉頭を残す手術(喉頭温存手術)を行います。喉頭温存手術のうち一部の早期がんでは、口から内視鏡と手術の器具を入れて病変を切除する経口的切除術も行われます。
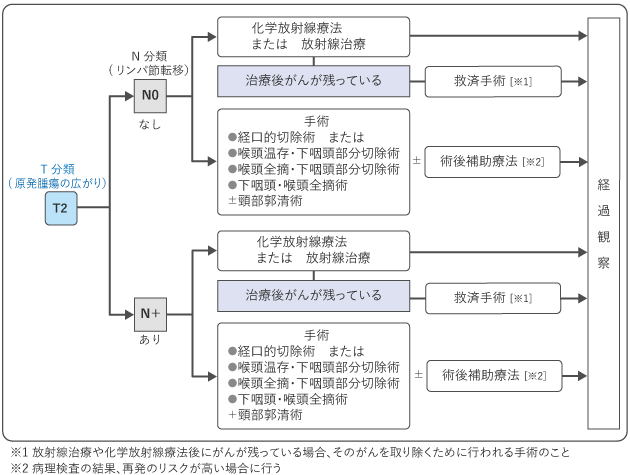
がんが進行している場合は手術が主な治療になります。喉頭の摘出が必要な場合がありますが、クオリティ・オブ・ライフ(QOL:生活の質)を保つために、化学放射線療法や喉頭温存手術が行われる場合もあります。
図2~図5は、下咽頭がんの標準治療を示したものです。担当医と治療方針について話し合うときの参考にしてください。
妊娠や出産について
がんの治療が、性別にかかわらず妊娠や出産に影響することがあります。また、がんの治療が遅れる場合には、妊娠の継続を断念せざるを得ないこともあります。将来子どもをもつことを希望している場合で、特に薬物療法を受ける可能性が高いときには、妊孕性を温存すること(妊娠するための力を保つこと)が可能かどうかを、治療開始前に担当医に相談しましょう。
禁煙について
喫煙を続けることは、がんの治療の効果を下げる原因になると考えられています。喫煙している場合には、治療が始まる前に禁煙しましょう。なお、手術を開始するまでに禁煙できていないときには、手術が延期されることもあります。禁煙治療を希望する場合は、担当医に相談しましょう。
セカンドオピニオンについて
担当医が提案した以外にも治療法がないか知りたいときや、担当医の意見を別の角度から検討したいときにセカンドオピニオンを受けることもできます。セカンドオピニオンについての詳細は、担当医やがん相談支援センターに確認しましょう。
2.手術(外科治療)
下咽頭がんに対する手術は、がんとリンパ節の切除が中心となります。切除した部位の機能が失われる場合は、体の別の組織を移植する手術によって切除した部分を新たに作る「再建手術」を行い、飲み込みや発声の機能などをできるだけ保つようにします。
1)手術の内容
手術には、下咽頭がんを切除する手術と、頸部リンパ節転移に対する手術(頸部郭清術)があります。
(1)下咽頭がんに対する手術
経口的切除術
一部の早期がんに対しては、口から内視鏡や手術の器具を入れてがんを切除する経口切除術が行われます。手術支援ロボットを用いることもあります。喉頭を残すため、手術のあとも発声が可能です。がんの大きさや場所にもよっては、手術のあとに飲み込みのリハビリテーションが必要になることもあります。
喉頭温存・下咽頭部分切除術
がんが下咽頭にとどまっているか、喉頭への浸潤が軽度である場合の一部では、下咽頭の部分的な切除が可能なことがあります。がんの大きさや場所にもよりますが、喉頭を残すため、手術のあとある程度は声を出すことができます。手術のあとに、飲み込みのリハビリテーションが必要になります。
喉頭全摘・下咽頭部分切除術
がんが進行し、喉頭に広がっている場合には、下咽頭の一部と喉頭を切除する手術が行われます。喉頭を切除するため、呼吸をするための穴(永久気管孔)をのどに開けます。下咽頭を切除する範囲が大きい場合は、皮膚を移植して下咽頭を再建します。また、喉頭はすべて切除(全摘)するため、声を出せなくなります。代用音声(声帯の代わりに別の方法で作る声)の習得にはリハビリテーションが必要です。
下咽頭・喉頭全摘術
がんが喉頭まで広がっている場合は、下咽頭と喉頭を切除する手術が行われます。下咽頭をすべて切除(全摘)するため、腸の一部または皮膚を移植して下咽頭を再建します。また、喉頭をすべて切除(全摘)するため、呼吸をするための穴(永久気管孔)をのどに開けます。
手術のあとは声を出すことができなくなるので、代用音声(声帯の代わりに別の方法で作る声)の習得にはリハビリテーションが必要です。
下咽頭・喉頭・頸部食道全摘術
がんが咽頭の周囲に広がっている場合には、下咽頭、喉頭、食道の首の部分まで切除する手術が行われます。下咽頭から首の部分の食道を切除するため、腸の一部または皮膚を移植して切除した部分を再建します。喉頭を切除するため、呼吸をするための穴(永久気管孔)をのどに開ける必要があります。また、手術のあとは声が出せなくなります。代用音声(声帯の代わりに別の方法で作る声)の習得にはリハビリテーションが必要です。
(2)頸部郭清術
下咽頭がんでは、頸部リンパ節に転移があることが多いです。頸部リンパ節に転移している場合や、転移の確率が高い場合、下咽頭を切除する手術と同時に、頸部リンパ節を切除する「頸部郭清術」が行われます。
取り除く範囲は、がんの状態によって異なります。リンパ節への転移が確認できない場合でも、転移や再発のリスクを下げるために頸部郭清術が行われることがあります。手術は、周辺の血管や神経、筋肉をできるだけ残しながら行われます。がんの状態によってはそれらを残すことができない場合もあります。
2)術後の後遺症
手術の内容によっては、術後に後遺症が起こる場合があります。術後の後遺症やリハビリテーションについて分からないことや不安があるときは、担当の医師に相談しましょう。
(1)下咽頭がんの手術の後遺症
失声(声を失うこと)
下咽頭がんが進行し、喉頭もすべて切除した際には、声を出すことができなくなり、呼吸のための穴(永久気管孔)を首の付け根に開けます。このような場合は、発声法(食道発声、シャント発声など)の習得や、電気式人工喉頭(発声を補助する器具)を使用したリハビリテーションを行います。
嚥下障害(飲み込みづらいこと)
手術で咽頭や食道の一部または全部を切除した場合、腸の一部または皮膚を移植して再建することで、多くの場合、食事ができるようになります。しかし、のどの粘膜がひきつったり、縫い合わせた部分が狭くなったりして、食物のつかえや飲み込みづらさが起こる場合があります。
喉頭を残した場合には、誤嚥を予防するリスクが高まるため、飲み込みのリハビリテーションを行います。
(2)頸部郭清術の後遺症
頸部郭清術の際は、リンパ節だけでなく周囲の血管や筋肉、神経を切除することがあるため、腕をあげにくい、首や肩の締めつけ感や痛みといった症状があらわれることがあります。このような後遺症を最小限に抑えるために、リハビリテーションを行います。
(3)甲状腺機能低下症・副甲状腺機能低下症
下咽頭がんの手術では、甲状腺や副甲状腺の一部またはすべてを切除する場合があります。甲状腺や副甲状腺は、身体が正常に機能するために必要なホルモンを分泌する働きがあります。手術後は血液検査で甲状腺や副甲状腺が分泌するホルモンの値を調べ、不足している場合は、ホルモンの機能を代替する薬を内服します。ホルモンの値によっては、生涯にわたって内服が必要な場合もあります。
3.放射線治療
放射線治療は、放射線をあててがん細胞を破壊し、がんを消滅させたり小さくしたりする治療です。放射線治療のみ行う場合と、放射線治療と薬物療法とを併用する化学放射線療法を行う場合があります。
手術のときに切除した組織を顕微鏡で検査し、再発の可能性が高いと判断された場合には、術後補助療法として、放射線治療または化学放射線療法が行われる場合があります。また、頸部リンパ節への転移が放射線治療のみで治療することが難しい場合は、頸部郭清術の手術を先に行い、そのあとに放射線治療を行う場合もあります。
化学放射線療法に関する情報は、関連情報をご確認ください。
1)放射線治療の内容と種類
体の外側から放射線をあてる外部照射を、33〜35回(1日1回、週5日の治療を6~7週間)受けます。
放射線治療中は、目的の部位に放射線を正確にあてるため、頭部と頸部が動かないようにする固定具(シェル)を使用します(図6)。
下咽頭がんの放射線治療では、強度変調放射線治療(Intensity-Modulated Radiation Therapy : IMRT)が勧められています。IMRTは、さまざまな方向からあてる放射線の量をコンピューターで調節して、複雑な形のがんでもそれぞれの部位に適切な量の放射線を照射できます。このため、治療終了後にあらわれる副作用を軽減する効果が期待されます。
その他の放射線治療
粒子線治療(陽子線・重粒子線)
下咽頭がんなどの頭頸部がんのうち、扁平上皮がん以外がんでは、粒子線治療(陽子線・重粒子線)が保険適用となりました。しかし、下咽頭がんの多くは扁平上皮がんであるため、適用となる人は限られています。
ホウ素中性子捕捉療法(BNCT)
2020年6月より、手術が適応とならない局所進行または局所再発の頭頸部がんに対して、ホウ素中性子捕捉療法(Boron Neutron Capture Therapy : BNCT)が保険適用となりました。治療は標準治療が優先となり、実施できる施設や適用となるがんの状態は限られています。BNCTの詳細や、実施できる施設については、関連情報をご覧ください。
2)放射線治療の副作用
放射線治療の副作用は、治療中や治療後すぐにあらわれる早期合併症と、治療終了後数カ月から数年たってから起こる晩期合併症があります。食事など日常生活に大きく関わる副作用があらわれることもあるため、適切に対処することが大切です。
副作用が原因で治療が続けられなくなることを避けるため、皮膚科医、看護師、歯科医、歯科衛生士、言語聴覚士、栄養士、心理職(公認心理士、臨床心理士)などの医療スタッフが連携して、治療やケア(集学的治療)が行われます。
治療が終わったあとも気になる症状があれば、担当の医師や医療スタッフに相談しましょう。
(1)治療中に起こる副作用(早期合併症)とその対処法
①粘膜炎(口内炎・咽頭炎など)・唾液の分泌障害・味覚障害
放射線治療を始めてから1~2週目からは口内炎や咽頭炎などの粘膜炎、唾液が出にくくなる、味が分からなくなるといった症状が起こり始め、照射が終わってから7~10日目頃に最も強くなります。粘膜炎によって、飲食物が飲み込みにくくなる嚥下困難などの症状があらわれることもあります。
粘膜炎は照射が終わってから2週間~1カ月から徐々に改善していきます。一方、声がかれる、唾液が出にくくなる、味が分からないという症状の改善には時間がかかり、十分に回復しないことがあります。
口腔ケア
口の中には、たくさんの細菌が存在しています。放射線治療によって唾液が減少すると、細菌から粘膜や歯を守ることができず、口内炎や、むし歯などができることがあります。粘膜に刺激のないやさしいブラッシングやうがい、こまめに水分をとることなどを心がけて、口の中を清潔で潤った環境に保ちましょう。
粘膜炎や痛みへの対処
口の中の乾燥や粘膜炎による痛みから、食事をとることが難しくなります。痛みが強いときは、痛み止めを使います。必要に応じてオピオイド(医療用麻薬)を用いることもあります。
また、口やのどに負担がかからないように、食事をやわらかくするなど工夫しましょう。
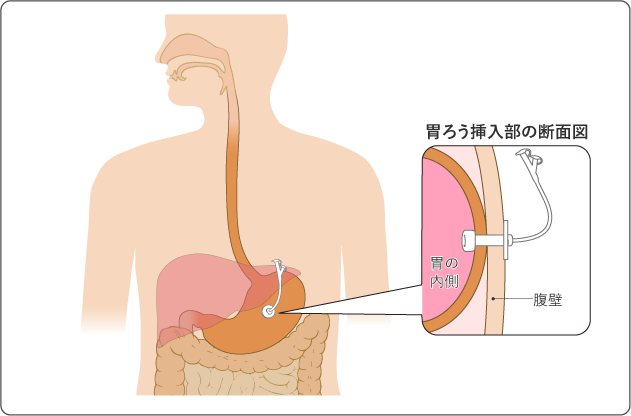
胃ろうの造設
十分に食べられず体力が落ちたり、薬を内服できなかったりすると、治療が続けられなくなることがあります。これを防ぐため、放射線治療を始める前に胃ろう(おなかの皮膚から胃へ管を通す穴)を造っておく場合があります(図7)。治療中や治療後に、食事が十分に食べられなかったり、薬を内服できなかったりする場合には、胃ろうから直接栄養や薬剤をとることができます。胃ろうから栄養をとることによって、栄養状態や体力の低下を防ぎ、治療の中断や入院の可能性を減らすことが期待できます。
なお、胃ろうは、ほとんどの場合、内視鏡やX線を使って、おなかの中を確認しながら造ります。治療が終わって、口から十分食事がとれるようになったら、胃ろうに入れていた管を抜きます。管を抜いたあとの穴は自然にふさがります。
②皮膚炎
治療を始めてから2~3週目頃に皮膚炎が起こり始めます。症状は、治療終了後〜1週間以内で最も強くなることが多く、治療終了後2~3週間後にはよくなり始め、1~3カ月程度で改善していきます。
皮膚炎の予防
皮膚の清潔と保湿が大切です。皮膚炎が起こった場合は、医師の診察と指示を受けて、外用薬(塗り薬)を用いて悪化を防ぐことがあります。清潔や保湿など、スキンケアに関する詳細は、関連情報をご参照ください。
(2)治療終了後半年から数年たってあらわれる副作用
中耳炎、嚥下・開口障害(口が開きにくくなること)、唾液が出にくいことによる味覚の低下やむし歯の増加、歯が抜ける、下顎骨壊死(下あごの骨の組織が局所的に壊死すること)や下顎骨骨髄炎(普段から口の中にいる細菌が、下あごの骨に感染した状態)によるあごの痛みや腫れなどの症状があらわれることがあります。口の中の感染を防ぐため、治療が終了したあとも口腔ケアを続けましょう。
また、甲状腺の機能が低下し、だるさを感じたり体重が増加したりすることがあります。血液検査で甲状腺の働きが低下していることが分かった場合は、ホルモン薬を服用します。ホルモン薬を服用することで、多くの場合は症状が改善します。
4.化学放射線療法
化学放射線療法は、手術を行わずに放射線治療と併用して薬物療法(化学療法)を行い、治癒を目指す方法です。薬物療法と放射線治療を併用することで治療効果を高めることができます。
化学放射線療法における薬物療法では、細胞障害性抗がん薬を使います。細胞障害性抗がん薬は、細胞が増殖する仕組みの一部を邪魔することで、がん細胞を攻撃する薬です。
副作用として、放射線治療によって声がかれたり、皮膚炎や粘膜炎、嚥下障害が起こったりすることがあります。また、薬物療法によって骨髄抑制などの副作用があらわれることがあります。これらの副作用は、放射線治療または薬物療法を単独で行う場合よりも強くあらわれることが多いため、適切に対処し、必要なケアを受けることが大切です。放射線治療と薬物療法それぞれの副作用と対処法については、関連情報をご覧ください。
5.薬物療法
下咽頭がんの薬物療法には、治癒や機能の温存を目指した集学的治療として行われる薬物療法と、再発・転移した場合に行われる薬物療法があります。
1)薬物療法の種類
治癒や機能の温存を目指した薬物療法には、放射線治療と同時に行われる化学放射線療法があります。また、根治を目指した治療の前に導入化学療法として行う場合や、手術のあとに術後化学放射線療法として行う場合があります。
導入化学療法は、化学放射線療法や手術の前に行う薬物療法のことです。薬物療法によってがん細胞の量を減らし、治療効果を高めることが期待されています。治療は、複数の細胞障害性抗がん薬を組み合わせます。分子標的薬を併用することもあります。
術後化学放射線療法は、手術のあと、がんが取りきれなかった場合や、再発の可能性が高い場合に行う治療のことです。細胞障害性抗がん薬を放射線治療と同時に用います。
再発や遠隔転移に対する薬物療法では、細胞障害性抗がん薬や分子標的薬、免疫チェックポイント阻害薬が使われます。再発・転移した場合の薬物療法に関する情報は、関連情報をご参照ください。また、薬に関する詳しい情報は、治療の担当医や薬剤師などの医療者にご確認ください。
2)薬物療法の副作用
副作用は、使用する薬ごとに異なります。また、副作用の程度にも個人差があります。最近では副作用を予防する薬なども開発され、特に吐き気や嘔吐については、以前と比べて予防したり、コントロールしたりすることができるようになってきました。
自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気を付けるべき症状は何かなど、治療が始まる前に担当医や薬剤師などによく確認しておきましょう。また、副作用と思われる症状がみられたときには、担当医に伝えましょう。
6.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するかもしれません。
緩和ケア/支持療法は、がんに伴う心と体のつらさ、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くしたりするために行われる予防、治療およびケアのことです。
緩和ケアは、診断時から行われるすべてのがん治療の土台となっています。緩和ケアや適切な支持療法を受けることで、体の負担になっているつらさを和らげることができ、がんの治療にも専念しやすくなります。がんやがん治療に伴うつらさを感じたときには担当医や看護師に伝えましょう。がん相談支援センターに相談することもできます。
全国のがん診療連携拠点病院では外来、入院いずれの状況でも緩和ケアを受けることができます。必要時には地域の病院と連携して、自宅で緩和ケアを継続することも可能です。お住まいの地域の病院や在宅療養、利用できる制度、地域の緩和ケアに関する情報などについては、がん相談支援センターやソーシャルワーカーにご相談ください。
アピアランスケア
がんやがんの治療によって外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談できます。
7.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の機能を維持・向上させるために行われます。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行われます。
一般的に、治療中や治療後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて、医師や看護師などの医療者に確認しましょう。
下咽頭がんの手術を受けるときには、合併症の予防や、後遺症を最小限に抑えること、また、術後の回復を早めるためにリハビリテーションを行います。
飲み込むこと、かむこと、話すことは、多くの筋肉や神経の複雑な働きによって可能になります。話すことがリハビリテーションになり、飲み込みやすさを助けることもあります。はじめは身ぶりや手ぶり、筆談などを使いながら、なるべくのどを使って話すことを心がけてみましょう。治療後の安静が必要な期間を過ぎたら、機能を回復するための練習を積極的に行いましょう。
1)飲み込みのリハビリテーション
粘膜炎による飲み込みづらさや唾液の減少、嚥下機能の低下、また、飲食物を食道へ、空気を気管へふり分ける働きの低下によって、食べ物や飲み物が誤って気管に入る(誤嚥)リスクが高まり、肺炎につながる恐れがあります。これを防ぐために、言語聴覚士や看護師などと共に、安全に食事をとるリハビリテーションをします。リハビリテーションでは、舌やのどの筋力を強化したり、実際に食事をしたりする訓練をします。
また、喉頭温存手術を受けた場合は、飲み込みのリハビリテーションで、その段階に合った食べ物を選ぶことが重要です。食べることそのものがリハビリテーションになるため、担当医と相談しながらいろいろな食事を試してみましょう。
2)食べ物をよくかみ砕くためのリハビリテーション
手術で下あごの骨を切除したあとにかむ動作がしにくくなった場合は、鏡を見ながら、口の開け閉めを練習するようにします。退院後、1人でも練習できるように、担当医や看護師、リハビリテーション専門の医療スタッフにリハビリテーションの方法を確認しておきましょう。
3)頸部郭清術による症状のリハビリテーション
頸部郭清術を行った場合、手術後の顔のむくみ、頸部の変形・こわばり、肩の運動障害などが起こることがあります。切除した範囲によっては症状を悪化させないために、肩に負担がかからないようにする生活の注意点について医師や理学療法士などから指導を受けたり、肩や首を動かす訓練や筋肉を強化する訓練を行ったりすることが勧められています。
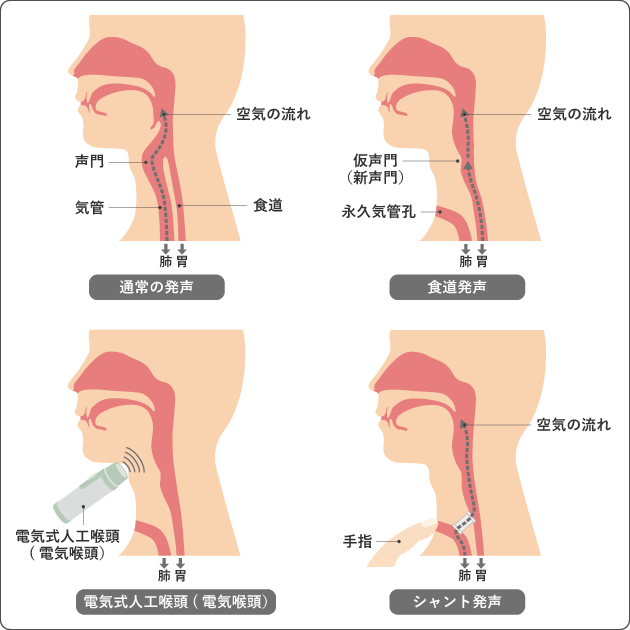
4)代用音声のリハビリテーション
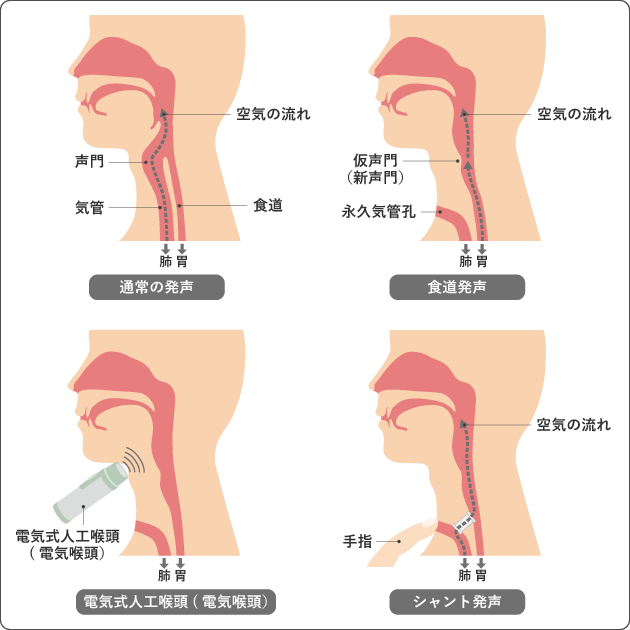
喉頭全摘術により声を出せなくなった場合は、食道発声、電気式人工喉頭(電気喉頭)、シャント発声などの代用音声を習得する方法があります(図8)。
それぞれ習得の難しさ、声の聞きやすさ、機械や器具の管理のしやすさなど、メリット、デメリットがあるため、個人に合う方法を選びます。発声の指導をする発声教室もあります。気になることがあれば、担当医や看護師、言語聴覚士などに聞いてみましょう。
(1)食道発声
食道に吸い込んだ空気を出すときに食道入口部の粘膜を声帯の代わりに振動させて発声する方法です。習得に時間がかかりますが、器具を必要としません。食道発声の練習を開始してよい時期については、担当医に相談しましょう。食道発声法は経験者の話が役に立つことがあります。患者会などでコツを聞くとよいでしょう。
(2)電気式人工喉頭
電気式人工喉頭(電気喉頭)という電気で振動する器械をのどにあてて音を出し、口、舌などの形を調節して発声する方法です。機械的な音声で、片手がふさがってしまいますが、習得は簡単です。器械が入手できれば、入院中から練習を始められます。
(3)シャント発声
気管と食道をつなぐ穴を造り、穴に器具を入れる手術をすることで肺から食道へ空気を送り発声する方法です。自分で器具のメンテナンスを行うことや、定期的な器具の交換が必要ですが、発声方法は食道発声より簡単で10日ほどで習得できます。
8.再発した場合の治療
再発とは、治療によって、見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣やその近くにがんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも再発といいます。
下咽頭がんは、発見時に頸部リンパ節に転移していることも少なくありません。また、肺、骨、肝臓などのほかの臓器に転移することもあります。
1)局所再発に対する放射線治療・手術
放射線治療は、原則として同じ部位に対して再び行うことができないため、初めの治療で放射線治療を行ったあとに再発した場合は、切除が可能であれば手術を行います。一方で、初めの治療で放射線治療を行っていない場合は、放射線治療を含めて治療法を検討します。
2)再発に対する薬物療法
初回の治療後に再発し、手術ができない場合や遠隔転移が出現した場合には、薬物療法を行うことがあります。薬物療法では、細胞障害性抗がん薬や分子標的薬、免疫チェックポイント阻害薬を使います。体の状態に応じて、いくつかの薬を併用したり、1つの薬で治療したりします。
いずれの薬物療法でも副作用への対応が重要となります。予想される副作用とその対応については担当医とよく相談をしましょう。特に、免疫チェックポイント阻害薬を用いた治療では、いつ、どんな副作用が起こるかはさまざまで、治療が終了してから数週間から数カ月後に起こる副作用もあるため注意が必要です。免疫チェックポイント阻害薬の詳細については、関連情報「免疫療法 もっと詳しく 4.免疫療法の副作用」をご確認ください。
なお、2025年11月現在、下咽頭がんの治療に効果があると証明されている免疫療法は、免疫チェックポイント阻害薬を使用する治療法のみです。そのほかの免疫療法で下咽頭がんに対して効果が証明されたものはないため、自由診療として行われる免疫療法には注意が必要です。自由診療で行われている免疫療法について知りたい場合は、担当医やがん相談支援センターの相談員に相談しましょう。詳細については、関連情報「免疫療法 もっと詳しく 3.慎重な確認が必要な免疫療法」をご確認ください。
体調や合併症などの状況によって、薬物療法を行うことが難しい場合には、症状を和らげるための治療が勧められることがあります。
頭頸部アルミノックス治療(光免疫療法)について
2021年より、切除不能な局所進行または局所再発の頭頸部がんに対して、がん細胞に結合する薬剤を投与したあと、レーザー光をあてることでがん細胞を壊すアルミノックス治療(光免疫療法)が保険診療となりました。治療が受けられる条件や実施できる施設は限られているため、まずは担当医に確認してみましょう。
| 2026年02月27日 | 「頭頸部癌診療ガイドライン2025年版」より、内容を更新しました。 |
| 2023年05月16日 | 「3.放射線治療」に「図6 胃ろう」を追加しました。 |
| 2023年04月13日 | 「頭頸部癌診療ガイドライン 2022年版」「頭頸部癌取扱い規約 第6版補訂版」より、内容を更新しました。 |
| 2019年09月09日 | 「表1 下咽頭がんのTNM分類」を修正しました。 |
| 2018年11月29日 | 「頭頸部癌診療ガイドライン 2018年版」「頭頸部癌取扱い規約 第6版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2016年02月10日 | 「2.治療成績」の5年相対生存率データを更新しました。 |
| 2014年10月03日 | 「2.治療成績」の5年相対生存率データを更新しました。 |
| 2013年03月25日 | 内容を更新しました。 |
| 2013年03月14日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年03月16日 | 内容を更新しました。 |
| 1997年05月12日 | 掲載しました。 |
