咳などの症状が続いて受診したときは、多くの場合、まず胸部X線検査を行います。その検査で肺がんが疑われた場合には、胸部CT検査を行います。異常が見つかった場合には、肺がんが疑われる部位の細胞や組織を採取して病理検査を行います。この検査でがんかどうか、がんの場合はどのような種類のがんであるかを調べ、診断を確定します。
細胞や組織を採取するために最も多く行われているのは気管支鏡検査ですが、経皮的針生検や胸腔鏡検査などを行うこともあります。胸部CT検査で見つかった病変が小さく、病理検査が難しい場合は、経過観察になることもあります。
また、がんの病期や広がりを調べるために、胸腹部の造影CT検査や脳のMRI検査、PET検査、骨シンチグラフィなどを行います。
どの検査をどのタイミングで行うかは、必要に応じて担当医が判断します。検査前の説明をよく聞いて、分からないことや気になることがあれば、遠慮なく担当医や看護師に聞きましょう。
1.胸部X線検査
いわゆるレントゲン検査のことです。肺にがんを疑う影がないかどうかを調べるために、胸部全体にX線を照射して撮影します。簡便で広く普及した検査で、健康診断やがん検診でも用いられています。
2.喀痰細胞診
痰の中にがん細胞が含まれているかどうかを調べる検査です。肺がんの検診でも実施することがあります。胸部X線検査では見つけにくい肺門部のがんを早期に発見できる可能性があり、喫煙量が多い、血痰があるなど、肺がんのリスクが高い人に行うことがあります。1回の検査でがん細胞を見つけるのは難しいため、3日間連続で行うことが推奨されています。がんの部位や大きさによっては、がん細胞を発見することが難しいといわれています。
3.CT検査
肺にがんを疑う病変がないかどうかを調べる画像診断法としては、今のところ最も多く使われている方法です(図2)。胸部X線検査などで異常が認められた場合に行い、がんを疑う病変の大きさや場所、リンパ節や腹部などのほかの臓器に転移していないかどうかを調べます。体の周囲からX線をあてて、体の断面を画像にします。また、がんの広がりなどを調べるために造影剤を使ったCT検査を行うこともあります。
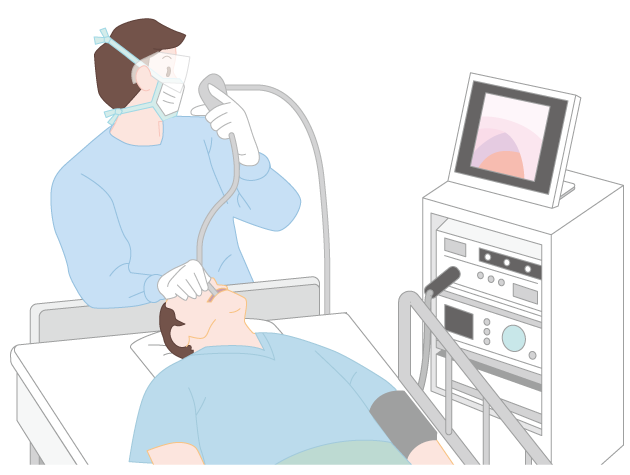
4.気管支鏡検査・生検
直径3~6mmほどの細くしなやかな内視鏡を、鼻または口から挿入し、気管支の中を観察して行う検査です。X線透視装置や超音波検査で病変の位置を確認しながら、がんが疑われる部位の細胞や組織を採取して顕微鏡などで詳しく調べ、確定診断を行います(図3)。一般的には痛み止めや眠くなる薬を点滴注射で使用しますが、スプレー状の薬を用いてのどや気管に部分的な麻酔を行うこともあります。
組織採取によって肺や気管支内の出血、胸腔内の空気漏れ(気胸)、肺炎、発熱などの合併症を起こす可能性があります。検査後数日たってから症状が出ることもあるため、もし気になることがあれば担当医に連絡してください。
この検査は、肺がんかどうかを調べるための組織を採取する検査の中では体への負担が小さく、最初に選択されます。がんかどうかの確定診断に至らない場合は、経皮的針生検や胸腔鏡検査を検討します。
5.経皮的針生検
がんが疑われる箇所まで気管支鏡が届かない場合や、気管支鏡検査で診断がつかない場合などに行います。局所麻酔を使用して体表から細い針を刺して、超音波(エコー)やX線、CTで位置を確認しながら病変のある肺の細胞や組織を採取して詳しく調べます。気胸などの合併症を起こす可能性がある検査のため、行えるかどうかは体の状態をみながら検討します。
6.胸腔鏡検査
胸部を小さく切開して、内視鏡を肋骨の間から胸腔内に挿入し、肺や胸膜、リンパ節の組織を採取して調べる検査です。胸膜の近くに病変がある場合や、画像検査でがんが強く疑われ、気管支鏡検査による生検や経皮的針生検での診断が難しい場合などに行います。多くは全身麻酔をした状態で行いますが、がんや体の状態によっては局所麻酔で行うこともあります。
7.がん遺伝子検査
非小細胞肺がんで薬物療法を検討する場合に、がん細胞の発生や増殖に関わるがん遺伝子に異常があるかどうかを調べる検査です。医師がこの検査を必要と判断した場合は保険診療で行われています。非小細胞肺がんにおいては、生検で採取した組織や胸水などに含まれるがん細胞を用いて、EGFR遺伝子、ALK遺伝子、ROS1遺伝子、BRAF遺伝子、MET遺伝子、RET遺伝子、NTRK遺伝子、KRAS遺伝子、HER2遺伝子について異常がないかどうかを調べます。これらの遺伝子に異常のあることが分かった場合は、それぞれに応じた分子標的薬による治療を検討します。
8.PD-L1検査
非小細胞肺がんに対し、免疫チェックポイント阻害薬の治療の効果を予測するために行う検査です。PD-L1というタンパク質があるがん細胞の割合を調べ、PD-L1の状態に応じて治療方針を検討します。
9.MRI検査
特に肺がんにおいては、脳や骨などへの肺がんの転移の有無やその状態を確認する目的で行う検査です。磁気を使って体内の様子を画像化します。
10.PET-CT検査
CTなど他の検査、画像診断による肺がんの広がりや再発の診断が確定できない場合に行います。PET検査、CT検査という2つの異なる検出方法による検査画像を重ねることで、がんの広がりの程度や転移があるかどうかを確認する検査です。
11.骨シンチグラフィ
PET-CT検査ができない場合に、骨への転移の有無を調べる検査です。骨の中でがんがある部分に集まる放射性物質を含む薬剤を静脈から注射し、その分布を調べます。
12.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過観察、治療の効果判定などを主な目的として、腫瘍マーカーの値を測定する検査です。腫瘍マーカーとは、主にがん細胞によって作られるタンパク質などの物質で、がんの種類や臓器ごとに特徴があります。
腫瘍マーカーの値は、体の中にあるがんの量を反映する指標として用いられますが、がんかどうかは、腫瘍マーカーの値だけでは診断できません。がんがあっても腫瘍マーカーの値が上昇しないこともありますし、逆にがんがなくても上昇することもあります。また、がんの進行や転移などの経過についても、腫瘍マーカーの値の変化だけでは判断できません。このため、がんの診断や、診断後の経過観察、治療の効果の確認を行う場合は、画像検査や病理検査などその他の検査の結果も併せて、医師が総合的に判断します。
肺がんでは、血液中のCYFRA、CEA、ProGRP、NSEなどを測定することがあります。
| 2025年06月11日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2024年版」「臨床・病理 肺癌取扱い規約 第9版補訂版」より内容を更新しました。 |
| 2024年03月26日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2023年版」より更新しました。 |
| 2023年01月26日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2022年版」より内容を更新しました。 |
| 2022年11月22日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2021年版」「臨床・病理 肺癌取扱い規約 第8版補訂版」より内容を更新しました。 |
| 2020年01月23日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2019年版」より、内容の更新をしました。 |
| 2019年07月22日 | 新規に追加された用語へのリンクを追加しました。 |
| 2017年08月03日 | 「EBMの手法による肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2016年版」「臨床・病理 肺癌取扱い規約 第8版(2017年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2014年10月23日 | 掲載内容の更新が不要であることを確認しました。 |
| 2012年11月02日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年10月01日 | 内容を更新しました。 |
| 1995年11月06日 | 掲載しました。 |
