肺がんの治療には、手術(外科治療)、放射線治療、薬物療法があります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法を受けることができますので、遠慮せずに医療者やがん相談支援センターに相談しましょう。
肺がんの治療法は組織型によって大きく異なるため、非小細胞肺がんの治療と小細胞肺がんの治療に分けて説明します。このページでは、非小細胞肺がん(腺がん、扁平上皮がんなど)の治療について説明します。
1.ステージと治療の選択
治療は、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などに基づいて検討します。非小細胞肺がん(腺がん、扁平上皮がんなど)の治療を選択する際には、次のことを調べます。
1)ステージ(病期)
がんの進行の程度は、「ステージ(病期)」として分類します(表4)。ステージは、ローマ数字を使って表記することが一般的で、Ⅰ期(ステージ1)・Ⅱ期(ステージ2)・Ⅲ期(ステージ3)・Ⅳ期(ステージ4)と進むにつれて、より進行したがんであることを示しています。非小細胞肺がんでは、ⅠA1期~ⅣB期まであります。
自分がどのステージに当てはまるかということは、今後の治療方針を考える上でとても重要です。ステージの詳細については担当医に聞いてみましょう。
ステージは、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります(表4)。
Tカテゴリー:原発腫瘍※の大きさや広がりの程度(表2)
Nカテゴリー:所属リンパ節(がんができた場所の近くにあり、がんが転移しやすいリンパ節。肺がんでは胸腔内や鎖骨の上のリンパ節)への転移の有無(表3)
Mカテゴリー:遠隔転移(がんができた場所から離れた臓器やリンパ節への転移)の有無(表3)
※原発腫瘍とは、原発部位(がんが初めに発生した部位)にあるがんのことで、原発巣ともいいます。
(原発腫瘍のがんの大きさや広がりの程度)
| Tis | 上皮内がん |
|---|---|
| T1 | 肺または臓側胸膜(肺の表面を覆っている胸膜)内にがんがあるか、葉気管支(それぞれの肺葉に入る気管支)または葉気管支より末梢にがんがある。 |
T1mi |
微少浸潤性腺がんで充実成分※1の大きさが0.5cm以下、かつがんの大きさ※2が3cm以下 |
T1a |
充実成分の大きさが1cm以下で、TisやT1miには相当しない |
T1b |
充実成分の大きさが1cmを超え2cm以下 |
T1c |
充実成分の大きさが2cmを超え3cm以下 |
| T2 | 以下(T2a、T2b)を満たす |
T2a |
充実成分の大きさが3cmを超え4cm以下、または充実成分の大きさが3cm以下でも以下のいずれかであるもの
|
T2b |
充実成分の大きさが4cmを超え5cm以下 |
| T3 |
充実成分の大きさが5cmを超え7cm以下
または、充実成分の大きさが5cm以下でも以下のいずれかであるもの
|
| T4 |
充実成分の大きさが7cmを超える
または、大きさを問わず以下のいずれかである
|
(所属リンパ節への転移の有無)と
M分類(遠隔転移の有無)
| N0 | 所属リンパ節※1への転移がない | |
|---|---|---|
| N1 | 同側の気管支周囲かつ/または同側肺門、肺内リンパ節への転移で原発腫瘍の直接浸潤を含める | |
| N2 | 同側縦隔かつ/または気管分岐下リンパ節への転移がある | |
N2a |
単一領域のN2リンパ節転移 |
|
N2b |
複数領域のN2リンパ節転移 |
|
| N3 | 対側※2縦隔、対側肺門、同側または対側の斜角筋、鎖骨の上あたりにあるリンパ節への転移がある | |
| M0 | 遠隔転移がない | |
| M1 | 遠隔転移がある | |
M1a |
対側肺内の離れたところに腫瘍がある、胸膜または心膜への転移、悪性胸水※3がある、悪性心嚢水※4がある |
|
M1b |
胸腔外の1つの臓器に1つだけ転移がある |
|
M1c |
胸腔外の1つの臓器または複数の臓器への複数の転移がある |
|
M1c1 |
胸腔外の1つの臓器へ複数の転移がある |
|
M1c2 |
胸腔外の複数の臓器へ複数の転移がある |
|
| |
N0 | N1 | N2 | N3 | M1a | M1b | M1c | |
|---|---|---|---|---|---|---|---|---|
| N2a | N2b | |||||||
| T1mi | ⅠA1 | |||||||
| T1a | ⅡA | ⅡB | ⅢA | ⅢB | ⅣA | ⅣB | ||
| T1b | ⅠA2 | |||||||
| T1c | ⅠA3 | |||||||
| T2a | ⅠB | ⅡB | ⅢA | ⅢB | ||||
| T2b | ⅡA | |||||||
| T3 | ⅡB | ⅢA | ⅢC | |||||
| T4 | ⅢA | ⅢB | ||||||
2)がんの性質(組織型・遺伝子の異常)
(1)組織型
肺がんの性質は、組織型によって異なります。組織型とは、がんの種類のことで、顕微鏡下でのがん組織の見え方によって分類されます。非小細胞肺がんは、腺がん、扁平上皮がんなどの組織型に分類されます。
(2)遺伝子の異常
一部のがんでは、遺伝子の変化に対応した薬による治療が行われているため、がんの遺伝子を調べることがあります。非小細胞肺がんでは、EGFR遺伝子、ALK遺伝子、ROS1遺伝子、BRAF遺伝子、MET遺伝子、RET遺伝子、NTRK遺伝子、KRAS遺伝子、HER2遺伝子に異常がある場合などに、対応する薬物療法を検討します。
3)体の状態
治療法を選ぶときは、年齢や、がんのほかに病気があるかどうか、肺の機能を含む全身の状態などを確認して、体の状態がその治療法に耐えられるかどうかを総合的に判断します。
全身の状態を確認するときは、「パフォーマンスステータス(PS)」という日常生活の制限の程度を示す指標を用います。PSは0~4の5段階に分けられます(表6)。
| 0 | まったく問題なく活動できる。発症前と同じ日常生活が制限なく行える。 |
|---|---|
| 1 | 肉体的に激しい活動は制限されるが、歩行可能で、軽作業や座っての作業は行うことができる。例:軽い家事、事務作業 |
| 2 | 歩行可能で、自分の身の回りのことはすべて可能だが、作業はできない。日中の50%以上はベッド外で過ごす。 |
| 3 | 自分の身の回りの限られたことしかできない。日中の50%以上をベッドか椅子で過ごす。 |
| 4 | まったく動けない。自分の身の回りのことはまったくできない。完全にベッドか椅子で過ごす。 |
4)治療の選択
治療は、ステージ(病期)や組織型、異常のある遺伝子などに応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
図4は、非小細胞肺がんの標準治療を示したものです。
なお、担当医から複数の治療法を提案されることもあります。治療を選ぶにあたって分からないことは、まず担当医に確認することが大切です。また、担当医が提案した以外にも治療法がないか知りたいときや、担当医の意見を別の角度から検討したいときにセカンドオピニオンを聞くこともできます。担当医に確認する前に、治療の生活への影響など不安に思うこと、悩みや困りごとなども含め、がん相談支援センターで相談することもできます。
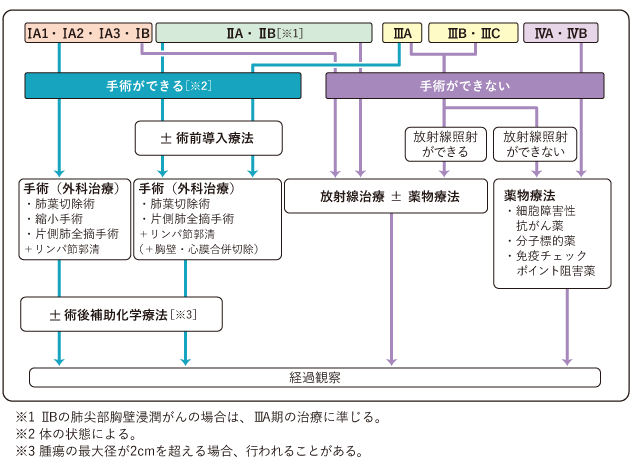
早期の非小細胞肺がんの治療の中心は手術です。再発予防のため、手術後に薬物療法を行うこともあります。また、体の状態や合併するほかの病気などの影響で手術が難しい場合には、放射線治療を行うこともあります。
がんが手術では完全に取りきることができない程度に進行していても、放射線治療の効果が期待できる場合は、放射線治療を行います。体の状態がよければ、放射線治療と薬物療法を同時に行うこともあります(化学放射線療法)。さらに進行した状態では、薬物療法が治療の中心になります。
妊孕性の温存について
がんの治療が、妊孕性(子どもをつくる力)に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性を温存することが可能かどうかを、治療開始前に担当医に相談してみましょう。
2.手術(外科治療)
手術は、がんや、がんのある臓器を切り取る(切除する)治療法です。手術ができるかどうかについては、がんの広がりの程度や手術前の体の状態を総合的に評価して判断します。手術後は一般的に、数日以内に酸素吸入が不要となり、歩行も可能になります。しかし、肺の手術をすると肺活量が小さくなるため、手術に耐えられる呼吸機能があるかどうか、手術後の生活に大きな支障が出ないかどうかについて担当医が判断します。また基礎疾患がある人や、高齢で臓器の機能が低下している人は、重い合併症を起こす危険があるため、手術以外の治療を行うこともあります。
非小細胞肺がんでは、手術はⅠ期、Ⅱ期と、Ⅲ期の一部が対象で、すべてのがんを取り除くことで、がんの根治を目指します。
手術の方法には、胸部の皮膚を15〜20cmほど切開し、肋骨の間を開いて行う開胸手術と、皮膚を小さく数カ所切開して、胸腔鏡という細い棒状のビデオカメラを挿入し、主にモニターに映し出された画像を見ながら行う胸腔鏡下手術があります。
また、胸腔鏡を使う手術では、手術支援ロボットを用いて行う場合(ロボット支援下肺切除術)があります。これらの手術の方法の優劣については厳密に比較検討されたことはありません。それぞれに長所と短所があり、病状や患者の体の状態によって手術の方法が決まります。手術の最中に方法が変更になることもあります。
1)手術の種類
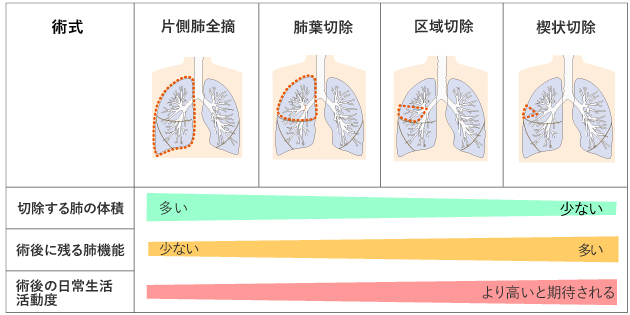
肺は5つの肺葉(右3つ、左2つ)からなります。さらにそれぞれの肺葉は2から5の区域に分けられます。肺の手術は、切除する範囲によって、片側肺全摘手術、肺葉切除術、縮小手術(区域切除、楔状切除)に分けられます。一般に片側肺全摘、肺葉切除、区域切除、楔状切除の順に肺の切除範囲が小さくなり、手術による体の負担もその順で小さくなると考えられています(図5)。どの程度肺を切除するかは、組織型やステージ(病期)、体の状態などによって異なります。
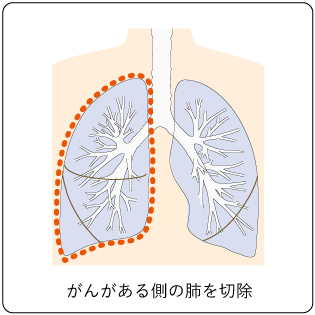
(1)片側肺全摘手術
がんがある側の肺をすべて切除する手術です(図6)。がんが肺葉を越えて広がっている場合や、肺動脈や肺静脈、上大静脈など心臓に直接つながる大きな血管や気管支に及んでいる場合に行うことがあります。また、がんが肺と隣接する胸壁や心膜(心臓をおおう袋状の膜)に広がっている場合は、それらも一緒に切除することがあります。摘出する範囲が広いため術後の肺機能や体力の低下が予想されます。心臓や肺の状態なども考慮しながら、手術できるかどうかを慎重に検討します。
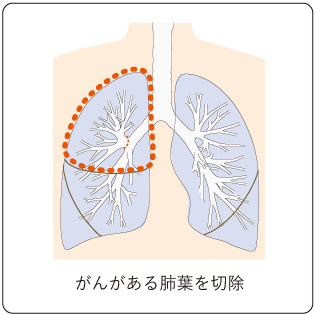
(2)肺葉切除術
がんのある肺葉を切除する手術です(図7)。通常はリンパ節郭清(がんの周囲のリンパ節の切除)も行います。Ⅰ期の一部、Ⅱ期、Ⅲ期の一部の非小細胞肺がんに対する標準的な手術方法です。がんが肺と隣接する胸壁や心膜に広がっている場合は、一緒に切除することもあります。
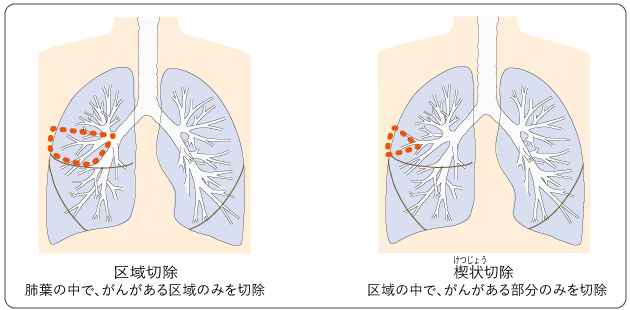
(3)縮小手術(区域切除、楔状切除)
肺をできるだけ温存することを目的として、肺葉の一部分のみを切除する手術です。非小細胞肺がんのⅠA期で、がんの大きさが2cm以下の場合の標準的な手術方法の1つです。がんが2cmより大きい場合でも、肺の機能低下によって、肺葉切除に耐えられない状態になっているときは、縮小手術を行うことがあります。
縮小手術には、がんがある区域のみを切除する区域切除(図8左)と、がんがある部分のみを切除する楔状切除(図8右)があります。縮小手術を行うかどうかや、切除する範囲は、病状と体の状態をみて、担当医と相談しながら決定します。
2)周術期治療
手術前後に手術と組み合わせて行う治療を「周術期治療」といいます。
(1)術前導入療法
手術後の再発を抑え、より高い治療効果を得るために、Ⅱ期または一部のⅢ期の非小細胞肺がんに対して手術前の治療(術前導入療法)を行う場合があります。この治療には免疫チェックポイント阻害薬と細胞障害性抗がん薬を組み合わせる方法や、細胞障害性抗がん薬と放射線治療を同時に行う方法があります。一般に、腫瘍の組織診断や遺伝子変異の有無などの検査結果から治療の効果が期待できる場合に、適切な治療法を選択して行います。
(2)術後補助薬物療法
がんをすべて切除できた場合でも、その後の経過で再発する場合があります。そのため再発の可能性を下げる目的で薬物療法の実施を検討します。使用する薬は、切除した腫瘍を調べることで確定したステージ(病期)によって異なります。
一般に、腫瘍の最大径2cmを超えるⅠAからⅢA期の場合は、飲み薬の細胞障害性抗がん薬を使用します。
Ⅱ~ⅢB期(N3を除く)の場合は一般に、細胞障害性抗がん薬による点滴治療を行います。それに加えて、EGFR遺伝子やALK遺伝子に異常がある場合は、それぞれに適した分子標的薬を使用します。また、PD-L1の状態によって、免疫チェックポイント阻害薬を使用する方向で治療を検討します。
3)手術後の合併症
肺の手術をすると、次にあげるようなさまざまな合併症が起こることがあります。合併症は、喫煙歴のある人や年齢の高い人で発生頻度が高い傾向があります。合併症を予防するために、手術前・手術後のそれぞれに呼吸訓練を行うことが大切です。また、喫煙している人は、手術前に必ず禁煙しましょう。
(1)肺炎
手術後に痰をうまく出せなくなって肺炎を起こす場合があります。肺炎が起こった場合は、抗菌薬を使用します。これまでたばこを吸っていた人は、禁煙することで、痰の量が減る、治療後の肺炎のリスクが下がるなどの効果が期待できますので、手術前からの禁煙が必須です。
(2)肺瘻や気管支断端瘻
肺や気管支の切り口の縫い合わせ部分がうまくくっつかずに空気が漏れることをいいます。再手術が必要になることがあります。
(3)膿胸
肺を切除したあとの胸の中に細菌が繁殖し、膿がたまる状態です。抗菌薬を使った治療や、膿を外に出すための再手術が必要となることがあります。
(4)循環器系合併症
肺切除により一時的に心臓に負担がかかり、不整脈が出ることがあります。血圧が変動する場合は、飲み薬で対応します。また頻度は少ないものの、心筋梗塞・脳梗塞・肺血栓などの血栓による突発的な合併症が起こることがあります。
3.放射線治療
放射線治療は、がんのある部分に放射線を照射することにより、がん細胞を攻撃する治療法です。がんの治癒や進行の抑制、がんによる症状の緩和や延命などを目的として行います。
放射線治療は、切除できないⅢ期の非小細胞肺がんが主な対象です。パフォーマンスステータス(PS)が0または1(表6)で全身の状態がよく、細胞障害性抗がん薬を使用できる場合は、細胞障害性抗がん薬による薬物療法を併用して放射線治療を行います(化学放射線療法)。化学放射線療法では、放射線治療と細胞障害性抗がん薬を同じ時期に併用するほうが、時期を分けて連続的に行うよりも効果が高いとされています。ただし、放射線治療または薬物療法単独の場合に比べて、それぞれの副作用の頻度が高くなったり程度が重くなったりする可能性も高まります。
Ⅰ期とⅡ期の非小細胞肺がんの標準治療は手術ですが、手術が難しい場合や、医学的には手術が可能でも本人が希望しない場合は、治癒を目標とした放射線治療を行うことがあります。早期の肺がんに対しては、がんに多方向から高線量を集中させる「定位放射線治療」が広く普及しています。そのほか、がんの病巣だけを集中的に攻撃できる「粒子線治療」という方法があり、2024年6月からは保険診療として受けられるようになりました。
放射線治療の副作用
放射線治療中にみられる副作用には、咳、皮膚炎、食道の炎症(食事のときにしみたり痛んだりする)などがあります。白血球が少なくなったり、貧血になったりすることもあります。化学放射線療法を行った場合は、薬物の影響で、吐き気や食欲不振、手足のしびれなどの副作用が出ることもあります。しかし、このような治療期間中にあらわれる副作用は、治療が終わると時間とともに改善します。
肺は放射線の影響を受けやすいため、放射線が照射された部分に炎症が起こることがあります(放射線肺臓炎)。治療直後から数カ月後にみられ、多くの場合、少し咳が出る程度で時間とともに治まりますが、重症化する場合もあります。発熱、息苦しさ、空咳などの症状があったら、すぐに担当医に連絡しましょう。高齢者や、肺にほかの持病がある人、喫煙歴がある方は放射線肺臓炎の危険性が高まりますので、注意が必要です。
放射線治療の副作用は、治療が終わってから数カ月、あるいは数年たってあらわれることもあります。そのため、放射線治療が終わったあとも定期的に診察を受ける必要があります。
4.薬物療法
薬物療法は、薬によってがんを治したり、がんの進行を抑えたり、症状を和らげたりする治療法です。がんが進行していて手術では取りきれない場合には、薬物療法が治療の中心になります。非小細胞肺がんの薬物療法で使用する薬には、大きく分けて「細胞障害性抗がん薬」「分子標的薬」「免疫チェックポイント阻害薬」があります。複数の種類の薬を組み合わせて使用することもあります。
非小細胞肺がんでは、再発や転移を予防することを目的として、手術のあとに薬物療法を行うことがあります。Ⅱ期やⅢ期で手術が難しい場合、放射線治療でがんの治癒を目指せるときには、放射線治療を併用し、化学放射線療法を行うこともあります。また、化学放射線療法後、病状がコントロールできている場合は、免疫チェックポイント阻害薬による治療が効果的とされています。最近はⅣ期でも、全身の状態がよければ、効果的な薬物療法を選択できる場合が増えており、治療を続けながら長期間にわたって生活を維持できる人も増えています(図9)。
- 細胞障害性抗がん薬
細胞の増殖の仕組みに着目して、その仕組みの一部を邪魔することでがん細胞を攻撃する薬です。がん以外の正常に増殖している細胞も影響を受けます。
※「細胞傷害性抗がん薬」と表記されることもあります。がん情報サービスでは、日本臨床腫瘍学会編「新臨床腫瘍学(改訂第7版)」の表記に合わせています。 - 分子標的薬
がん細胞の発生や増殖に関わる遺伝子に異常がある場合に、がん細胞の増殖に関わるタンパク質や、栄養を運ぶ血管、がんを攻撃する免疫に関わるタンパク質などを標的にしてがんを攻撃する薬です。がん以外の正常に増殖している細胞への影響が小さい特徴があります。 - 免疫チェックポイント阻害薬
免疫ががん細胞を攻撃する力を保つ(がん細胞が免疫にブレーキをかけるのを防ぐ)薬です。免疫チェックポイント阻害薬は、分子標的薬の1つとして分類することもあります。
※免疫チェックポイント阻害薬については「5.免疫療法」もご参照ください。
使用する薬は、がん遺伝子検査とPD-L1検査の結果に基づいて決まります(図9)。がん遺伝子に異常がある場合には、対応する分子標的薬で治療を行います。がん遺伝子に異常がなく、PD-L1検査が陽性の場合は、免疫チェックポイント阻害薬の効果が期待できるため、免疫チェックポイント阻害薬単独、または細胞障害性抗がん薬を併用した治療を行います。
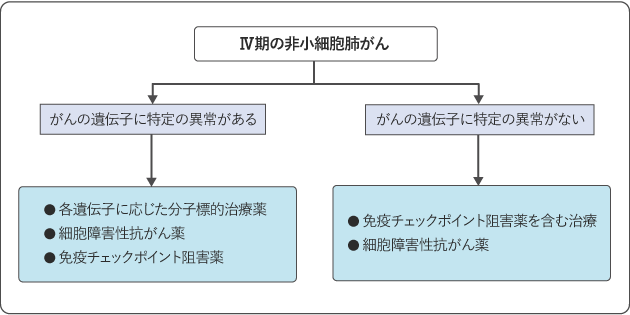
治療の効果は、CT検査などで判定します。副作用などの理由で一次治療(がんの診断後に初めて行う薬物療法)を中止した場合や、一次治療の効果がなくなった場合でも、体の状態がよければ、二次治療、三次治療、四次治療と治療が続けられることも多くなってきています。その場合、前の治療で使ったものとは異なる薬や組み合わせを用います。
薬物療法の副作用
副作用については、使用する薬剤の種類や薬ごとに異なり、その程度も個人差があります。
細胞障害性抗がん薬は分裂の盛んな細胞に影響を与えやすく、脱毛や、口内炎、下痢、白血球や血小板の数が少なくなる骨髄抑制などの症状が出ることがあります。分子標的薬や免疫チェックポイント阻害薬も、薬ごとにさまざまな副作用があらわれます。最近では副作用を予防する薬なども開発され、特に吐き気や嘔吐については、以前と比べて予防(コントロール)することができるようになってきました。
しかし、副作用の種類や程度によっては、治療が継続できなくなることもあります。自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気を付けるべき症状は何かなど、治療が始まる前に担当医によく確認しておきましょう。また、副作用と思われる症状がみられたときには、迷わずに担当医に伝えましょう。有効な治療をできるだけ続けられるように、適切に対処することが大切です。
5.免疫療法
免疫療法は、免疫の力を利用してがんを攻撃する治療法です。2025年4月現在、非小細胞肺がんの治療に効果があると証明されている免疫療法は、免疫チェックポイント阻害薬を使用する薬物療法のみです。インターネット上では、高額な自由診療による免疫療法の情報が掲載されていることもありますが、その他の免疫療法で、非小細胞肺がんに対して効果が証明されたものはありません。なお、免疫チェックポイント阻害薬を使う治療法は免疫療法の1つですが、薬剤を使う治療法であり、薬物療法の1つでもあります。
6.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するといわれています。
緩和ケア/支持療法は、がんに伴う心と体、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くしたりするために行われる予防、治療およびケアのことです。
緩和ケアは、診断時から行われるすべてのがん治療の土台となって患者を支えています。体の負担になっているつらさがある場合には、早めの緩和ケアや適切な支持療法を受けることで和らげることができます。がんの治療にも専念しやすくなり、よりよい生活を長く送ることにもつながります。がんやがん治療に伴うつらさを感じたときには担当医や看護師に伝えましょう。がん相談支援センターに相談することもできます。
全国のがん診療連携拠点病院では外来、入院いずれの状況でも緩和ケアを受けることができます。また、自宅でも受けることができます。必要時には地域の病院と連携して緩和ケアを継続することも可能です。がん相談支援センターでは、お住まいの地域の病院や在宅療養、利用できる制度など地域の緩和ケアに関する情報を紹介することもできます。
なお、がんやがんの治療によって外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談してください。
7.リハビリテーション
リハビリテーションは、がんやがんの治療の体への影響に対する回復力を高め、今ある体の能力を維持、向上させるために行います。また、緩和ケアの一環として、心や体のさまざまなつらさを和らげる目的でも行います。
肺の手術を行うと、手術前と比べて肺活量が著しく低下したり、痛みのため痰を出しにくくなったりして、肺炎などの合併症につながることがあります。このような合併症を避けるため、手術の前後に呼吸訓練を行います。手術後の呼吸訓練を正しく行い、速やかな回復につなげるために、手術前の比較的余裕のある時期にしっかりと呼吸の訓練をしておくことが大切です。胸部や手足の筋肉のストレッチや、息切れが強くならない程度のウオーキングなどの運動も有効です。看護師やリハビリテーションスタッフの指導を受けながら、しっかりと行いましょう。
手術後は、呼吸訓練と併せて、長時間同じ姿勢で寝たきりにならないようにして、無理のない程度に体を動かしましょう。早期回復のためには、退院後もリハビリテーションを粘り強く続けていくことが大切です。
一般的に、治療中や治療後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて、医師や看護師などの医療者に確認しましょう。
8.転移した臓器の治療
肺がんは、骨や脳などに転移しやすいがんです。がんができた場所から離れた臓器に転移している場合には薬物療法を行いますが、痛みなどの症状がある、全身状態に影響するおそれがあるなどの場合は、転移した臓器への治療を優先して行うことがあります。
骨転移の治療
痛みなどの症状がある場合には、放射線治療を行います。骨折の危険性が高いときや、痛みや麻痺、しびれなどの脊髄圧迫の症状があるなどの場合には、手術を行うこともあります。痛み止めの薬を使ったり、骨転移による骨折や神経症状を予防する骨修飾薬を定期的に注射したりすることもあります。
脳転移の治療
痛みや麻痺などの症状がある場合には、症状を緩和するための手術や放射線治療を検討します。症状がない場合でも、転移したがんの大きさや個数、部位などの状況によって、薬物療法や放射線治療を行います。
がん性胸膜炎の治療
肺がんが、肺を越えて胸膜に広がると、がん性胸膜炎を起こして胸腔に胸水が溜まります。胸水の量が多く、肺を圧迫して息苦しさなどの症状がある場合には、胸腔に管を入れ、数日から数週間にわたって持続的に胸水を体外に出します(胸腔ドレナージ)。管を抜く前に、胸水が再びたまることを防ぐために、管から薬を注入して胸膜を癒着させる胸膜癒着術を続けて行うこともあります。
9.再発した場合の治療
再発とは、治療によって見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣のあった場所やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
再発した場合は、全身療法である薬物療法が治療の中心となります。局所再発の場合には手術や放射線治療を行うこともありますが、ほかの場所にも転移している可能性があるため、薬物療法も併せて行うことが多くなっています。どのような薬が適しているか、担当医とよく相談してみましょう。骨や臓器などに再発したがんが原因で、痛みや麻痺などの症状がある場合は、その骨や臓器に対する治療も行います。
再発した場合でも、効果的な薬物療法を選択することで、治療を続けながら長期間にわたって生活を維持できる人も増えています。ご自身が希望する生活の実現に最適な治療について、担当医に相談してください。
| 2025年06月11日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2024年版」「臨床・病理 肺癌取扱い規約 第9版補訂版」より内容を更新しました。 |
| 2024年03月26日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2023年版」より更新しました。 |
| 2023年01月26日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2022年版」より内容を更新しました。 |
| 2022年11月22日 | 「肺癌診療ガイドライン 悪性胸膜中皮腫・胸腺腫瘍含む 2021年版」「臨床・病理 肺癌取扱い規約 第8版補訂版」より内容を更新し、治療のページを「非小細胞肺がん 治療」と「小細胞肺がん 治療」に分けました。 |
