腎臓がん(腎細胞がん)について
1.腎臓について
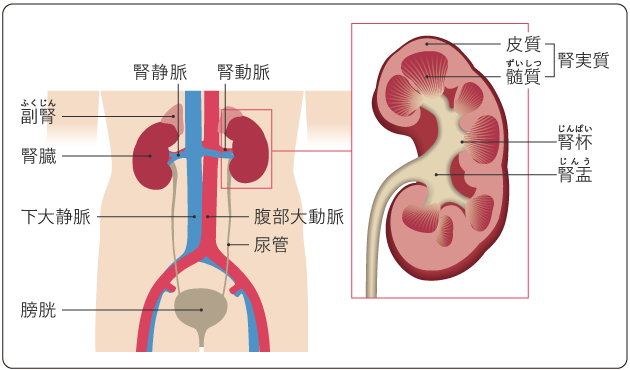
腎臓は、ソラマメのような形をした、成人の握りこぶしよりもやや大きい臓器です。ちょうど肋骨の下端あたりの高さの腹部に、左右1つずつあります。胃や腸などのある腹腔より背中側にある、後腹膜という場所に位置しています(図1)。
腎臓の主な働きは、血液をろ過して尿をつくることです。尿は、腎臓の腎実質という場所でつくられ、腎盂に集められたあと、尿管を通って膀胱へと送られます。また、腎臓は血圧のコントロールや造血に関するホルモンの生成およびビタミンDの活性化なども行っています。
2.腎臓がん(腎細胞がん)とは
腎臓がんは、腎臓の細胞ががん化したもので、腎がんともいいます。このうち、腎実質の細胞ががん化して悪性腫瘍になったものを腎細胞がんといいます。同じ腎臓にできたがんでも、腎盂にある細胞ががん化したものは「腎盂がん」と呼ばれ、腎細胞がんとは区別されます。これは、腎細胞がんと腎盂がんでは、がんの性質や治療法が異なるためです。なお、腎臓がんのほとんどが腎細胞がんであるため、一般的に「腎臓がん」とは腎細胞がんのことをいいます。このページでは、腎細胞がんについて解説します。
腎細胞がんは、さまざまな部位や臓器に転移する可能性がありますが、特に転移しやすい部位は肺です。骨、肝臓、副腎や脳などに転移することもあります。
3.症状
がんが初期の段階ではほとんど自覚症状がありません。そのため、小さいうちに発見される腎細胞がんは、健康診断や、他の病気が疑われたために行う検査などで偶然に発見されるものがほとんどです。肺や骨、肝臓、脳に転移したがんが先に見つかり、詳しく検査した結果、腎細胞がんが見つかることも少なくありません。
腎細胞がんが大きくなると、血尿が出たり、背中・腰の痛み、腹部のしこり、足のむくみ、食欲不振、吐き気や便秘、おなかの痛みなどが生じたりすることもあります。
転移に伴う症状としては、肺への転移では、胸の痛み、咳、血痰など、骨への転移では、骨の痛み、骨折など、脳への転移では、頭痛・片側の運動麻痺などが見られます。また、がんが全身へ広がると、発熱、倦怠感、体重減少などの全身症状があらわれます。気になる症状がある場合には、早めに泌尿器科を受診することが大切です。
| 2023年06月27日 | タイトルを「腎臓がん(腎細胞がん)」に変更し、「2.腎臓がん(腎細胞がん)とは」を更新しました。 |
| 2022年10月31日 | 「腎癌診療ガイドライン2017年版 2020年アップデート内容」「泌尿器科・病理・放射線科 腎癌取扱い規約 第5版」より、内容を更新しました。 |
| 2019年06月20日 | 「腎腫瘍〈小児〉」へのリンクを追加しました。 |
| 2018年07月31日 | 「4.組織型分類」から「4.組織型分類(がんの組織の状態による分類)」へタイトルを変更しました。 |
| 2017年12月25日 | 「腎癌診療ガイドライン2017年版」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年11月22日 | タブ形式への移行と内容の更新をしました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年03月24日 | 掲載しました。 |
腎臓がん(腎細胞がん) 検査
腎細胞がんは、多くの場合、腹部超音波(エコー)検査やCT検査で見つかりますが、確定診断のためにはCT検査が必要です。何らかの理由でCT検査を行うことができない場合などにはMRI検査を行うこともあります。また、これらの画像検査で診断ができない場合には、必要に応じて生検を行うことも増えてきています。血液検査は、全身状態や腎臓の機能を調べるために行います。
1.超音波(エコー)検査
がんのある場所や、がんの形・大きさ、がんの周辺の臓器との関係などを確認するために行う検査です。超音波を体の表面にあて、臓器から返ってくる反射の様子を画像にします。
2.CT検査
一般的には、診断のために、造影剤を使ったCT検査を行います。造影剤を静脈から急速に注入し、短時間にたくさんの画像を撮影することで、がんがあると考えられる部位の血液の流れを観察する検査です。また、肺への転移がないかを調べる目的で、胸部のCT検査も行います。
3.MRI検査
がんの大きさや周囲臓器への広がり(浸潤)、がんかどうかを診断する検査です。強力な磁石と電波を利用して調べます。腎機能に障害がある、アレルギーがあるなどの理由で、CT検査で使われる造影剤が使えない場合や、CT検査や超音波検査のみでは診断が難しい場合に行います。
4.生検
がんかどうかや、がんの悪性度などを調べる検査です。細い針を刺して組織の一部をとり、組織の状態を顕微鏡で詳しく調べます。いろいろな画像検査を行ってもはっきりとした診断ができない場合に、必要に応じて行うことを検討します。
5.骨シンチグラフィ
骨の痛みなどの症状や、血液検査の結果などから、骨への転移の可能性が高いと考えられる場合に行うことを検討します。
6.PET検査
がんの再発や、他の部位への転移を診断するために、他の画像検査をしてもはっきりと診断できない時の補助的な検査として行われることがあります。
7.血液検査
体の状態を把握するための検査です。腎細胞がんでは、白血球や血小板の数が多い、総タンパク・アルブミンの値が低い、CRP・LDH・アルカリフォスファターゼ・AST・ALT・クレアチニン・カルシウムの値が高いといった、異常が見られることがあります。
8.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過や治療の効果をみることを目的に行います。腫瘍マーカーとは、がんの種類によって特徴的に作られるタンパク質などの物質です。がん細胞やがん細胞に反応した細胞によって作られます。しかし、腫瘍マーカーの値の変化だけでは、がんの有無やがんが進行しているかどうかは確定できません。また、がんがあっても腫瘍マーカーの値が高くならないこともあります。
なお、腎細胞がんでは、現在のところ、診断や治療効果の判定に使用できるような、特定の腫瘍マーカーはありません。
腎臓がん(腎細胞がん) 治療
腎細胞がんの治療には、手術(外科治療)、凍結療法、薬物療法、放射線治療、監視療法などがあります。できる限り手術でがんを取り除きますが、手術が難しい場合は薬物療法や放射線治療などを行います。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法をうけることができます。
1.ステージ(病期)と治療の選択
治療は、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などに基づいて検討します。腎細胞がんの治療を選択する際には、次のことを調べます。
1)ステージ(病期)
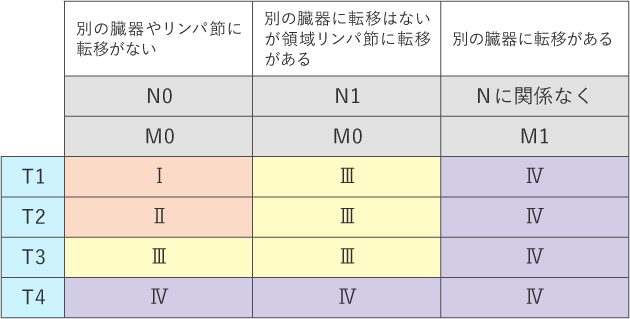
ステージ(病期)は、ローマ数字を使って表記することが一般的で、腎細胞がんではⅠ期〜Ⅳ期に分けられ、進行するにつれて数字が大きくなります。なお、ステージのことを進行度ということもあります。
ステージは、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります(表1、表2)。
Tカテゴリー:原発巣の大きさや広がり
Nカテゴリー:領域リンパ節への転移の有無
Mカテゴリー:がんができた場所から離れた臓器やリンパ節への転移の有無

2)がんの性質(組織型)
腎細胞がんの性質は、組織型によって異なります。組織型とは、がんの種類のことです。組織型は、顕微鏡下でのがん組織の見え方によって分類され、同じがんの中に、複数の組織型が混在していることもあります。
腎細胞がんは、最も多い淡明細胞型腎細胞がん(7~8割を占める)のほか、乳頭状腎細胞がんなど、合わせて14種類の組織型に分類されます。
3)腎細胞がんのリスク分類
リスク分類は、予後予測分類ともいわれます。予後とは、病気や治療などの、医学的な経過についての見通しのことです。転移のある腎細胞がんには、予後を予測する判断材料として、予後と関連する複数の項目(予後予測因子)があります。リスク分類(予後予測分類)は、薬物療法を選択する際にも用いられています。
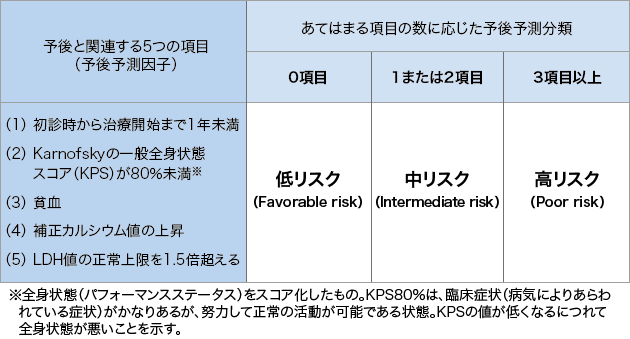
(1)MSKCC分類
MSKCC分類は、予後を予測するための分類方法です。転移のある腎細胞がんの予後を予測する指標として用いられています。
表3に示す5つの項目が予後と関連することが知られており、これらの項目を何個満たしているかで、3つのリスクグループ(低リスク・中リスク・高リスク)のどこに当てはまるかが決まります。
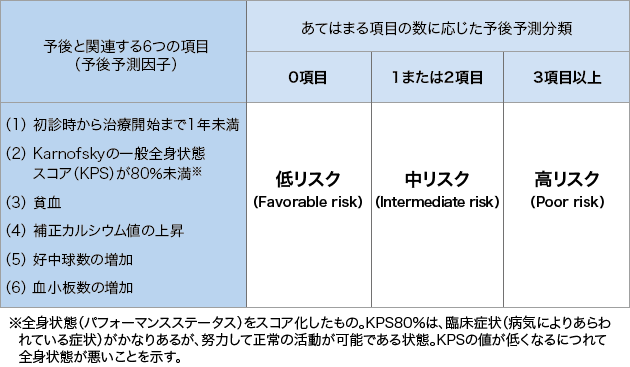
(2)IMDC分類
IMDC分類は、転移のある腎細胞がんの予後を予測するための分類方法です。分子標的薬による治療の予後を予測する指標として用いられています。
表4に示す6つの項目が予後と関連することが知られており、これらの項目を何個満たしているかで、3つのリスクグループ(低リスク・中リスク・高リスク)のどこに当てはまるかが決まります。
4)治療の選択
治療は、ステージや組織型、リスク分類に応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
図2および図3は、腎細胞がんの標準治療を示したものです。担当医と治療方針について話し合うときの参考にしてください。
なお、担当医から複数の治療法を提案されることもあります。治療を選ぶにあたって分からないことは、まず担当医に確認することが大切です。治療を選ぶにあたっての悩みや困りごとは、がん相談支援センターで相談することもできます。
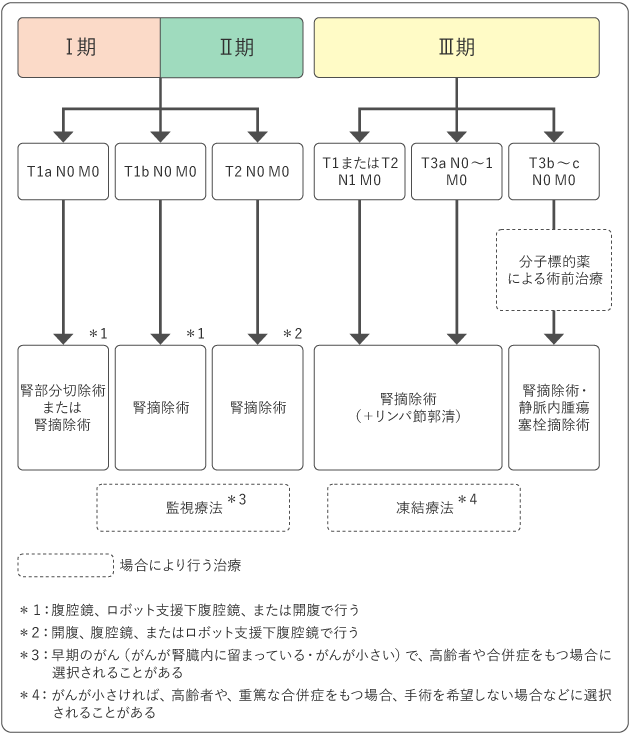
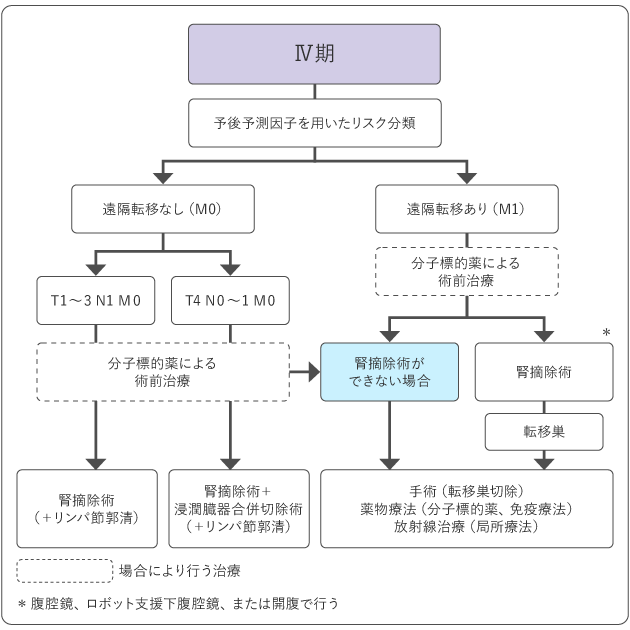
Ⅰ期・Ⅱ期・Ⅲ期の腎細胞がんに対する標準治療は手術(外科治療)ですが、がんが小さい場合は、体への負担が手術よりも少ない凍結療法が選択されることも増えてきています。また、Ⅳ期でがんが広がっていたり、転移が見られたりする場合に、薬物療法や放射線治療を行うこともあります。
妊娠や出産について
がんの治療が、妊娠や出産に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性を温存すること(妊娠するための力を保つこと)が可能かどうかを、治療開始前に担当医に相談してみましょう。
2.手術(外科治療)
手術は、がんや、がんのある臓器を切り取る(切除する)治療法です。一般的には、腎摘除術が標準的な術式です。しかし、近年の画像診断技術の向上などに伴って、がんがまだ小さいうちに見つかることが多くなってきたため、可能であれば腎部分切除術を行うことも増えてきました。
手術の術式としては、おなかを切開して行う「開腹手術」や、おなかに開けた小さな穴から腹腔鏡を入れて行う「腹腔鏡手術(後腹膜鏡手術)」があります。腹腔鏡手術を行う場合には、手術用ロボットを遠隔操作して行う「ロボット支援手術」を検討することもあります。手術の術式は、がんや体の状態などによって決まります。
1)腎部分切除術(腎機能温存手術)
がんを取り除くために、がんが生じている部位の腎臓を部分的に切除する術式です。残った腎臓の機能を温存できるという利点があり、長期的な視点で見た時に、腎機能の低下とそれに伴う合併症への影響を小さくできます。主に4cm以下の小さながんの場合に選択されますが、がんの位置などによっては選択できない場合があります。
2)腎摘除術(根治的腎摘除術)
がんのある側の腎臓をすべて取り除く術式です。腎部分切除術の実施が適切ではない場合に選択されます。腎臓の頭側にある副腎を一緒に切除するかどうかは、がんの位置や副腎への転移の有無をふまえて決められます。がんの状況によっては、腎臓だけでなく、周囲の臓器や、血管内にあるがんを切除(静脈内腫瘍塞栓摘除術)することもあります。
片側の腎臓を摘出して腎臓が1つになったとしても、残った腎臓が正常に働いていれば、通常は生活に支障を来すことはありません。
手術(外科治療)の合併症
腎部分切除術では、縫い合わせた部分から出血すること(後出血)や、尿が漏れること(尿漏)があります。出血があった場合には、経皮的に動脈塞栓術を行うか、開腹して再度縫い合わせます。尿漏については、カテーテルを留置してしばらく様子をみますが、止まらない場合には腎摘除術を検討します。
3.凍結療法
がんが小さい場合、がんとその周囲のみに対して治療を行うことがあります。体の外から特殊な針をがんに直接刺し、アルゴンガスで組織を凍らせてがん細胞を死滅させる凍結療法はその1つです。通常、超音波検査、CT検査、MRI検査を用いて確認しながら行います。高齢者や、重篤な合併症をもつ場合、手術を希望しない場合に選ばれることがあります。
4.薬物療法
薬物療法は、手術でがんを切除することが難しい場合に行います。手術の前に、治療の効果を高める目的で薬物療法を行うこともあります。腎細胞がんの薬物療法では、主に、分子標的薬と免疫チェックポイント阻害薬を用います。
分子標的薬
分子標的薬は、がん細胞の増殖に関わるタンパク質や、栄養を運ぶ血管、がんを攻撃する免疫に関わるタンパク質などを標的にしてがんを攻撃する薬です。
免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、免疫ががん細胞を攻撃する力を保つ薬です。
分子標的薬や免疫チェックポイント阻害薬が使えないときには、免疫細胞が作り出すタンパク質の一種であるサイトカインを利用したサイトカイン療法を行うこともあります。
最初に行う薬物療法(一次治療)で使用する薬の種類は、組織型とリスク分類(予後予測分類)に基づいて決めます。組織型が淡明細胞型の腎細胞がんの一次治療では、免疫チェックポイント阻害薬と分子標的薬を組み合わせて治療を行うこともあります。二次治療以降に用いる薬は、がんや体の状態、前の治療で使用した薬の種類に基づいて選択します(表5)。
また、分子標的薬は、手術の前に薬剤で小さながんを消滅させたり、がんを小さくして手術で切除する範囲を小さくしたりすることを目的に使用することもあります。

薬物療法の副作用
分子標的薬や免疫チェックポイント阻害薬は、薬ごとにさまざまな副作用があらわれます。自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気をつけるべき症状は何かなど、治療が始まる前に担当医に確認しておきましょう。また、サイトカイン療法の副作用は、発熱やだるさ、食欲不振、悪心・嘔吐、頭痛、脱毛、白血球減少などが報告されています。
5.免疫療法
免疫療法は、免疫の力を利用してがんを攻撃する治療法です。2023年6月現在、免疫療法の中で、腎細胞がんの治療に効果があると証明されている方法は、免疫チェックポイント阻害薬を使用する治療法とサイトカイン療法のみです。その他の免疫療法で、腎細胞がんに対して効果が証明されたものはありません。
6.放射線治療
放射線治療は、患部に放射線をあてることにより、がん細胞を死滅させる治療法です。脳や骨に転移がある場合に、がんの進行を抑えたり、痛みを和らげたりするために行うことがあります。
腎細胞がんの原発巣(腎臓にできたがん)そのものに対しては、根治的な治療を目的として放射線治療を行うことはあまりありません。
7.監視療法
手術などの治療をせず、CT検査、MRI検査、超音波検査の画像検査を定期的に行いながら、がんや体の状態などの経過を観察することを監視療法といいます。がんが小さく、腎臓内にとどまっているような、いわゆる早期のがんの場合に選択することがあります。特に、高齢であったり、他の病気にかかっていたりするために手術に危険が伴う場合には、選択肢の1つとなります。
8.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するといわれています。
緩和ケア/支持療法は、がんに伴う心と体、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くしたりするために行われる予防、治療およびケアのことです。
決して終末期だけのものではなく、がんと診断されたときから始まります。つらさを感じるときには、がんの治療とともに、いつでも受けることができます。本人にしか分からないつらさについても、積極的に医療者へ伝えましょう。
9.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力を維持・向上させるために行われます。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行われます。
一般的に、治療中や治療終了後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて、医師に確認しましょう。
10.再発した場合の治療
再発とは、治療によって、見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣(最初にがんができた臓器)のあった場所やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
がんが腎臓にとどまっていて、根治的に腎摘除を行った場合でも、その後、20〜30%の人に再発が見られるとされています。しかし、どのような場合に再発しやすいかを知る方法は確立していません。
再発した場合の治療は、転移のある腎細胞がんに対する治療と同様に、薬物療法が中心です。再発したがんの状況によっては、がんを手術で取り除くことも治療の選択肢の1つとなる場合があります。
| 2023年01月12日 | 「4.薬物療法」「10.再発した場合の治療」を一部更新しました。 |
| 2022年10月31日 | 「腎癌診療ガイドライン2017年版 2020年アップデート内容」「泌尿器科・病理・放射線科 腎癌取扱い規約 第5版」より、内容を更新しました。 |
| 2020年02月27日 | 「6.薬物療法」以降の項目の順序を変更し、「10.生存率」の参照先を「がん診療連携拠点病院等院内がん登録生存率集計」としました。 |
| 2017年12月25日 | 「腎癌診療ガイドライン2017年版」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年11月22日 | タブ形式への移行と内容の更新をしました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年03月24日 | 掲載しました。 |
腎臓がん(腎細胞がん) 療養
1.経過観察
治療後は、定期的に通院して検査を受けます。検査を受ける頻度は、がんの進行度や治療法によって異なります。
再発や転移の早期発見、治療後の合併症・後遺症の早期発見、早期治療のため、CT検査やMRI検査、超音波(エコー)検査の画像検査を行います。検査の種類や時期は、病気の状況をふまえた上で、担当医と相談しながら決めていきます。
一般的に、腎細胞がんは、治療後10年以上経過してからも再発を起こすことがあります。病院への定期通院が終わったあとも、健康管理の意味も含めて、健康診断や人間ドックなどを受けましょう。
2.日常生活を送る上で
規則正しい生活を送ることで、体調の維持や回復を図ることができます。禁煙すること、飲酒をひかえること、バランスのよい食事をとること、適度に運動することなどを日常的に心がけることが大切です。
症状や治療の状況により、日常生活の注意点は異なります。体調を見ながら、担当医とよく相談して無理のない範囲で過ごしましょう。
1)手術(外科治療)後の日常生活
片側の腎臓を摘出して腎臓が1つになったとしても、残った腎臓が正常に働いていれば、通常は生活に支障を来すことはありません。残った腎臓の機能を保つために、高血圧や糖尿病などに注意しましょう。
2)薬物療法中の日常生活
支持療法が進歩したため、薬物療法の副作用を予防したり、症状を緩和したりできるようになりました。このため、通院で薬物療法を行うことが増えています。
通院での薬物療法は、仕事や家事、育児、介護など今までの日常生活を続けながら治療を受けることができますが、体調が悪くても、無理をしてしまうことがあります。日常生活を送っていたとしても、治療により万全の体調ではないことを忘れないようにしましょう。また、いつも医療者がそばにいるわけではないため、不安に感じることもあるかもしれません。予想される副作用やその時期、対処法について医師や看護師、薬剤師に事前に確認し、通院時には疑問点や不安点などを相談しながら治療を進めるとよいでしょう。
3)食事について
腎臓の機能に問題がなければ、多くの場合、食事を制限する必要はありません。暴飲暴食を避け、消化のよいものを規則正しく食べましょう。腎臓に負担をかけないように、塩分をとりすぎないようにし、水分をしっかりとることが大切です。
4)他の病院で処方された薬の服用について
内服薬や、画像検査で使う造影剤の中には、腎臓の機能に影響を与える可能性のある薬剤もあります。他の医療機関で検査を受けたり、新たに処方された薬を服用したりするときは、事前に担当医に相談しましょう。
5)高血圧や糖尿病などの持病がある場合
高血圧や糖尿病といった腎臓そのものの機能を悪化させる病気を抱えている場合は、そうした病気を悪化させないために、日常生活での注意や服薬が必要になる場合があります。担当医の注意をよく聞いて生活するよう心がけてください。
6)性生活について
性生活によって、がんの進行に悪影響を与えることはありません。また、性交渉によってパートナーに悪い影響を与えることもありません。しかし、がんやがんの治療は、性機能そのものや、性に関わる気持ちに影響を与えることがあります。がんやがんの治療による性生活への影響や相談先などに関する情報は、「がんやがんの治療による性生活への影響」をご覧ください。
なお、薬物療法中やそのあとは、膣分泌物や精液に薬の成分が含まれることがあるため、パートナーが薬の影響を受けないように、コンドームを使いましょう。また、薬は胎児に影響を及ぼすため、治療中や治療終了後一定期間は避妊しましょう。なお、経口避妊薬などの特殊なホルモン剤を飲むときは、担当医と相談してください。
以下の関連情報では、療養中に役立つ制度やサービスの情報を掲載しています。
腎臓がん(腎細胞がん) 臨床試験
よりよい標準治療の確立を目指して、臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人によりよい治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
腎臓がん(腎細胞がん)の臨床試験を探す
国内で行われている腎細胞がんの臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「腎細胞がん」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 腎細胞がん
※国内で行われている腎細胞がんの臨床試験の一覧が出ます。
臨床試験への参加を検討する際は、以下の点にご留意ください
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
腎臓がん(腎細胞がん) 患者数(がん統計)
1.患者数
2019年に日本全国で腎臓がん(腎盂がんは含みません)と診断されたのは21,347例(人)です。
2.生存率
がんの治療成績を示す指標の1つとして、生存率があります。生存率とは、がんと診断されてからある一定の期間経過した時点で生存している割合のことで、通常はパーセンテージ(%)で示します。がんの治療成績を表す指標としては、診断から5年後の数値である5年生存率がよく使われます。
なお、生存率には大きく2つの示し方があります。1つは「実測生存率」といい、死因に関係なくすべての死亡を計算に含めた生存率です。もう1つを「相対生存率」といい、がん以外の死因を除いて、がんのみによる死亡を計算した生存率です。
以下のページに、国立がん研究センターがん対策研究所がん登録センターが公表している院内がん登録から算出された腎臓がんの生存率を示します。
※データは平均的、かつ確率として推測されるものであるため、すべての人に当てはまる値ではありません。
腎臓がん(腎細胞がん) 予防・検診
1.発生要因
腎細胞がんの危険因子には、喫煙と肥満があります。また、長期にわたって腎透析を受けていることも、腎細胞がんの危険因子になると考えられています。
腎細胞がんと関連する疾患として、遺伝子の変異が原因で発症するフォン・ヒッペル・リンドウ(von Hippel-Lindau:VHL)病などが知られています。しかし、この遺伝子変異があるからといって必ずしもがんになるとは限りません。気になる場合には、遺伝医学の専門家のいる施設で、遺伝カウンセリングを受けることをお勧めします。施設などの情報については、がん相談支援センターで確認することができます。
※危険因子については、がん情報サービスの発生要因の記載方針に従って、主なものを記載することを原則としています。記載方針については関連情報をご覧ください。
2.予防とがん検診
1)予防
日本人を対象とした研究では、がん全般の予防には禁煙すること、飲酒をひかえること、バランスのよい食事をとること、活発に身体を動かすこと、適正な体形を維持すること、感染を予防することが有効であることが分かっています。
腎細胞がん全般については、現在のところ、特有の予防法は確立されていません。
2)がん検診
がん検診の目的は、がんを早期発見し、適切な治療を行うことで、がんによる死亡を減少させることです。わが国では、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針(令和6年一部改正)」でがん検診の方法が定められています。
しかし、腎細胞がんについては、現在は指針として定められているがん検診はありません。気になる症状がある場合には、医療機関を早めに受診することをお勧めします。
なお、がん検診は、症状がない健康な人を対象に行われるものです。症状をもとに受診して行われる検査や、治療後の経過観察で行われる定期検査は、ここでいうがん検診とは異なります。
| 2025年04月07日 | 内容を確認し、一部更新しました。 |
| 2022年10月31日 | 「腎癌診療ガイドライン2017年版 2020年アップデート内容」「泌尿器科・病理・放射線科 腎癌取扱い規約 第5版」より、内容を更新しました。 |
| 2019年06月20日 | 「腎腫瘍〈小児〉」へのリンクを追加しました。 |
| 2018年07月31日 | 「4.組織型分類」から「4.組織型分類(がんの組織の状態による分類)」へタイトルを変更しました。 |
| 2017年12月25日 | 「腎癌診療ガイドライン2017年版」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年11月22日 | タブ形式への移行と内容の更新をしました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年03月24日 | 掲載しました。 |
腎臓がん(腎細胞がん) 関連リンク・参考資料
1.腎臓がん(腎細胞がん)の相談先・病院を探す
がん診療連携拠点病院・地域がん診療病院とは、専門的で質の高いがん医療を提供する病院として国が指定した病院です。これらの病院では、がんに関する相談窓口「がん相談支援センター」を設置しており、病院の探し方についても相談できます。
2.参考資料
- 日本泌尿器科学会編.腎癌診療ガイドライン 2017年版.2017年,メディカルレビュー社.
- 日本泌尿器科学会ウェブサイト.ガイドライン・取扱い規約・指針 腎癌診療ガイドライン2017年版2019年アップデート内容,2020年アップデート内容;2022年(閲覧日:2022年10月21日)https://www.urol.or.jp/other/guideline/
- 日本泌尿器科学会,日本病理学会,日本医学放射線学会編.泌尿器科・病理・放射線科 腎癌取扱い規約 第5版.2020年,メディカルレビュー社.
作成協力
| 2022年10月31日 | 「腎癌診療ガイドライン2017年版 2020年アップデート内容」「泌尿器科・病理・放射線科 腎癌取扱い規約 第5版」より、内容を更新しました。 |
| 2021年07月01日 | 「1.腎細胞がんの相談先・病院を探す」を追加しました。 |
| 2019年06月20日 | 「腎腫瘍〈小児〉」へのリンクを追加しました。 |
| 2018年07月31日 | 「4.組織型分類」から「4.組織型分類(がんの組織の状態による分類)」へタイトルを変更しました。 |
| 2017年12月25日 | 「腎癌診療ガイドライン2017年版」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年11月22日 | タブ形式への移行と内容の更新をしました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年03月24日 | 掲載しました。 |
