リンパ腫〈小児〉について
1.リンパ球について
赤血球、血小板、白血球などの血液細胞は造血幹細胞からつくられます。リンパ球は白血球の成分の1つで、B細胞(Bリンパ球)、T細胞(Tリンパ球)、NK細胞などに分類されます(図1)。これらの細胞はチームをつくってウイルスなどの病原体やがん細胞などの異物を攻撃します。さらに、体内に侵入した異物を記憶し、その異物が再び侵入してきたときには、記憶に基づいてすばやく対応し、排除する働きをもっています。
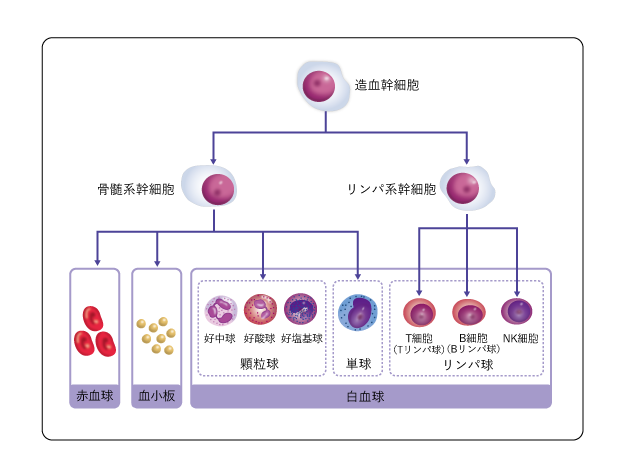
2.リンパ腫とは
リンパ腫とは血液がんの1つで、白血球の中のリンパ球が、がん化したものです。発生する部位は、リンパ系組織とリンパ外臓器(節外臓器)の2つに大きく分けられます。リンパ系組織は、細菌やウイルスなどの病原体の排除など免疫機能を担当する組織や臓器で、リンパ節や胸部付近にある胸腺、脾臓、扁桃などです。リンパ外臓器(節外臓器)は骨髄、肺などの臓器です。こうしたリンパ系の組織や臓器は全身にあり、リンパ腫は全身のどこにでも発生する可能性があります。
発症年齢のピークは明確ではありませんが、10歳前後からの発症が多く、乳幼児での発症は頻度が低くなります。
病型の分類
大きくはホジキンリンパ腫と非ホジキンリンパ腫の2つに分けられますが、小児では多くの場合、非ホジキンリンパ腫です。
リンパ腫は病理組織所見によって病型が細かく分類され、各病型によって治療が異なります。同一の治療を行う分類として、①ホジキンリンパ腫(古典的ホジキンリンパ腫、結節性リンパ球優位型ホジキンリンパ腫)、②成熟B細胞性リンパ腫(バーキットリンパ腫、びまん性大細胞型B細胞性リンパ腫)、③リンパ芽球性リンパ腫、④未分化大細胞型リンパ腫の4つの病型群に分けられます(図2)。
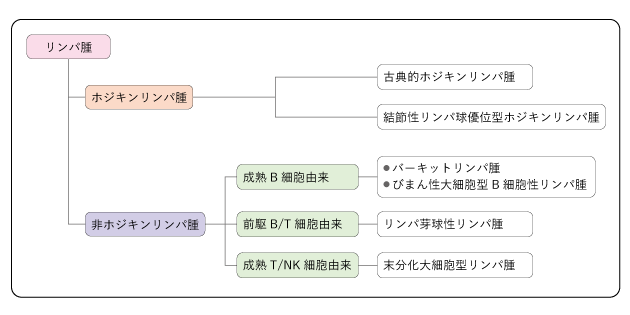
3.症状
リンパ腫の症状はさまざまです。全身のあらゆる部位に起こる可能性があることや、病型などにより増殖速度が異なるからです。痛みのないリンパ節の腫れ、原因が明らかでない発熱や寝汗・体重減少などはリンパ腫を疑う症状の1つです。しこりなど腫瘤により気道や血管、脊髄などの臓器が圧迫されると、呼吸困難(気道閉塞)、血流障害、麻痺などの症状があらわれ、緊急で治療が必要となる場合もあります。
4.発生要因
リンパ腫の原因は明らかではありませんが、遺伝子の異常によりリンパ系細胞ががん化して発症することが一因として考えられています。また、一部はウイルス感染症が関係することや、免疫不全者に多いことが分かっています。
| 2022年08月17日 | 専門家による確認の上、構成を変更し、内容を更新しました。 |
| 2019年06月20日 | タイトルに〈小児〉を追記し、本文に「血液・リンパ【悪性リンパ腫】」へのリンクを追加しました。 |
| 2018年03月07日 | 4タブ形式に変更しました。 |
| 2017年01月27日 | 「悪性リンパ腫」のタイトルを「リンパ腫」に変更し、「小児白血病・リンパ腫診療ガイドライン 2016年版」「造血器腫瘍取扱い規約 2010年3月(第1版)」より内容を更新しました。 |
| 2014年04月22日 | 2013年6月発行の冊子とがん情報サービスの情報を再編集し、掲載しました。 |
リンパ腫〈小児〉 検査
診断を行い、治療方針を決めるためには、さまざまな検査が行われます。検査は診断だけでなく、病型や発症に伴う異常や合併症の有無を確認する目的もあります。
1.病理検査
リンパ腫の診断と病型分類を決定するための最も重要な検査として、リンパ節生検や腫瘍生検を行います。麻酔を行い、しこりのあるリンパ節あるいは腫瘍の一部を切り取り、顕微鏡で観察します。病型分類はリンパ腫細胞の形や性質を詳しく調べて決定します。このとき切り取られた組織の一部は、染色体検査や遺伝子検査にも使われ、適切な診断につなげます。
2.病期や全身状態を調べる検査
進行するにしたがってリンパ腫の病変が全身に広がっていきます。どの程度病気が広がっているのか、また治療が可能な全身状態かを正確に診断するためにさまざまな検査を行います。
1)血液検査・尿検査
全身状態を知るために、血液検査や尿検査が行われます。血液検査では、主に血液細胞の状態、肝臓や腎臓の機能を確認して、これからの治療に耐えられる状態か、どのような副作用に注意が必要かなどを判断します。
2)胸部X線検査
一般的なX線(レントゲン)写真による検査です。
3)超音波(エコー)検査
体内における超音波の反響を利用し、腫瘤の位置や大きさ、分布などを調べます。
4)CT検査、MRI検査
CT検査はX線を、MRI検査は磁気を使用し、体の内部を描き出して病変の大きさや広がりを調べます。
5)PET検査
放射性物質を含んだブドウ糖液の薬剤を注射し、全身各臓器への薬剤の取り込み状態を撮影します。小児のホジキンリンパ腫では病期や治療効果の判定に用いられます。非ホジキンリンパ腫では、有用性が明らかになっていませんが、薬剤の強い集積を認めた場合に治療効果判定の参考にすることがあります。
6)骨髄検査
リンパ腫が骨髄の中まで浸潤しているかどうかを調べるために行います。腰や胸の骨に針を刺して骨髄液を吸引する骨髄穿刺、少量の組織を採取する骨髄生検で、骨髄中の細胞や組織の状態を把握します。
7)脳脊髄液検査
脳や脊髄へ浸潤しているかどうかを調べるために行います。腰椎の間に細い針を刺して脳脊髄液を採取する検査です。
リンパ腫〈小児〉 治療
1.病期(ステージ)と治療の選択
小児のリンパ腫は病型によって行う治療が異なります。
1)病期
病期はがんがどのくらい進行しているかを示す言葉でステージともいいます。リンパ腫ではⅠ期、Ⅱ期、Ⅲ期、Ⅳ期の4つに分けられます。進行の程度によって治療法や予後が変わってきます。 ホジキンリンパ腫では修正Ann Arbor分類(表1)、非ホジキンリンパ腫ではMurphy分類(表2)が広く用いられています。
| 病期Ⅰ | Ⅰ | 単独でリンパ節領域に病変がある |
|---|---|---|
| ⅠE | リンパ節になく単独でリンパ節外臓器にあるか、 部位が限局して病変がある (ホジキンリンパ腫では稀) |
|
| 病期Ⅱ | Ⅱ | 横隔膜の同側に2つ以上のリンパ節領域の 病変がある |
| ⅡE | リンパ節の病変と関連しているリンパ節外臓器 または部位の限局した病変 (横隔膜の同側にあるその他のリンパ節領域の 病変はあってもなくてもよい) |
|
| 病期Ⅲ | Ⅲ | 横隔膜の両側にあるリンパ節領域に病変がある |
| ⅢE | および隣接するリンパ節病変と関連して限局した リンパ節外進展を伴う |
|
| ⅢS | および脾臓病変を伴う | |
| ⅢE+S | リンパ節外進展および脾臓病変を伴う場合 | |
| 病期Ⅳ | Ⅳ | リンパ節病変の有無を問わず、1つ以上の非連続な リンパ節外領域の病変がある |
| 全身症状 | A:症状あり B:症状なし |
|
| 病期Ⅰ | 1)単一の節外性病変または単一のリンパ節領域内に局在した病変 (ただし縦隔と腹部病変は除く) |
|---|---|
| 病期Ⅱ | 1)単一の節外性病変で領域リンパ節の浸潤を伴うもの |
| 2) 横隔膜の同一側にある (2a)2カ所以上のリンパ節領域の病変 (2b)2カ所の節外性病変(所属リンパ節浸潤の有無は問わない) ※ |
|
| 3)肉眼的に全摘された消化管原発の病変(通常は回盲部) (隣接する腸間膜リンパ節への浸潤の有無は問わない) |
|
| 病期Ⅲ | 1)横隔膜の両側にある2カ所の節外性病変 ※ |
| 2)横隔膜の両側にある2カ所以上のリンパ節領域の病変 | |
| 3)胸郭内(縦隔、胸膜、胸腺)の病変 | |
| 4)腹部原発の広範囲におよぶ病変で、全摘不能であったもの | |
| 5)傍脊髄または硬膜外の病変(他の病変部位の有無は問わない) | |
| 病期Ⅳ | 1) 発症時に中枢神経系または骨髄(腫瘍細胞が25%未満)に浸潤があるもの (原発巣は上記のいずれでもよい) |
2)治療の選択
小児のリンパ腫は多くの場合、治癒が期待できるため、病型に沿った標準治療を選択することが重要です。また、同じ病型でもリスク分類などを用いて最適な治療を選択する層別化治療(※)が行われます。標準治療が確立されていない場合は、臨床試験への参加も選択の1つです。治療の初期段階に発生しやすい腫瘍崩壊症候群をはじめとしたがん救急(oncologic emergency:腫瘍に関連した緊急を要する状態)の管理も、治療を開始する前から重要となります。
近年では、卵子や精子、受精卵を凍結保存する「妊孕性温存治療」という選択肢も加わってきました。妊孕性温存治療ができるかどうかについて、治療開始前に担当医に相談してみましょう。
※層別化治療:患者をリスクに応じて層別化して行う治療のこと。予後良好(治りやすい)の場合は比較的副作用のリスクの低い治療を行い、予後不良(治りにくい)の場合は強力な治療を発症後早期から行います。
2.ホジキンリンパ腫の治療
治療は、病期や巨大腫瘤の有無などから層別化されて行われます(図3)。数種類の細胞障害性抗がん薬(以下、抗がん剤)を組み合わせて投与する多剤併用化学療法と病変領域への低線量放射線治療が標準治療です。
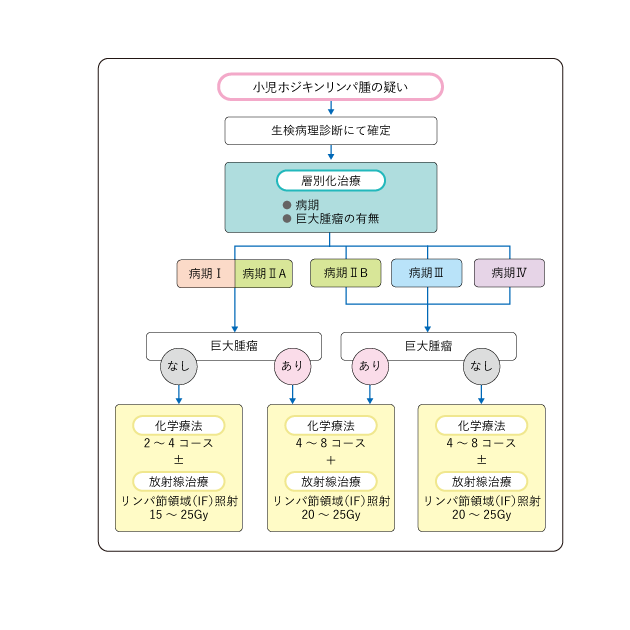
3.非ホジキンリンパ腫の治療
1)成熟B細胞性リンパ腫
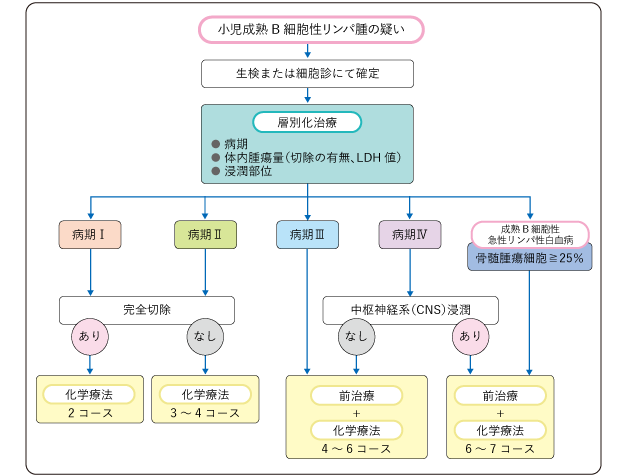
バーキットリンパ腫と、びまん性大細胞型B細胞性リンパ腫は、成熟B細胞性リンパ腫として同じ治療を行い、化学療法のみの短期集中型治療法が推奨されます。病期・体内の腫瘍量・骨髄や中枢神経への浸潤の有無などを基に層別化治療を行います(図4)。
代表的な標準治療は、限局期(病期ⅠまたはⅡ)で腫瘍部分を完全切除できていれば、4種類の薬剤(ビンクリスチン・プレドニゾロン・ドキソルビシン・中等量シクロホスファミド)による治療を2コース行うのが標準的です。体内に腫瘍が残っていれば、治療期間の延長や薬剤(メトトレキサート)の追加が検討されます。限局期の標準的な治療期間は2~3カ月です。
進行期で腹部の腫瘍が多くを占める病期Ⅲでは、まず体の中の腫瘍量を減少させるために前治療(5~7日間の化学療法:プレドニゾロン投与にビンクリスチンやシクロホスファミドを追加)を行います。その後、限局期と同じ4種類の薬剤に大量メトトレキサートを加えた治療を4~6コース行います。
また、病期Ⅳで中枢神経に浸潤している場合は、大量メトトレキサートを増量するとともに、最低2コースの化学療法(大量シタラビンとエトポシド)を追加します。進行期の標準的な治療期間は4~6カ月です。
病期Ⅲの一部および病期Ⅳでは、近年リツキシマブを併用した化学療法の有用性が報告され、標準治療として確立されつつあります。
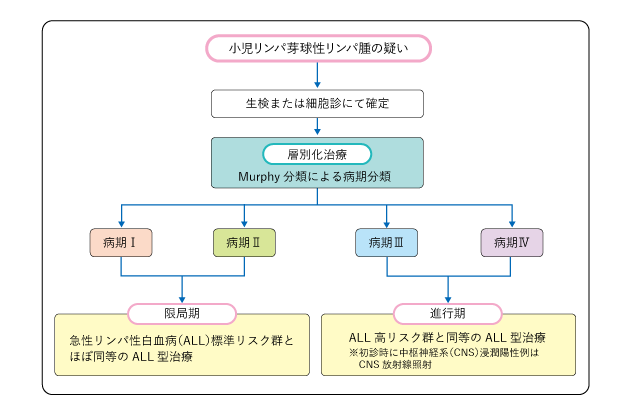
2)リンパ芽球性リンパ腫
急性リンパ性白血病とほぼ同じ治療を行います(図5)。まず、寛解導入療法として、3種類の薬剤(プレドニゾロン・ビンクリスチン・L-アスパラギナーゼ)に、アルキル化剤およびアントラサイクリン系の抗がん剤を加えた治療を行います。その後、寛解の程度を深める強化療法と、中枢神経への浸潤予防の治療を行った後に、さらに寛解を維持する維持療法を行い、再発予防、治癒を目指します。
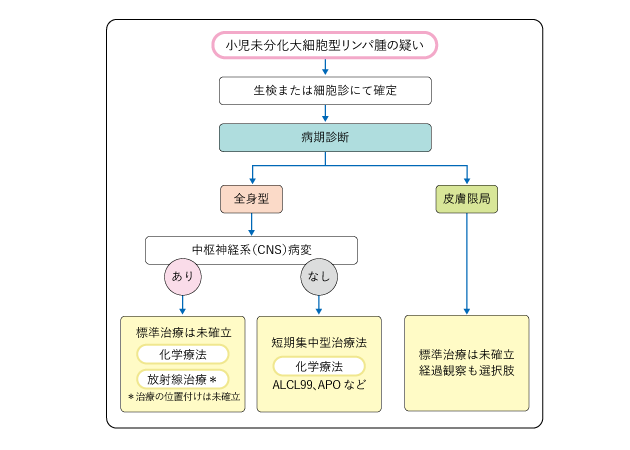
3)未分化大細胞型リンパ腫
予後因子に基づいて治療を行います(図6)。全身型で中枢神経系病変がない場合は、シクロホスファミド・メトトレキサート・プレドニゾロン/デキサメタゾン・ドキソルビシンを中心にシタラビン・エトポシドの薬剤を組み合わせて行うALCL99という短期集中型治療などが行われます。中枢神経に病変がある場合、皮膚だけに病変が限局した場合は標準治療が確立しておらず、それぞれの場合に応じて治療方針が選択されます。
4)思春期・若年成人のリンパ腫
15歳から20歳前後の思春期・若年成人に発症したリンパ腫では、病型によっては成人のための標準治療よりも小児のための治療法の方が治療成績は良好であったとする報告があります。
例えば、リンパ芽球性リンパ腫では、成人の高悪性度リンパ腫の治療法よりも、小児の急性リンパ性白血病の治療法の方が効果が高い可能性があります。また、バーキットリンパ腫や、びまん性大細胞型B細胞性リンパ腫でも、小児の成熟B細胞性リンパ腫で行う短期集中型治療法の方が、成人型の治療法よりも効果が高い可能性があります。
4.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、学校のことや、将来への不安などのつらさも経験するといわれています。
緩和ケアは、がんに伴う心と体、社会的なつらさを和らげます。がんと診断されたときから始まり、がんの治療とともに、つらさを感じるときにはいつでも受けることができます。
支持療法とは、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くするための予防、治療およびケアのことを指します。
本人にしか分からないつらさもありますが、幼い子どもの場合、自分で症状を表現することが難しいこともあります。そのため、周りの人が本人の様子をよく観察したり、声に耳を傾けたりすることが大切です。気になることがあれば積極的に医療者へ伝えましょう。
5.再発した場合の治療
再発とは治療によって検査上がんが認められなくなった後に、再びがんが出現することをいいます。治療後は、定期的に通院して経過をみることが大切です。
再発・難治性の非ホジキンリンパ腫の確立された治療法はありませんが、今まで行われた治療と、現在の患者の状態に応じて、初発時とは異なる抗がん剤の組み合わせで行う救援化学療法が検討されます。救援化学療法で効果がみられた場合には、造血幹細胞移植を行うこともあります。
| 2022年08月17日 | 専門家による確認の上、構成を変更し、内容を更新しました。 |
| 2021年11月08日 | 関連情報に「小児白血病・リンパ腫の診療ガイドライン 第5章リンパ腫」へのリンクを追加しました。 |
| 2018年03月07日 | 4タブ形式に変更し、「臨床試験」の項目を追加しました。 |
| 2017年01月27日 | 「小児白血病・リンパ腫診療ガイドライン 2016年版」「造血器腫瘍取扱い規約 2010年3月(第1版)」より内容を更新し、「小児の血液がん治療における臨床試験」および「新規治療」の項目を削除しました。 |
| 2016年07月08日 | ホジキンリンパ腫の治療の図タイトルを「図2 小児のリンパ芽球性リンパ腫の病期と治療の流れ」から、「図1 小児のホジキンリンパ腫の病期と治療の流れ」に修正しました。 |
| 2014年04月22日 | 2013年6月発行の冊子とがん情報サービスの情報を再編集し、掲載しました。 |
リンパ腫〈小児〉 療養
がんの子どもの心や体のケア、家族へのケア、周りの方ができること、制度やサービス、入院治療後の生活、長期フォローアップなどの情報を掲載しています。併せてご活用ください。
1.入院治療中の療養
子どもにとっての入院生活は、検査や治療に向き合う療養生活に加え、発達を促すための遊びや学びの場でもあります。医師、看護師、保育士、チャイルド・ライフ・スペシャリスト(CLS)、薬剤師、管理栄養士、理学療法士やソーシャルワーカー、各専門チーム、院内学級の教員などが連携し、多方面から患者とご家族を支援していきます。また、きょうだいがいる場合には、保護者が患者に付き添う時間がどうしても多くなるため、きょうだいの精神的なサポートも重要になります。入院中のさまざまな不安が軽減できるよう、抱え込まずに、多方面と効果的にコミュニケーションを取ることが大切です。
リンパ腫の治療では抗がん剤などにより免疫低下が生じることが多く、感染症予防のために食べてはいけないものが決まっていることもあります。治療の種類や免疫機能の状態などにより異なるため、分からないことがあれば担当医や医療者にご相談ください。
リンパ腫では診断後半年から1年程度の入院治療が必要となることが一般的です。学齢期の小児では、入院治療が終了した後、円滑に学校へ戻ることができるように、院内学級などで教育を受けることも可能です。
医療費のことも含めさまざまな支援制度が整っています。「どこに相談したらいいのか分からない」というときには、まずは「がん相談支援センター」に相談することから始めましょう。また、各医療機関の相談窓口、ソーシャルワーカー、各自治体の相談窓口に尋ねてみることもできます。
2.日常生活について
入院治療後に退院して間もなくは、入院生活と治療の影響により体力や筋力が低下しているので、あせらずゆっくりと日常生活に慣れていくことが大切です。
また、経過観察中は免疫力が回復していないこともあるため、近くでみずぼうそうや、はしかなどの特別な感染症が流行した場合は、対応について担当医にご相談ください。食欲が低下して食事内容が偏る場合がありますので、栄養のバランスを考慮した食事を心がけるようにしましょう。
就園・就学や復学については、子どもの状態や受け入れ側の態勢によって状況が異なります。担当医やソーシャルワーカーと、時期や今後のスケジュール、さらに、活用できる社会的サポートについてよく話し合いながら進めていくことが大切です。学校生活では子どもの様子をみながら、担任の先生や養護教諭などと相談し、できることから徐々に慣らしていきましょう。
日常生活を送る上での特別な注意はありません。紫外線による健康影響が懸念される過度の日焼けや疲れが残る強度の運動は避ける必要がありますが、できるだけ普段の生活リズムに沿った日常生活を送りましょう。
3.経過観察
治療終了後も体調の変化や再発の確認のため、定期的に通院して経過観察を行います。治療終了後の経過が長くなるほど通院の間隔は延びていきます。治療終了後の経過が良好な場合、通常5年以降は1年に1回程度の通院となります。
4.晩期合併症/長期フォローアップ
晩期合併症は、成長や時間の経過に伴って治療の影響によって起こる症状のことです。どのような晩期合併症が出現するかは、病気の種類・受けた治療・治療を受けた年齢などに関連し、症状の程度も異なります。
主な身体的晩期合併症には、①成長障害(低身長、やせなど)、②内分泌障害(成長ホルモン分泌障害、不妊など)、③神経障害(運動障害、けいれん、知能障害、認知能力・記憶力・集中力の障害など)、④心機能障害(心筋症、不整脈、心不全など)、⑤骨・歯の異常(骨密度の低下、歯の欠損など)、⑥二次がん(二次性脳腫瘍、二次性白血病など)などがあります。
リンパ腫の治療で使用する抗がん剤による晩期合併症は、アントラサイクリン系薬剤による心機能障害、プレドニゾロンによる骨密度低下や成長障害、シクロホスファミドによる性腺障害や二次がんなどがあります。ホジキンリンパ腫では放射線治療を行うことがありますが、晩期合併症を少なくするため腫瘍があった部分に限局して弱い線量で行うなどの工夫がなされています。
治療後は、再発や合併症の有無、成長に異常がないかなど確認するために経過観察しますが、晩期合併症に適切に対処するためには、長期にわたる定期的な診察と検査による長期間のフォローアップが必要となります。また、治療の記録(薬物療法で使用した薬剤の名前や量、放射線治療の部位や量など)を残していくことも重要です。転居や結婚などにより生活環境や通院する医療機関が変わったときにも継続していきましょう。
子どもは治療後も成長を続けていくため、発達段階に応じた、幅広いフォローアップケアが重要です。治療後は一人一人の患者に合わせて、いつ・どこで・どのようにフォローアップケアを行うかといった、長期フォローアップの方針を決めていきます。
治療部位以外でも体のことについて気になることがあれば、担当医に相談しましょう。
リンパ腫〈小児〉 臨床試験
より良い標準治療の確立を目指して、臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人により良い治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
リンパ腫〈小児〉の臨床試験を探す
国内で行われているリンパ腫〈小児〉の臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「リンパ腫」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 小児の血液がん
※国内で行われている小児の血液がんの臨床試験の一覧が出ます。
- 臨床試験への参加を検討したい場合には、今おかかりの担当医にご相談ください。
- がんの種類によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
リンパ腫〈小児〉 患者数(がん統計)
1.患者数
小児がんの罹患率に関する情報です。
2.生存率
小児がんの生存率に関する情報です。
リンパ腫〈小児〉 関連リンク・参考資料
1.リンパ腫〈小児〉の相談先・病院を探す
2.関連情報
3.参考資料
- 日本小児血液・がん学会編.小児白血病・リンパ腫診療ガイドライン 2016年版.2016年,金原出版.
- 日本血液学会,日本リンパ網内系学会編.造血器腫瘍取扱い規約 2010年3月 第1版.2010年,金原出版.
- 日本血液学会編.血液専門医テキスト 改訂第3版.2019年,南江堂.
- JCCG長期フォローアップ委員会長期フォローアップガイドライン作成ワーキンググループ編.小児がん治療後の長期フォローアップガイド.2021年,クリニコ出版.
作成協力
| 2023年07月26日 | 「2.関連情報」にリンクを追加しました。 |
| 2022年08月17日 | 専門家による確認の上、内容を更新しました。 |
| 2021年07月01日 | 「1.リンパ腫〈小児〉の相談先・病院を探す」を追加しました。 |
| 2019年06月20日 | タイトルに〈小児〉を追記し、本文に「血液・リンパ【悪性リンパ腫】」へのリンクを追加しました。 |
| 2018年03月07日 | 4タブ形式に変更しました。 |
| 2017年01月27日 | 「悪性リンパ腫」のタイトルを「リンパ腫」に変更し、「小児白血病・リンパ腫診療ガイドライン 2016年版」「造血器腫瘍取扱い規約 2010年3月(第1版)」より内容を更新しました。 |
| 2014年04月22日 | 2013年6月発行の冊子とがん情報サービスの情報を再編集し、掲載しました。 |
