軟部肉腫〈小児〉について
横紋筋肉腫については、「横紋筋肉腫〈小児〉について」のページをご参照ください。
1.軟部肉腫とは
軟部肉腫(あるいは悪性軟部腫瘍)とは、体の軟部組織から発生した悪性腫瘍のことです。軟部組織とは、筋肉、脂肪、血管、リンパ管、神経や、そのほか、体を作る軟らかい組織を指し、肺や肝臓などの臓器と支持組織である骨や皮膚は含みません。この腫瘍は、大腿部(太もも)などの四肢(手足)が最も多いですが(図1)、体幹、頭頸部など体のいろいろな部位に発生します。
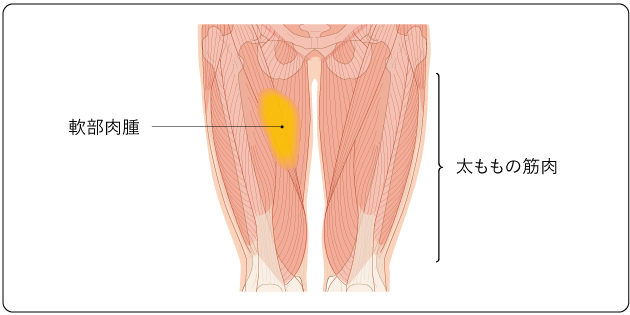
軟部肉腫は血行性転移を起こしやすく、多くは肺に転移します。肉腫の種類によってはまれにリンパ節転移が起こります。
国内での軟部肉腫の発生率は5万人に1人くらいで、まれな腫瘍です。このうち小児に発生する軟部肉腫はさらに少なく、全小児がんの5~6%にあたりますが、横紋筋の腫瘍である横紋筋肉腫および未分化肉腫(肉腫のうち、筋肉や脂肪などのようにはっきりした性質を示さないもの)が、小児軟部肉腫の全症例の半数以上を占めます。
軟部肉腫は治療しにくい腫瘍の1つであり、最初の治療の成否によって、予後や術後の機能に大きな差が出てきます。したがって、軟部肉腫の治療は早期発見とともに、必ず専門家のいる病院で治療することが大切です。
2.症状
軟部肉腫の大部分は、皮下や筋肉の中にできたこぶのようなものです。主な症状は痛みのないしこり(腫瘤)や腫れ(腫脹)ですが、痛みがないため放置されていることも多く、大きな腫瘤になってから初めて受診となることも少なくありません。
太ももなどでは、筋肉の厚い場所に発生すると、腫瘤が外からは分かりにくいために、太もも全体が大きく腫れたようになって初めて気が付くことがあります。また、手足にできた腫瘍が大きくなると、関節が曲がらなくなったり、座ることができなくなったりすることもあります。
⼀部には腫瘤自体に痛みがあったり、腫瘤が大きくなって神経を圧迫して痛みを伴ったりすることもあります。また、皮膚の色が変わったり潰瘍ができたりすることもあります。
乳児の場合、訴えがないので周りの人の注意が大切です。
3.組織型分類
軟部肉腫は30種類以上もあり、多くの非横紋筋肉腫軟部肉腫は、小児よりも成人に多く、小児も成人もほぼ同じ自然経過をたどります。代表的な小児の非横紋筋肉腫軟部肉腫について示します。
乳児線維肉腫
好発部位は上肢・下肢で、体幹に発生する場合もあります。乳幼児(4歳未満)に発生する線維肉腫は、局所(腫瘍の発生した部位)では周囲に広がっていく浸潤性がありますが、転移することは少なく、手術で摘出することによって良好な予後(今後の見通し)が期待できます。ほとんどの腫瘍にETV6-NTRK3融合遺伝子が存在しています。
悪性末梢神経鞘腫瘍
好発部位は上肢・下肢、後腹膜、体幹で、後述する滑膜肉腫に次いで小児に多い軟部肉腫です。特定の遺伝子変異により発症する神経線維腫症Ⅰ型患者に多く発生しますが、神経線維腫症に関係なく発生することもあります。
滑膜肉腫
好発部位は下肢で、次いで上肢、体幹に発生します。小児の非横紋筋肉腫軟部肉腫で最も多く、20歳未満の患者が約3割を占めます。よく起こる転移は肺転移です。
胞巣状軟部肉腫
好発部位は下肢で、次いで上肢、頭頸部に発生します。まれな肉腫ですがAYA世代(主に、思春期(15歳~)から30歳代までの世代)に好発します。他の軟部肉腫と比較して進行が遅い場合が多いですが、肺転移を起こしやすい性質があります。また、軟部肉腫には珍しく脳転移を起こすこともあります。
類上皮肉腫
好発部位は上肢、下肢、特に手足から下腿や前腕で、次いで、体幹に発生します。腱、腱鞘に沿って皮下に広範に広がる硬い小腫瘤(硬結)や潰瘍を形成します。進行が遅い腫瘍ですが、リンパ節転移や肺転移を起こしやすく、予後は不良です。
軟部肉腫〈小児〉 検査
診断にあたってはまず視診と触診を行います。皮膚に治りにくい潰瘍ができている場合、悪性の疑いがあります(悪性腫瘍)。また、深い場所に発生した腫瘍で硬いものは、悪性腫瘍の可能性が高くなります。特に大きさが5cmを超える腫瘍は注意が必要です。画像診断や病理組織学的検査は治療方針の決定や予後の予測に非常に大切です。
横紋筋肉腫の検査については、「横紋筋肉腫〈小児〉 検査」のページをご参照ください。
1.画像診断
悪性の疑いがある場合は腫瘍の性質や広がりを調べるため、CT検査、MRI検査、超音波(エコー)検査や血管造影検査などを行います。これらの検査により、腫瘍の形や広がりを詳細かつ立体的につかむことができます。
転移を調べるためには、胸部、腹部のCT検査を行います。腫瘍の種類によっては、造影腹部CT検査や脳MRI検査を行うこともあります。
2.病理検査
病理組織診断のために針を刺して組織の⼀部を取り出して調べます(針生検)。外来で簡単に行える検査ですが、採取した腫瘍の量が少ないなどの理由で、病理組織診断が難しいこともあります。
針生検で十分な情報が得られない場合は、約1cm⾓の組織を採取(切開生検)して病理組織学的に調べ、腫瘍の種類(組織型)や、たちの悪さ(組織学的悪性度:細胞の形や増殖能力から判断します)を診断します。
軟部肉腫〈小児〉 治療
軟部肉腫の治療は、手術(外科治療)、薬物療法、放射線治療などがあります。
横紋筋肉腫の治療については、「横紋筋肉腫〈小児〉 治療」のページをご参照ください。
1.病期(ステージ)と治療の選択
1)病期分類
すべての肉腫に適用されるわけではありませんが、病期分類として国際対がん連合(UICC)と米国がん合同委員会(AJCC)のTNM分類と、フランスの全国がんセンター連盟(FNCLCC)による組織学的な悪性度分類が行われることが一般的です。
軟部肉腫の病期分類には、多くの組織型の腫瘍をまとめて評価するために、評価項目の1つとして組織学的悪性度分類が用いられています(表1)。
| 病期 | 腫瘍のサイズ 1) | リンパ節転移 2) | 遠隔転移 3) | 組織学的悪性度 4) |
|---|---|---|---|---|
| ⅠA | T1 | N0 | M0 | Grade 1、Grade X 低悪性度 |
| ⅠB | T2、T3、T4 | N0 | M0 | Grade 1、Grade X 低悪性度 |
| Ⅱ | T1 | N0 | M0 | Grade 2、Grade 3 高悪性度 |
| ⅢA | T2 | N0 | M0 | Grade 2、Grade 3 高悪性度 |
| ⅢB | T3、T4 | N0 | M0 | Grade 2、Grade 3 高悪性度 |
| ⅢB | Any T (Tに関係なく) |
N1 5) | M0 | Any Grade(Gradeに関係なく) |
| Ⅳ | Any T (Tに関係なく) |
Any N(Nに関係なく) | M1 | Any Grade(Gradeに関係なく) |
- 1)T1(最大径≦5cm)、T2(5cm<最大径≦10cm)、T3(10cm<最大径≦15cm)、T4(15cm<最大径)、TX(原発腫瘍の評価不可能)、T0(原発腫瘍を認めない) 、Any T(腫瘍のサイズは問わない)
- 2)N0(領域リンパ節の転移なし)、N1(領域リンパ節の転移あり)、NX(領域リンパ節の評価が不可能)、Any N(転移の有無は問わない)
- 3)M0(遠隔転移なし)、M1(遠隔転移あり)、MX(遠隔転移の評価が不可能)
- 4)FNCLCC分類(悪性度はGrade 1<Grade 2<Grade 3); Grade 1(合計スコア2または3)、Grade 2(合計スコア4または5)、Grade 3(合計スコア6または7または8)、Grade X(分化度の評価が不可能)、Any Grade(Gradeは問わない)
- 5)AJCCでは体幹と四肢においてN1を病期Ⅳに分類
頭頸部、胸腔および腹腔内臓器の軟部肉腫に病期の定義はありません(表2および表3)。
| 進展度 (臨床進行度) |
TNM分類 |
|---|---|
| 限局 | T1(最大径≦2cm) |
| T2(2cm<最大径≦4cm) | |
| 領域リンパ節転移 | N1 |
| 隣接臓器浸潤 | T3(4cm<最大径) |
| T4a(眼窩/頭蓋底/硬膜/正中臓器/顔面骨格/翼突筋に浸潤) | |
| T4b(脳実質/椎前筋/中枢神経に浸潤/頸動脈を取囲む) | |
| 遠隔転移 | M1 |
| 進展度 (臨床進行度) |
TNM分類 |
|---|---|
| 限局 | T1(単一臓器に限局) |
| 領域リンパ節転移 | N1 |
| 隣接臓器浸潤 | T2a(漿膜/臓側腹膜に浸潤) |
| T2b(漿膜を超える顕微鏡的進展) | |
| T3(2臓器浸潤/漿膜を超える肉眼的進展) | |
| T4a(2部位以下浸潤多病巣性腫瘍) | |
| T4b(3-5部位浸潤多病巣性腫瘍) | |
| T4c(6部位以上浸潤多病巣性腫瘍) | |
| 遠隔転移 | M1 |
2)治療の選択
治療には手術(外科治療)、薬物療法、放射線治療などがあります。手術、放射線治療は局所の療法で、薬物療法は全身的な治療です。転移があったり転移が疑われたりする場合は全身的な治療が必要です。悪性度の高い腫瘍では、転移が見つからなくても全身的な治療の併用が好ましい場合があります。
温熱療法、免疫療法と呼ばれる治療は、現在、骨軟部腫瘍(肉腫)の治療法として、確立されていません。
現在、軟部肉腫治療の主体は手術ですが、悪性度の高い腫瘍では、薬物療法や放射線治療を組み合わせて行う集学的治療が推奨される場合があります。
がんの治療では、生殖機能に影響してしまい、妊娠するための力が弱まったり、失われたりすることがあります。近年では、将来自分の子どもをもつ可能性を残すために、卵子や精子、受精卵を凍結保存する「妊孕性温存治療」という選択肢も加わってきました。妊孕性温存治療ができるかどうかについて、治療開始前に担当医に相談してみましょう。
2.手術(外科治療)
腫瘍が発生した部位(局所)にとどまっている場合、その局所の腫瘍を切除しますが、なるべく再発が起こらないように手術を行います。腫瘍は成長するときに、腫瘍の周囲に反応層と呼ばれる膜のようなものをつくりますが、この反応層の中にはすでに腫瘍細胞が入り込んでおり、反応層で切除すると再発率が高くなってしまいます。そのため、反応層の外側で周囲の正常組織とともに切除する広範切除が行われます(広範切除術)。
近年、腫瘍を大きく切除した後、再建として別の部位の皮膚、筋肉、骨などを切除部位に持ってきて細い血管を顕微鏡下でつないだり(再建手術)、静脈や人工血管を使って血管を移植したりする技術が進歩してきました。そのため、以前であれば切断するしかなかった場合でも、手足を残して機能が温存できるようになってきました(患肢温存術)。
腫瘍が大きくなって血管や神経が侵されてしまった場合は、手足の切断になることもあります。
リンパ節転移が疑われる場合は切除しますが、リンパ節郭清と呼ばれる系統的なリンパ節の切除が適切かどうかは分かっていません。
3.薬物療法
静脈から点滴で投与された抗がん剤は、血液の流れで運ばれて全身に行き渡り腫瘍細胞を死滅させます(全身投与)。
手術後に再発転移が起こる場合、検査では発見できない小さな転移(微小転移)が手術の時点ですでにあったことが考えられます。このような微小転移を治療するため、術前や術後に補助的に抗がん剤の全身投与を⾏うことを補助化学療法と呼びます。
また、肺転移巣やそのほかの転移巣の治療あるいは手術ができない場合に、薬物療法を行うこともあります。
使用する抗がん剤は、細胞障害性抗がん薬のドキソルビシン、イホスファミド、トラベクテジン、エリブリン、分子標的薬のパゾパニブなどです。トラベクテジン、エリブリン、パゾパニブは国内で小児に対する安全性が確認されておらず、原則的には16歳以上での使用となります。ドキソルビシンとイホスファミドは併用する場合があります。
乳児線維肉腫の治療では、初回手術での機能温存切除が困難である場合の薬物療法として、細胞障害性抗がん薬(ビンクリスチン+アクチノマイシンD)を用いる化学療法や分子標的薬のトロポミオシン受容体キナーゼ(TRK)阻害剤の使用が選択肢として考慮されることがあります。
従来、薬物療法は副作用が強く、つらい治療の1つでしたが、最近は副作用を軽減する新しい薬剤やいろいろな支持療法が⾏われ、安全に行うことができるようになっています。
4.放射線治療
腫瘍細胞を死滅させ、腫瘍を小さくするために行います。しかし、軟部肉腫は放射線治療が比較的効きにくいものが多く、放射線治療を第一に選択することはあまりありません。
手術ができない場合や、手術前に放射線治療を行って腫瘍をできるだけ小さくして手術の際に大事な臓器を温存するためや、手術後に腫瘍の取り残しが考えられる場合などに行います(補助的放射線療法)。
5.病期別の治療
ⅠA、ⅠB、Ⅱ期については広範切除のみで治療します。ⅢA、ⅢB期についても広範切除が基本ですが、例えば滑膜肉腫のように比較的化学療法の効果が高いことが期待される悪性度が高い腫瘍で、深部に発生した5cmを超えるような肉腫に対しては補助化学療法が推奨されます。
Ⅳ期でもリンパ節転移のみであれば、Ⅲ期と同じ治療方法をとることが可能な場合もあります。
遠隔転移がある場合は、すべての病巣が切除可能であれば、積極的に切除と化学療法が行われることもありますが、基本的には治癒は難しく、薬物療法が主体となります。
血行性転移を認める小児の軟部⾁腫の場合は、どの種類の腫瘍でも予後は悪く、決まった治療方法はありません。基本的な治療は薬物療法になりますが、状況に応じて原発巣や転移巣の切除が行われたり、放射線治療が行われることがあります。
6.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、学校のことや、将来への不安などのつらさも経験するといわれています。
緩和ケアは、がんに伴う心と体、社会的なつらさを和らげます。がんと診断されたときから始まり、がんの治療とともに、つらさを感じるときにはいつでも受けることができます。
支持療法とは、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くするための予防、治療およびケアのことを指します。
子どもの素晴らしい点は、適応能力がすぐれていることです。周りの人が障害を理解できれば、子どもは障害を克服する、すぐれた資質をもっています。
本人にしか分からないつらさもありますが、幼い子どもの場合、つらさを我慢したり、あるいは自分で症状を上手く表現できなかったりすることもあります。そのため、周りの人が本人の様子をよく観察したり、声に耳を傾けたりすることが大切です。気になることがあれば積極的に医療者(医師、看護師、薬剤師、理学療法士など)へ伝えましょう。
7.再発した場合の治療
再発腫瘍の予後は良くありません。治療の選択は、以前に行われた治療の種類や再発の場所、さらには全身状態などに左右され、標準的な方法はありません。唯一、局所のみの再発例に対して手術による広範切除が勧められますが、治療成績は良くありません。
遠隔転移で再発した場合、転移や子どもの状況に合わせて薬物療法や放射線治療が行われることもありますが、子どもの体力、病状の進行状況次第では緩和治療が最も優れた治療になることもあります。
軟部肉腫〈小児〉 療養
がんの子どもの心や体のケア、家族へのケア、周りの方ができること、制度やサービス、入院治療後の生活、長期フォローアップなどの情報を掲載しています。併せてご活用ください。
横紋筋肉腫の療養については、「横紋筋肉腫〈小児〉 療養」のページをご参照ください。
1.入院治療中の療養
子どもにとっての入院生活は、検査や治療に向き合う療養生活に加え、発達を促すための遊びや学びの場でもあります。医師、看護師、保育士、療養支援の専門職(チャイルド・ライフ・スペシャリスト(CLS)、ホスピタル・プレイ・スペシャリスト(HPS)、子ども療養支援士など)、薬剤師、管理栄養士、理学療法士やソーシャルワーカー、各専門チーム、院内学級の教員などが連携し、多方面から患者とご家族を支援していきます。
また、きょうだいがいる場合には、保護者が患者に付き添う時間がどうしても多くなるため、きょうだいの精神的なサポートも重要になります。
入院中のさまざまな不安が軽減できるよう、抱え込まずに、多方面と効果的にコミュニケーションを取ることが大切です。
軟部肉腫の入院治療は断続的に長期間に及ぶことがあります。そのため、学童・学生の患者の場合は入院中も体調に合わせた学習が必要になります。院内学級や教師の訪問教育、リモートによる授業への参加により、治療終了後にスムーズにもとの生活に戻れるような配慮が行われています。
医療費のことも含めさまざまな支援制度が整っています。「どこに相談したらいいのか分からない」というときには、まずは「がん相談支援センター」に相談することから始めましょう。また、各医療機関の相談窓口、ソーシャルワーカー、各自治体の相談窓口に尋ねてみることもできます。
2.日常生活について
退院して間もなくは、入院生活と治療の影響により体力や筋力が低下しているので、あせらずゆっくりと日常生活に慣れていくことが大切です。
受けた治療によりますが、治療後しばらくの間は予防接種を受けられないことがあります。感染予防に努めましょう。
また、経過観察中は感染を防御する力が十分には回復していないこともあるため、近くでみずぼうそうや、はしかなどの特別な感染症が流行した場合は、対応について担当医にご相談ください。
食欲が低下して食事内容が偏る場合がありますので、栄養のバランスを考慮した食事を心がけるようにしましょう。
就園・就学や復学については、子どもの状態や受け入れ側の態勢によって状況が異なります。担当医やソーシャルワーカーと、時期や今後のスケジュール、さらに、活用できる社会的サポートについてよく話し合いながら進めていくことが大切です。
学校生活では子どもの様子を見ながら、担任の先生や養護教諭などと相談し、できることから徐々に慣らしていきましょう。
紫外線による健康影響が懸念される過度の日焼けや疲れが残る強度の運動は避ける必要がありますが、できるだけ普段の生活リズムに沿った日常生活を送りましょう。
3.経過観察
治療終了後、抗がん剤や放射線治療を行ったあとの体調の変化や再発の確認などの経過観察のため、定期的な通院が必要です。
4.晩期合併症/長期フォローアップ
晩期合併症は治療後しばらくしてから起こる問題のことです。疾患そのものの影響よりも、薬物療法、放射線治療、手術、輸血などの治療が原因となっていることが多く、患者やご家族が、将来どのような晩期合併症が起こる可能性があるのかを知っておくことはとても大切です。
どのような晩期合併症が出やすいかは、病気の種類、受けた治療、その年齢により異なります。その程度も軽いものから重いものまでさまざまです。
具体的には、成長や発達への影響、生殖機能への影響、臓器機能への影響、二次がんなどがあります。ほとんどの晩期合併症は年齢を重ねるとともに発症しやすくなり、治療終了後何十年も経過してから症状があらわれることもあります。
晩期合併症に適切に対処するためには、発達段階に応じた、幅広いフォローアップケアが必要となります。治療後は一人一人の患者に合わせて、いつ・どこで・どのような診察や検査を行うかといった、長期フォローアップの方針を決めていきます。
また、治療の記録(薬物療法で使用した薬剤の名前や量、放射線治療の部位や量など)を残していくことも重要です。転居や結婚などにより生活環境や通院する医療機関が変わったときにも継続していきましょう。
治療部位以外でも体のことについて気になることがあれば、担当医に相談しましょう。
軟部肉腫〈小児〉 臨床試験
より良い標準治療の確立を目指して、臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人により良い治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
軟部肉腫〈小児〉の臨床試験を探す
国内で行われている軟部肉腫〈小児〉の臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「軟部肉腫」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 小児の固形がん
※「カテゴリで検索」では、広い範囲で検索します。そのため、お探しのがんの種類以外の検索結果が表示されることがあります。
臨床試験への参加を検討する際は、以下の点にご留意ください
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
軟部肉腫〈小児〉 患者数(がん統計)
横紋筋肉腫の患者数(がん統計)については、「横紋筋肉腫〈小児〉 患者数(がん統計)」のページをご参照ください。
1.患者数
小児がんの罹患率に関する情報です。
2.生存率
小児がんの生存率に関する情報です。
軟部肉腫〈小児〉 関連リンク・参考資料
1.軟部肉腫〈小児〉の相談先・病院を探す
2.参考資料
- 日本小児血液・がん学会編.小児がん診療ガイドライン 2016年版.2016年,金原出版.
- 日本整形外科学会診療ガイドライン委員会・軟部腫瘍診療ガイドライン策定委員会編.軟部腫瘍診療ガイドライン2020.2020年,南江堂.
- 日本小児血液・がん学会編.小児血液・腫瘍学 改訂第2版.2022年,診断と治療社.
- James D.Brierleyほか編.TNM悪性腫瘍の分類 第8版.2017年,金原出版.
- JCCG長期フォローアップ委員会長期フォローアップガイドライン作成ワーキンググループ編.小児がん治療後の長期フォローアップガイド.2021年,クリニコ出版.
作成協力
