脳腫瘍〈成人〉について
1.脳について
脳は、頭蓋骨とその内側をおおう髄膜によって守られ、脳の周りを流れている脳脊髄液の中に浮かんでいます(図1)。
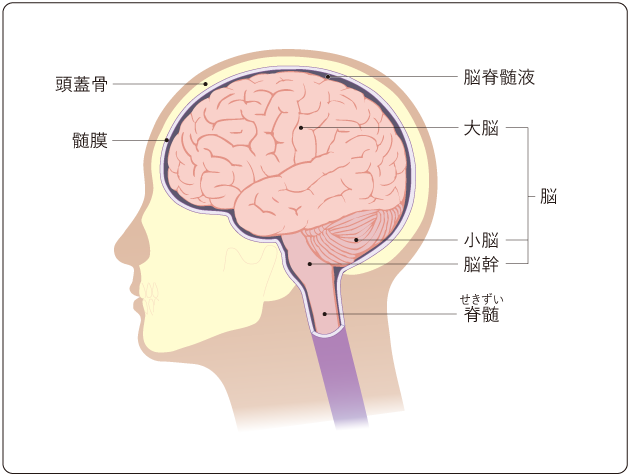
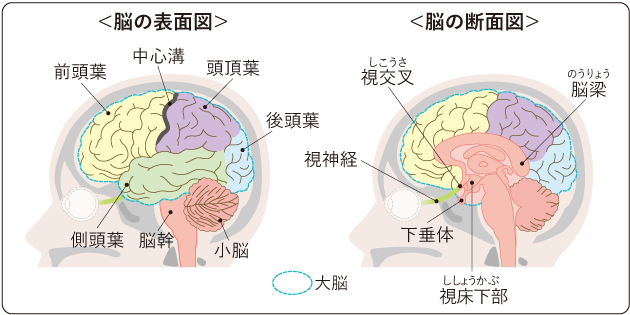
脳は大脳、小脳、脳幹に分けることができ、脊髄を加えて中枢神経系と呼ばれます。
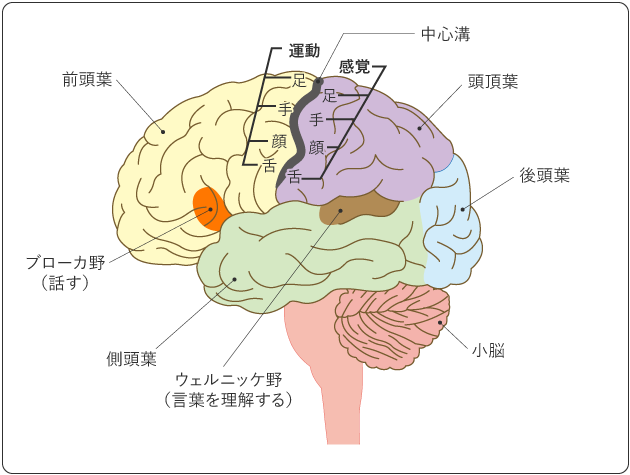
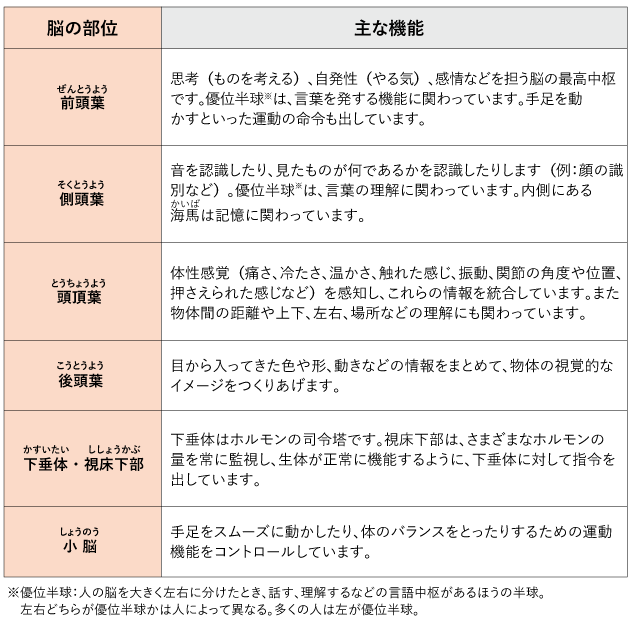
大脳はさらに、前頭葉、側頭葉、頭頂葉、後頭葉などからなり(図2)、それぞれが異なる働きをしています。
脳には、情報の伝達と処理を行う神経細胞(ニューロン)が1000億個以上あり、それらを支える神経膠細胞(グリア細胞)が1兆個以上存在します。神経膠細胞には、星細胞(アストロサイト)や乏突起膠細胞(オリゴデンドロサイト)、小膠細胞(ミクログリア)、脳室上衣細胞があり、これらが脳・脊髄を構成しています(図3)。神経膠細胞には、神経細胞の位置を固定して栄養を送る役割に加え、神経伝達物質を取り込む役割、血液中の有害物質が脳内に侵入するのを防ぐ仕組み(血液脳関門)を作る役割などがあります。
2.脳腫瘍とは
脳腫瘍とは頭蓋骨の中にできる腫瘍の総称で、大きく原発性脳腫瘍と転移性脳腫瘍の2つに分けられます。
1)原発性脳腫瘍
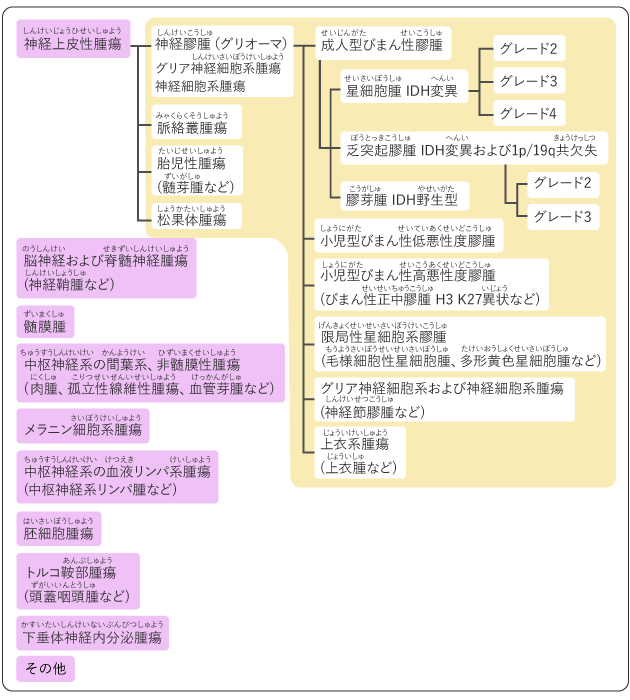
原発性脳腫瘍は、脳や脳を包む膜(髄膜)、脳神経など頭蓋内の細胞そのものから発生した腫瘍のことです。良性腫瘍と悪性腫瘍に分類されます(表1)。
増殖が速く、周辺の組織に浸潤して(しみ込んでいくように広がって)、正常組織との境界がはっきりしない腫瘍は悪性で、主に大脳、小脳、脳幹などの脳実質(神経細胞や神経膠細胞などからなる脳の実質の部分)に生じます。一方、増殖が遅く、正常組織との境界が明瞭な腫瘍は良性の場合が多く、主に脳実質外の組織(髄膜、下垂体、脳神経など)に生じます。
また、組織診検査や遺伝子検査によって100種類以上に分類されます(図4)。
2)転移性脳腫瘍
転移性脳腫瘍は、他の臓器で生じたがんが、血液の流れによって脳に運ばれ、そこで増えることによって発生したものです。がん患者の約10~30%に発生することが報告されています。脳に転移するがんの種類としては、肺がんが約半数と多く、次いで、乳がん、大腸がんなどが多いとされています。
3.症状
脳腫瘍が大きくなると、腫瘍の周りには血流の変化や炎症などにより脳浮腫(脳のむくみ)が生じます。腫瘍や脳浮腫によって脳の機能が妨げられることで、さまざまな症状が起こります。
これらの症状は、頭蓋骨内部の圧力が高まって起こる頭蓋内圧亢進症状と、腫瘍ができた場所の機能が障害されて起こる局所症状(巣症状)に分けられます。
以下に挙げるような症状がある場合や続く場合は、たとえ軽い症状のときでもすぐに脳神経外科や脳神経内科(神経内科)を受診するようにしてください。脳腫瘍自体はまれな病気ですが、脳血管障害(脳梗塞、脳出血、くも膜下出血など)、外傷性脳損傷、脳炎など他の緊急性の高い疾患でも同様の症状が出ることがあります。特に、激しい頭痛、手足の麻痺、手足や顔のしびれ、言葉が出ない、言葉が理解できない、進行性の物忘れ(認知症のような症状)、視力・視野障害など、これまでに感じたことのない違和感や症状に気付いたときには、速やかに受診しましょう。
1)頭蓋内圧亢進症状
脳は頭蓋骨に囲まれた閉鎖空間にあるため、腫瘍ができると頭蓋の中の圧力が高くなります。これによってあらわれる頭痛、吐き気、意識障害などの症状を頭蓋内圧亢進症状といいます。人間の頭蓋内圧は睡眠中にやや高くなることから、朝起きたときや昼寝のあとに症状が強く出ることがあります。
2)局所症状(巣症状)
運動や感覚、思考、言語などのさまざまな機能は、脳の中でそれぞれ担当する部位が決まっています。脳の中に腫瘍ができると、腫瘍や脳浮腫の影響を受けてその部位の機能が障害され、局所症状としてあらわれます。表2は腫瘍のできた場所ごとの主な機能と局所症状の例です。
| 腫瘍の場所 | 主な機能 | 局所症状の例 |
|---|---|---|
| 前頭葉 | 思考、感情、判断力、集中力、 言語を発する役目、 運動をつかさどる |
腫瘍とは反対側の(脳の右側に腫瘍がある場合は左半身、 左側にある場合は右半身の)運動麻痺(片麻痺)、 言葉を理解できるがうまく話せなくなる(運動性失語)、 性格変化・自発性低下、 年月日や場所が分からなくなる(認知機能の低下)、 集中力低下、記憶力低下、てんかん発作(けいれん) |
| 側頭葉 | 言語の理解、記憶、視覚や 聴覚などの認知機能 |
言葉を聞いて理解することが難しくなる、 優位半球※が障害されると発話は流暢にできるが 言葉の言い誤りが多くなることがある(感覚性失語)、 腫瘍とは反対側の視野が左右両方の目で欠ける(同名半盲)、 てんかん発作(意識消失・変な臭いを感じる幻嗅) |
| 頭頂葉 | 脳に入力された情報を統合して 分析をする 高次機能、顔手足の感覚 |
腫瘍とは反対側のしびれ・感覚障害、 読み書きができなくなる(失読・失書)、 計算ができなくなる(失算)、 左右を判断できなくなる、 指の名前(親指・人さし指・中指など)が言えなくなる、 左右片方の刺激を認識できなくなる(半側空間失認) |
| 後頭葉 | 視覚 | 腫瘍とは反対側の視野が左右両方の目で欠ける(同名半盲) |
| 視床下部 | 意識、体温、食欲、睡眠、 体の水分量や塩分量の調節 |
意識障害、 尿の濃度がうまく調節できなくなり 尿の量が増える(尿崩症)、 肥満、体温調節の異常、 視交叉・視神経の圧迫による視力・視野障害 |
| 視床 | 感覚、痛覚、視覚、聴覚、 味覚などの情報を中継して大脳に送る |
意識障害、運動麻痺(片麻痺)、 手足のしびれや感覚の異常 |
| 脳幹 | 意識、呼吸、循環などを調節して 生命を維持する 全身の感覚や運動をつかさどる |
顔面や手足の運動麻痺・感覚障害、 物が二重に見える(複視)、 顔面神経麻痺、 食べた物が飲み込みにくくなる(嚥下障害)、 聴力障害 |
| 小脳 | 体のバランスをとる 運動をコントロールする |
細かな動きができない協調運動障害(運動失調)、 ふらつきやめまい、歩行障害 |
| 脳神経 | 脳から出る末梢神経で左右12対の 脳神経がさまざまな働きをする: 嗅神経・視神経・動眼神経・ 滑車神経・三叉神経・外転神経・ 顔面神経・聴神経・舌咽神経・ 迷走神経・副神経・舌下神経 |
視力・視野障害(視神経の障害)、 目の動きが悪くなり物が二重に見える (動眼神経や外転神経の障害)、 顔のしびれや感覚低下(三叉神経の障害)、 聴力低下・耳鳴り・めまい(聴神経の障害)、 嚥下障害(舌咽神経の障害) |
| 脊髄 | 脳から続く神経線維の束で、 全身の感覚を脳に伝え、脳からの 指令を手足や体の各部分に伝える |
手足のしびれや麻痺 |
3)主な脳腫瘍と症状
主な脳腫瘍とその症状の特徴を以下に示します。
神経膠腫(グリオーマ)
神経上皮性腫瘍の1つで、神経膠細胞(グリア細胞)が腫瘍化した代表的な悪性脳腫瘍(がん)です。原発性脳腫瘍のうち、髄膜腫に次いで多くみられます。乏突起膠腫、星細胞腫、膠芽腫などがあります。特徴的な症状は少なく、手足が麻痺する、言葉が出ない、認知機能が低下するなど腫瘍の場所によってさまざまな症状がみられます。てんかん発作を起こすこともあります。
髄膜腫
髄膜から生じる腫瘍のことをいいます。髄膜は頭蓋骨と脳の間にあって、内側の脳を保護している膜のことです。外側から、硬膜、クモ膜、軟膜という3層で構成されています。原発性脳腫瘍の中では最も多い腫瘍で、大部分は良性ですが、まれに悪性腫瘍もあります。ゆっくり大きくなるため、腫瘍が小さいうちは症状がないまま経過することが多いのが特徴です。脳ドックや頭部外傷などでCT検査やMRI検査を行ったときに、偶然見つかることもあります。腫瘍のできた場所によって症状はさまざまですが、運動麻痺や感覚障害、失語などの局所症状に加え、髄液の流れが悪くなって頭蓋の中にたまる水頭症や、腫瘍が周囲の組織を圧迫して頭蓋内圧亢進症状が起こることがあります。
中枢神経系原発悪性リンパ腫
中枢神経系の血液リンパ系腫瘍の1つで、脳などの中枢神経系に発生する悪性リンパ腫のことをいいます。初発時に他の部位には病変がないものが該当し、全身を調べて転移性ではないことを確認してから診断します。脳内に悪性リンパ腫が見つかった際、眼内リンパ腫を合併している場合や全身性の悪性リンパ腫がみられることがあるため、診断時には眼および全身の精密検査を行って精査することが強く推奨されています。一般に症状の進行が速く、頭蓋内圧亢進症状や局所症状のほか、認知機能低下などの神経症状が出やすい傾向があります。
全身性の悪性リンパ腫は、病理検査で「ホジキン細胞」などの特徴的な細胞が見られる「ホジキンリンパ腫」と、それ以外の「非ホジキンリンパ腫」に分類されますが、中枢神経系原発悪性リンパ腫については「非ホジキンリンパ腫」で、B細胞(リンパ球の一種)の特徴をもつものがほとんどとされています。まれに、経過中に他の臓器への転移がみられることもあります。
下垂体神経内分泌腫瘍(下垂体腺腫)
脳の中心部にあるトルコ鞍部に発生する腫瘍の1つで、下垂体の一部が腫瘍化したものです。以前は下垂体腺腫と呼ばれていましたが、2022年からは下垂体神経内分泌腫瘍が正式名称となりました。主に良性の腫瘍で以下の2つのタイプがあります。
-
機能性下垂体神経内分泌腫瘍
下垂体前葉ホルモンを過剰に分泌するタイプの腫瘍です。下垂体プロラクチン細胞神経内分泌腫瘍、下垂体成長ホルモン細胞神経内分泌腫瘍、下垂体副腎皮質刺激ホルモン細胞神経内分泌腫瘍(クッシング病)などがあります。 -
非機能性下垂体神経内分泌腫瘍
ホルモンを分泌しないタイプの腫瘍です。
下垂体は視交叉(視神経の交叉部)の下にある内分泌組織で、さまざまなホルモンを分泌して全身の機能を調節する重要な役割を果たしています(表3)。
下垂体神経内分泌腫瘍の症状は、腫瘍の大きさと腫瘍がホルモンを過剰に分泌するかどうかの2つの側面によって決まります。
-
腫瘍の圧迫による症状
腫瘍が大きくなると頭痛が起こったり、視神経を圧迫して視力・視野障害が起こったりします。特に視野の外側が見えにくくなる両耳側半盲という症状が特徴的です。 -
ホルモン分泌の異常(ホルモン過剰、ホルモン低下)による症状
腫瘍がホルモンを過剰に産生したり、正常な下垂体のホルモン分泌を低下させたりすることで全身に影響があらわれます。例えば、ホルモンを直接分泌しない腫瘍の場合でも、視床下部ホルモンの産生が障害されることでプロラクチン値が高くなり、女性では月経不順、不妊、乳汁分泌などが、男性では体毛が薄くなったり、性機能障害(性欲低下や勃起不全など)がみられたりします。また、腫瘍の影響によってホルモン分泌全般が低下すると、下垂体機能低下症を引き起こし、全身倦怠感、疲労感、低血圧などの症状があらわれます。さらに、下垂体後葉の抗利尿ホルモンの産生が障害されると、尿が大量に出る尿崩症が起こることもあります。
神経鞘腫
脳神経および脊髄神経腫瘍の1つで、脳や脊髄から出る末梢神経(脳神経、脊髄神経)を包んでいる鞘のような組織(神経鞘)から発生する、主に良性の腫瘍です。発生部位は、体の傾きや回転などの情報を脳に伝える前庭神経が最も多く(聴神経鞘腫または前庭神経鞘腫)、次いで顔の感覚を脳に伝える三叉神経などに生じます(三叉神経鞘腫)。症状は発生部位によって異なります。体の傾きや回転などの情報を脳に伝える前庭神経の神経鞘で発生する聴神経鞘腫(前庭神経鞘腫)では、聴力低下、耳鳴り、めまい、歩行時のふらつき、顔面麻痺などが起こることがあります。また、顔の感覚を脳に伝える三叉神経の神経鞘で発生する三叉神経鞘腫では、顔面の痛み、しびれ、感覚低下などが起こることがあります。
頭蓋咽頭腫
トルコ鞍部腫瘍の1つで下垂体と視神経の近くに生じる良性の腫瘍です。小児に多くみられますが、大人にも発症します。
腫瘍が大きくなると、腫瘍のすぐ近くにある視神経や視交叉(視神経交叉部)が圧迫され、視力や視野の障害が起こります。また、下垂体や視床下部の圧迫によりホルモンの産生が低下することで、月経不順や性機能障害、甲状腺機能低下などが起こります。抗利尿ホルモンの産生が障害されると、尿が大量に出る尿崩症を起こすこともあります。
転移性脳腫瘍
転移性脳腫瘍では、頭蓋内圧亢進症状や巣症状(局所症状)などが起こりますが、腫瘍の大きさや転移した位置によって症状が異なります。また、てんかん発作、高次機能障害、精神症状などさまざまな症状を引き起こすこともあります。
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2023年06月22日 | 「脳腫瘍診療ガイドライン 1.成人脳腫瘍編・2.小児脳腫瘍編 2019年版」より内容を更新しました。 |
| 2019年06月20日 | タイトルの表記を修正し、「脳腫瘍〈小児〉」へのリンクを関連情報としました。 |
| 2019年05月13日 | 関連情報として「神経膠腫(グリオーマ)」「小児がん情報サービス 脳腫瘍」へのリンクを追加しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」「臨床・病理 脳腫瘍取扱い規約 第4版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |
脳腫瘍〈成人〉 検査
脳腫瘍が疑われる場合は、神経学的検査(脳や神経に異常がないかどうかを調べる専門的な診察)を行います。また、CT検査やMRI検査などの画像検査(画像診断)で、腫瘍の位置、大きさ、血管との関係を確かめます。悪性度や分類などの判断が難しい場合は、PET検査を行うこともあります。また、脳に栄養を供給している血管と腫瘍との関係を明確にするために、CTA検査、MRA検査、脳血管造影検査などを行うこともあります。最終的には生検(腫瘍の一部を採取すること)もしくは手術を行って腫瘍を採取し、病理組織検査と遺伝子解析(遺伝子検査)によって、詳細な診断を確定します。
1.神経学的検査
神経学的検査は運動機能や感覚機能のほか、認知機能、言語機能などの高次脳機能に異常がないかどうかを調べる検査です。医師だけでなく、言語聴覚士や理学療法士、作業療法士、心理士などが行うこともあります。
2.CT検査、MRI検査
CT検査はX線を、MRI検査は磁気を使った検査です。いずれも頭蓋骨の内部を描き出し、腫瘍があるかどうかを調べます。
CT検査はMRI検査に比べて迅速にできるため、神経症状(運動や感覚、思考や言語などのさまざまな機能が障害されて起こる症状)がある場合には、まずCT検査を行って脳梗塞や脳出血などの緊急性の高い病気と鑑別します。また、見つかった腫瘍が他の臓器で発生したがんの転移かどうかを確認するために、必要に応じて胸部や腹部のCT検査を行うこともあります。CT検査やMRI検査では、病巣(腫瘍)をより鮮明に描き出すために、必要に応じて造影剤を使います。造影剤を使うことで、腫瘍の広がりや悪性度などを手術前に推定することができます。
また、必要に応じてさまざまなMRI検査を行います。例えば、脳の血液の変化をみるfMRI(functional MRI:核磁気共鳴機能画像法)を用いて、脳の運動野(手足の動きの中枢)や言語野(言葉の中枢)の位置を調べることがあります。
なお、安全に検査を受けるために、造影剤にアレルギーがある人や喘息の人は、事前に必ず医師に伝えてください。特に造影剤を使うCT検査では、ヨードアレルギーがある場合に副作用の起こる危険性が高くなります。
3.PET検査
PET検査は、放射性医薬品を使った検査です。一般的にはFDG(放射性フッ素を付加したブドウ糖)を用いて行う検査が広く行われており、脳腫瘍の種類や悪性度の診断、脳以外の臓器へのがんの広がりを評価するのに役立ちます。
また、神経膠腫(グリオーマ)などの脳腫瘍に対しては、腫瘍が脳内でどの程度広がっているかを確認し、適切な腫瘍の切除範囲を決めるために、アミノ酸製剤(フルシクロビン、メチオニンなど)を用いたPET検査を行うことがあります。
4.CTA検査、MRA検査、脳血管造影検査
いずれも脳の血管と腫瘍の関係や腫瘍への血流を確認する検査です。手術を安全に実施するために行います。
-
CTA検査
造影剤を静脈注射し、CT装置(X線)を使って撮影します。脳血管の様子を調べる検査です。 -
MRA検査
MRI装置を用いて撮影し、脳の血管の様子を立体的に観察する検査です。造影剤を使う場合もありますが、原則として造影剤を使わずに血管を調べることができます。 -
脳血管造影検査
大腿部や腕の動脈に挿入したカテーテル(細い管)から造影剤を注入し、X線撮影を行います。血管の走行と腫瘍との関係をより細かく調べることができる検査です。血流が豊富な脳腫瘍の場合には、手術中の出血を抑える目的で、あらかじめ腫瘍への血管を遮断する脳塞栓術を併せて行うこともあります。
まれに脳梗塞などの合併症が生じるリスクがあるため、検査を受けるときはその必要性や注意点について担当医によく確認してください。
5.病理検査
腫瘍の種類を確定診断するための検査です。診察や神経学的検査に加え、CT検査、MRI検査、PET検査、CTA検査、MRA検査、脳血管造影検査などによって、脳腫瘍の種類や発生部位、広がりなどは推測できます。しかし、最終的に診断を確定するためには、生検(腫瘍生検術)あるいは手術(腫瘍摘出術)で脳腫瘍の組織を採取して組織の遺伝子変異を調べ(遺伝子検査)、病理医がその細胞を顕微鏡で観察して診断する病理検査(病理診断)が必要になります。がんセンターや大学病院などの専門施設では、生検や手術を行ってから病理診断結果が出るまでの期間は通常1~2週間程度です。なお、手術の方針を決定するために、手術中に10~30分程度で暫定的な病理検査(術中迅速病理診断)を行うこともあります。
6.腫瘍マーカー検査
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過観察、治療の効果判定などを目的として行う検査です。腫瘍マーカーは、主にがん細胞によって作られるタンパク質などの物質で、がんの種類や臓器ごとに特徴があります。
脳腫瘍において、診断や治療効果の判定に活用できる特定の腫瘍マーカーは現在のところ限られていますが、中枢神経系原発悪性リンパ腫ではsIL-2R(可溶性インターロイキン-2受容体)、胚細胞腫瘍ではβ-hCG(ヒト絨毛性ゴナドトロピンβサブユニット)やAFP(α-フェトプロテイン)などが上昇することがあります。
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2023年06月22日 | 「脳腫瘍診療ガイドライン 1.成人脳腫瘍編・2.小児脳腫瘍編 2019年版」より内容を更新しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」「臨床・病理 脳腫瘍取扱い規約 第4版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |
脳腫瘍〈成人〉 治療
脳腫瘍〈成人〉の治療には、手術(外科治療)、放射線治療、薬物療法があります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげる緩和ケア/支持療法を受けることができます。気になることがあれば遠慮せずに医療者や相談支援センターに相談しましょう。
1.悪性度(グレード)と治療の選択
治療法は、がんの性質や進行の程度、体の状態などに基づいて検討します。脳腫瘍の治療を選択する際には、悪性度(グレード)を調べます。治療の選択に関わる腫瘍の悪性度(グレード)や分類について、分からないことや気になることがあれば、遠慮せずに担当医に確認しましょう。
1)悪性度(グレード)
脳腫瘍では、他のがんのようなTNM分類やステージ分類はありませんが、生検や手術によって摘出した腫瘍組織の病理診断や遺伝子検査を基に、悪性度(グレード)を診断します。グレードは、治療をしない場合の、腫瘍の増大・進行、予後の目安で、脳腫瘍では1~4の4段階に分けられます。グレード1は良性腫瘍で、手術で取り除くことができれば、再発の危険はほとんどありません。グレード2~4は悪性腫瘍で、グレードが上がるにつれて、腫瘍の増殖速度が速くなり、悪性度が増します。
グレードの診断(腫瘍の分類)は、WHO(WHO:World Health Organization)分類に基づいて行います。最新版の2021年WHO分類では、腫瘍組織の遺伝子検査を基にした遺伝子診断への移行が進み、病理診断名も変更されています。
原発性脳腫瘍のうち、2016~2019年の「全国がん登録」で、患者の数が多い24種類の組織型・グレードおよび年齢の中央値(対象者を年齢順に並べたとき、ちょうど真ん中になる人の年齢:脳腫瘍は種類によってかかりやすい年齢が異なります)を以下に示します(表5)。
| 組織型の分類 | グレード | 脳腫瘍全体に 占める割合(%) |
年齢(中央値) | ||
|---|---|---|---|---|---|
| 神経上皮性腫瘍 | 神経膠腫(グリオーマ) | 星細胞腫 | 2 | 1.2 | 49 |
| 3 | 1.3 | 60 | |||
| 乏突起膠腫 | 2 | 0.6 | 46 | ||
| 3 | 0.5 | 51 | |||
| 乏突起星細胞腫 | 2 | 0.2 | 51 | ||
| 膠芽腫 | 4 | 7.0 | 69 | ||
| 上衣腫 | 2 | 0.2 | 39 | ||
| 3 | 0.2 | 14 | |||
| 上衣下腫 | 1 | 0.1 | 55 | ||
| 毛様細胞性星細胞腫 | 1 | 0.5 | 17 | ||
| グリア神経細胞系腫瘍 | 神経節膠腫 | 1 | 0.2 | 33 | |
| 神経細胞系腫瘍 | 中枢性神経細胞腫 | 2 | 0.1 | 34 | |
| 松果体腫瘍 | 松果体芽腫 | 4 | 0.1 | 45 | |
| 胎児性腫瘍 | 髄芽腫 | 4 | 0.3 | 10 | |
| 胚細胞腫瘍 | 胚腫(ジャーミノーマ) | 4 | 0.5 | 19 | |
| 中枢神経系の血液リンパ系腫瘍 | 中枢神経系悪性リンパ腫 | 4 | 3.9 | 72 | |
| 髄膜腫 | 1 | 32.4 | 72 | ||
| 2 | 1.2 | 69 | |||
| 3 | 0.6 | 72 | |||
| 中枢神経系の間葉系、非髄膜性腫瘍 | 血管芽腫 | 1 | 1.0 | 56 | |
| 脊索腫 | 2 | 0.1 | 61 | ||
| 脳神経および脊髄神経腫瘍 | 神経鞘腫 | 1 | 5.0 | 58 | |
| トルコ鞍部腫瘍 | 下垂体神経内分泌腫瘍 | 1 | 14.5 | 59 | |
| 頭蓋咽頭腫 | 1 | 1.4 | 50 | ||
神経膠腫(グリオーマ)、中枢神経系原発悪性リンパ腫は、脳実質(大脳、小脳、脳幹など)から生じる腫瘍で、ほとんどが悪性です。一方で、髄膜腫、下垂体神経内分泌腫瘍(下垂体腺腫)、神経鞘腫、頭蓋咽頭腫は、脳実質外の組織(髄膜、下垂体、脳神経など)から生じます。これらは基本的に良性です。
2)治療の選択
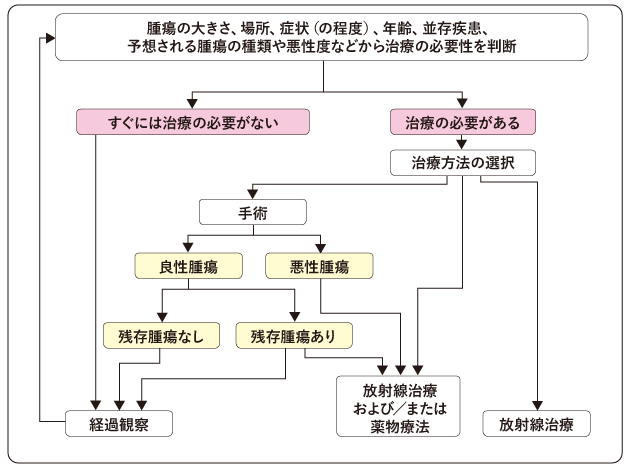
治療は、腫瘍の種類やグレードに応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。脳腫瘍は種類が非常に多いため、病理診断によるグレード分類が治療方針を決める要となります。ただし、年齢や発生した部位などから、病理診断を行うリスクが高いと考えられる場合で、画像検査による診断が確実と判断されるときは、生検や手術による確定診断を行わずに放射線治療などの治療を選択することもあります。
悪性腫瘍では、腫瘍の種類やグレードに応じて、手術や放射線治療、薬物療法を組み合わせた治療を行います。
良性腫瘍の場合は、腫瘍が大きく症状を引き起こしているときや腫瘍の増殖速度が速いときなどは、病状や機能の改善、悪化の防止を目的として手術を検討します。手術で腫瘍をすべて摘出することができれば治癒が期待できます。脳の奥深くに腫瘍があるなど全摘出が難しいときは、手術で腫瘍の一部を切除してから、放射線治療を行うことがあります。一方で、無症状の場合や腫瘍の増殖速度が遅いときは、すぐに治療をせず、定期的にMRI検査を行うなど、経過観察を選択することもあります。
以下は、脳腫瘍の標準治療の流れです(図6)。
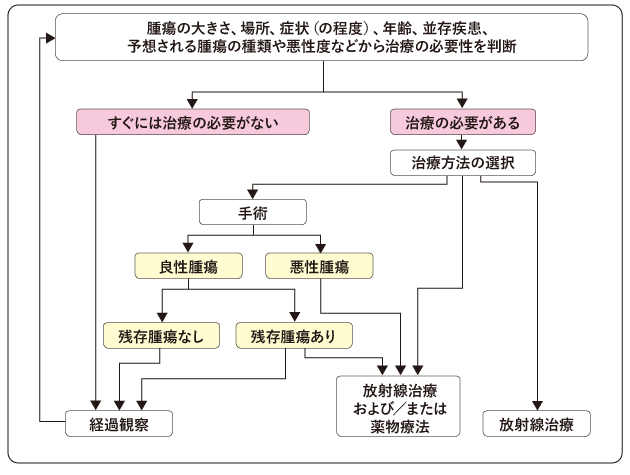
なお、担当医から複数の治療法を提案されることもあります。治療を選ぶにあたって分からないことは、まず担当医に確認することが大切です。悩みや困りごとについては、がん相談支援センターで相談することもできます。
妊孕性の温存について
がんの治療が、性別にかかわらず妊孕性(子どもをつくる力)に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性を温存することが可能かどうかを、治療開始前に担当医に相談してみましょう。
禁煙について
喫煙を続けることは、がんの治療の効果を下げる原因になると考えられています。喫煙している場合には、治療が始まる前に少しでも早く禁煙しましょう。なお、手術までに禁煙できていないときは、手術が延期になることもあります。禁煙治療を希望する場合は、まずはがんの治療の担当医に相談しましょう。
2.手術(外科治療)
脳腫瘍の治療では、手術によって病変(腫瘍)をすべて摘出できれば、それが最も有効とされています。特にグレード1の良性脳腫瘍は、手術で完全に摘出できればほとんどの場合、再発することはありません。また、悪性脳腫瘍の場合でも、神経症状を悪化させないよう配慮しつつ、可能な限り腫瘍を摘出することが治療の原則です。手術は主に、頭蓋骨を開け、腫瘍を摘出する開頭手術を行います。腫瘍の場所によっては、鼻から内視鏡を入れて腫瘍を摘出する経鼻内視鏡手術を行うこともあります。
1)手術の種類
(1)開頭腫瘍摘出術
頭蓋骨の一部を一時的に取り外して脳を露出させ、顕微鏡などを用いて脳腫瘍を直接摘出する手術です。多くの脳腫瘍に適用される標準的な手法です。
(2)腫瘍生検術
腫瘍摘出術によって神経症状(運動や感覚、思考や言語などのさまざまな機能が障害されて起こる症状)が悪化するリスクが高い場合には、腫瘍の一部を採取して診断を確定させる生検(腫瘍生検術)を検討します。手法には、開頭生検術(開頭して腫瘍の一部を採取)、定位生検術(腫瘍の位置をMRIなどで測定し、特殊な針で深部から採取)、神経内視鏡下生検術(内視鏡で確認しながら採取)などがあります。
中枢神経系原発悪性リンパ腫や胚細胞腫瘍など、腫瘍をすべて摘出できなくても放射線治療や薬物療法で寛解が期待できる腫瘍と考えられる場合には、腫瘍生検術を選択します。腫瘍生検術は全身麻酔のほか、局所麻酔でも行われます。腫瘍摘出術と同様に頻度は低いものの、脳出血など重大な合併症を起こすリスクがあります。
脳腫瘍における生検は単なる検査ではなく、脳から組織を採取するための重要な手技として、外科手術の1つに位置づけられています。
(3)経鼻的腫瘍摘出術
神経内視鏡(脳や脊髄など神経組織の診断や治療のための内視鏡)を用い、鼻の穴から(経鼻的に)頭蓋底の骨を削って下垂体や脳の底面にアプローチして腫瘍を摘出する手術です。下垂体神経内分泌腫瘍や頭蓋咽頭腫などに用いられる方法です。
(4)水頭症に対する手術
腫瘍が脳室内や脳幹、小脳などに発生すると、髄液の流れがせき止められて脳室に液体がたまり、脳を圧迫する水頭症を発症します。水頭症により頭痛や急激な意識障害を起こすことがあり、緊急手術が必要になる場合があります。一般的な手術としては、脳室からチューブを通して腹部に髄液を流し、腹膜で吸収させる脳室腹腔シャント術を行います。また、腫瘍の位置によっては、神経内視鏡を用いて第三脳室に小さな孔を開けてバイパス路を作る、第三脳室底開窓術を行うこともあります。
2)手術の進め方と安全を支える技術
脳腫瘍は、手術前の画像検査で正確に診断するのが難しいこともあります。手術を開始したあとに違うタイプの脳腫瘍と分かることも少なくありません。したがって、脳腫瘍の場合は手術中におおよその病理検査(術中迅速病理診断)が可能な施設で手術を受けることが望ましいとされています。受診先の施設でこの診断が可能かどうか、あらかじめ担当医に確認しておくとよいでしょう。
脳は部位により役割が決まっています。右前頭葉のようにあまり重要な働きをしていないところに腫瘍ができた場合は、腫瘍を肉眼的に全摘出することが可能です。一方で、運動野(手足の動きの中枢)や言語野(言葉の中枢)に腫瘍ができた場合は、腫瘍の全摘出により症状が悪化することがあるため、無理な摘出は行いません。そのときは、一部分の摘出(生検)によって分子診断、病理診断(病理検査)を行います。そのあとに、放射線治療や薬物療法を主とした治療を行うことになります。
また、悪性脳腫瘍の手術では多くの場合、より正確で安全に腫瘍を摘出するため、以下のような手術支援技術を用います。
手術ナビゲーション
腫瘍の位置を正確に把握して安全に手術を行うために、精度の高いナビゲーション装置を使います。手術直前のCTやMRIの画像データと位置感知カメラから腫瘍とその周辺を立体的に可視化し、手術器具の位置と周辺の情報をリアルタイムに表示して正確な手術をサポートします。
術中電気生理モニタリング
手術による運動麻痺などの後遺症を避けるため、脳の重要な部分に電気刺激を行って、手術中に機能を確かめます。運動機能や感覚機能などをSEP(体性感覚誘発電位)やMEP(運動誘発電位)などの術中脳波や筋電図でモニターしながら手術を行います。使用する術中モニタリングの種類は腫瘍の位置で決まります。
覚醒下手術
言語機能や高次機能、運動機能を守りながら脳腫瘍を摘出する目的で行います。手術の途中で麻酔を調整して意識をはっきりさせ、実際に機能が保たれていることを確認しながら腫瘍を摘出します。脳は、体中の痛みを感じることができますが、脳自体には痛みを感じる神経がないため、会話しながら手術を行うことができます(脳を切除しても痛みを感じません)。
覚醒下手術が受けられる施設は、認定を行っている日本Awake Surgery学会のホームページで調べることができます(関連情報「日本Awake Surgery学会 認定施設」)。
術中MRI
脳などの様子をMRI画像でリアルタイムに確認しながら手術を行うシステムです。腫瘍がどの程度摘出できたかを確認するために、手術中にMRI撮影を行います。悪性脳腫瘍は、正常組織との境界が分かりにくいため、術中MRIは有用と考えられています。ただし、術中MRIが実施できる施設は高度な脳腫瘍手術を行う大学病院や専門病院に限られています。病院公式サイトなどで導入の有無は確認できますが、治療を検討したい場合は、まずは担当医に相談するのがよいでしょう。
3)手術の合併症
手術のリスクは、腫瘍のある部位によって異なります。悪性脳腫瘍の手術では、脳の機能を温存しながら、できる限り腫瘍を摘出することになります。画像診断の進歩により、腫瘍の部位や広がりを正確に把握することが可能になり、一般に、手術前に比べ手術後の神経症状(運動や感覚、思考や言語などのさまざまな機能が障害されて起こる症状)が悪化することは少なくなりました。しかし、手術によって起こる合併症は、腫瘍の部位や大きさによってさまざまです。
手術後には、一時的に生じる脳浮腫(脳のむくみ)により症状が悪化することや、てんかんを起こすことがあります。どのようなリスクがあるのか、手術前に担当医によく聞いておくことがとても重要です。
また、手術中や手術後に出血や脳梗塞などが起こると、麻痺や意識障害などの重い障害を起こすことがあります。そのため、手術後に強い頭痛や吐き気が見られたり、意識障害や運動麻痺などがあらわれたりした場合は、早急にCTやMRI検査を行い、必要に応じて再手術を検討します。
手術後数日間は脳浮腫が強まり、神経症状が悪化することがありますが、多くの場合、適切な薬を使うこと(支持療法)により改善します。
脳腫瘍の手術を受けるときは、合併症のリスクについて説明があります。多くの場合、手術の翌日から食事ができ、手術後1週間程度で退院が可能です。
3.放射線治療
高エネルギーのX線やそのほかの放射線を照射して、腫瘍細胞にダメージを与える治療方法で、腫瘍の性質に合った照射法を選択して行います。脳腫瘍の治療において、放射線治療は重要な治療法の1つであり、手術や薬物療法と組み合わせて行うこともあります。治療の際は、放射線をできるだけ腫瘍部分だけに照射し、正常組織には照射しないように、もしくは照射量が少なくなるようにします。
1)悪性脳腫瘍に対する放射線治療
悪性の脳腫瘍は正常組織との境界がはっきりしないため、腫瘍部分のみに放射線を照射することが難しいという特徴があります。そのため、通常は腫瘍と腫瘍が浸潤している周辺部分も含めて広めに照射する局所照射を行います。具体的には、1週間に数回、数週間にわたって放射線を分割して照射する分割照射を用いることで、正常組織への障害を抑えつつ、腫瘍にダメージを与えます(局所放射線治療)。
また、中枢神経系原発悪性リンパ腫や髄芽腫などの一部の原発性脳腫瘍や、転移性脳腫瘍では、脳全体に放射線を照射する全脳照射を行うこともあります。
2)良性脳腫瘍に対する放射線治療
良性の脳腫瘍は正常組織との境界が比較的はっきりしているため、腫瘍だけにピンポイントで、高い線量の放射線を照射できる場合があります。この技術は定位放射線治療と呼ばれ、主に直径3cm以下の腫瘍に対して行います。特に、ガンマナイフ(γ線)やサイバーナイフ(X線)といった専用の装置を使うことで、周囲の正常組織への影響を最小限に抑えつつ、1回から数回程度の短い期間で精度の高い治療を行うことが可能です。
良性腫瘍に対する放射線治療の目的は、腫瘍の成長を抑制し、症状の悪化を防ぐことです。必ずしも腫瘍を小さくすることだけが目的ではありません。
3)放射線治療の副作用
放射線治療の開始後、比較的早い段階であらわれる副作用としては、放射線が照射された部位に起こる皮膚炎、脱毛、中耳炎、外耳炎などのほか、照射部位とは関係なく起こるだるさ、吐き気、嘔吐、頭痛、食欲低下などがあります。これらの症状の多くは軽症で、通常、照射後約1カ月で消失します。一方、放射線治療が終了して数カ月から数年たってから、脳の組織が縮小する脳委縮や脳の一部が壊死する放射線脳壊死などによって、認知機能の低下や運動機能障害が起こることもあります(晩期合併症)。こうした影響は高齢者にやや多い傾向がみられますが、副作用のあらわれ方や程度には個人差があります。
4.薬物療法
脳腫瘍に対する薬物療法は、腫瘍の種類や悪性度、個々の病態や体力(全身状態)などをもとに検討します。
1)悪性脳腫瘍に対する薬物療法
悪性の脳腫瘍に対しては、腫瘍の種類や個別の状況を踏まえながら、細胞障害性抗がん薬や分子標的薬などを用いた治療を行うことがあります。
2)良性脳腫瘍に対する薬物療法
良性の脳腫瘍に対しては原則として薬物療法は行いませんが、一部の下垂体神経内分泌腫瘍など高い治療効果が期待できる場合は行うこともあります。
3)薬物療法の副作用について
薬物療法の副作用については、使用する薬ごとに異なり、その程度も個人差があります。最近では副作用を予防する薬なども開発され、特に吐き気や嘔吐については、以前と比べて症状を予防・軽減することができるようになってきました。
しかし、副作用の種類や程度によっては、治療が継続できなくなることもあります。自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気をつけるべき症状は何かなど、治療が始まる前に担当医によく確認しておきましょう。また、副作用と思われる症状がみられたときには、迷わずに担当医に伝えましょう。
4)その他の治療
けいれん発作(てんかん)に対する治療
脳の神経細胞は、その一つ一つが適切な信号を送り出すことによって、体の働きを調節しています。ところが、何らかの刺激が原因で、脳のある場所の神経細胞が過剰に興奮し、一斉に信号を送ってしまうことがあります。このときに起こる発作をけいれん発作といい、発作が繰り返し起こる場合をてんかんと呼びます。脳腫瘍によって引き起こされるほか、その摘出後でも起こることがあります。
けいれん発作は興奮した脳とは反対側の手または足が自分の意思に反して震える、言葉が話せなくなる、異常なしびれや違和感が生じるなど、さまざまな症状があらわれます。脳全体に神経細胞の異常な興奮が広がると意識を失い、全身の筋肉が震えたり、つっぱったりする大発作となります。大発作が起こると、脳に酸素が十分行き渡らなくなり、重篤な事態を引き起こす可能性もあるため、速やかに医療機関を受診して発作を止める処置をしてもらう必要があります。
けいれん発作(てんかん)を予防するために、抗てんかん薬を使うことがあります。規則正しく服用を続けることで、発作を起こさずに生活することが期待できます。自らの判断で薬の飲み方を変えたり、服用をやめたりしないことが重要です。ただし、皮膚や粘膜が赤くなったり、かゆみなどの症状が出たりした場合は、すぐに医師か薬剤師に相談してください。なお、けいれん発作がある場合や起こす危険がある場合には、原則として車の運転はできません。
脳浮腫に対する治療
強い脳浮腫に対しては、ステロイド薬を用いた治療を行うことがあります。脳浮腫によって頭痛や手足の麻痺などさまざまな症状があらわれても、ステロイド治療により症状が改善することがあります。ただし、ステロイド薬の効果は一時的なものであることも多いです。また、腫瘍が大きくなる傾向にある場合には、ステロイド薬を増量しますが、胃潰瘍や糖尿病、感染(肺炎などを起こしやすくなる)、骨折、肥満などの副作用に注意が必要です。
5.主な脳腫瘍の治療方法
ここでは、原発性脳腫瘍のうち患者の数が多いものと、転移性脳腫瘍について、治療方法の概要を示します。
1)神経膠腫(グリオーマ)の治療
神経膠腫(グリオーマ)の治療は、可能な限り手術で腫瘍を摘出し、病理診断後に放射線治療および薬物療法を追加することが原則です。治療の詳細については上の関連情報をご参照ください。
2)中枢神経系原発悪性リンパ腫の治療
中枢神経系原発悪性リンパ腫は化学放射線療法(薬物療法と併用して放射線治療を行う方法)でいったんは腫瘍が消失することが多いため、生検で診断がつけば、全摘出を目的とした手術は行いません。通常は、薬物療法を先行し、経過を確認しながら放射線を脳全体にあてる全脳照射を組み合わせて治療を行います。高齢者に対しては、副作用を軽減するために薬物療法のみを行うこともあります。
3)髄膜腫の治療
初発の髄膜腫の治療で、腫瘍が摘出可能な部位にあるときは、手術で摘出することが基本です。再発を繰り返す場合や、手術により合併症を起こす可能性が高い場合は、定位放射線治療を行うことがあります。また、手術と定位放射線治療を組み合わせることもあります。なお、高齢者の場合や、症状がなく腫瘍が小さい場合は、治療を行わずに経過を観察することもあります。
4)下垂体神経内分泌腫瘍(下垂体腺腫)の治療
ホルモンの過剰分泌による症状がなく、視力・視野障害などの症状がない場合は、定期的にMRI検査を行いながら経過観察します。
症状がある場合は手術を行います。下垂体は鼻の奥にあるため、鼻の穴から神経内視鏡(脳や脊髄など神経組織の診断や治療のための内視鏡)などを用いて腫瘍を摘出します。
手術で腫瘍を完全に切除できなかった場合は、腫瘍を小さくしたり、大きくなることを防いだりする目的で、定位放射線治療を行うこともあります。また、手術で腫瘍を切除するとホルモンの産生が障害されることがあるため、治療後は、必要に応じてホルモンを補充する治療を行います。
なお、下垂体プロラクチン細胞神経内分泌腫瘍(プロラクチン細胞腺腫)などは、手術を行わずに薬物療法(内服薬)で治療する場合が多いです。下垂体成長ホルモン細胞神経内分泌腫瘍(成長ホルモン細胞腺腫)でも、薬物療法が有効な場合もあります。
5)神経鞘腫の治療
腫瘍が大きい場合は、手術で摘出します。手術によって顔面神経麻痺などが起こる可能性があるため、脳波や顔面神経モニタリングなどが必要となります。また、腫瘍の大きさや体の状態によっては、腫瘍の増大を阻止する目的で定位放射線治療を行うことがあります。
症状がなく腫瘍が小さい場合は、治療は行わず定期的にMRIを撮影して経過を観察することもあります。
6)頭蓋咽頭腫の治療
症状がある場合は手術を行うのが基本です。腫瘍が大きい場合は開頭手術も検討しますが、下垂体神経内分泌腫瘍と同じように、鼻腔からの神経内視鏡で腫瘍を摘出することが増えています。また、手術で腫瘍を取りきれなかった場合や、再発を繰り返す腫瘍では、定位放射線治療や強度変調放射線治療(IMRT)などの治療を行います。なお、手術で腫瘍を切除することによって、下垂体ホルモンが低下した場合は、ホルモンを補充する治療が必要になります。
7)転移性脳腫瘍の治療
転移した脳腫瘍の数、場所と広がり、原発巣(最初に発生したがん)や全身の状態によって、手術、放射線治療、薬物療法を単独もしくは組み合わせながら治療を行います。転移性脳腫瘍の治療は、最初のがんを治療した担当医を中心に、放射線科や脳神経外科など複数の科の医師が、連携をとりながら進めていきます。不安や疑問点が生じたときは、まず、最初のがんの担当医に相談をすることが大切です。治療では放射線治療が重要な役割を果たしますが、分子標的薬や免疫チェックポイント阻害薬などを用いた薬物療法が有効な場合もあります。
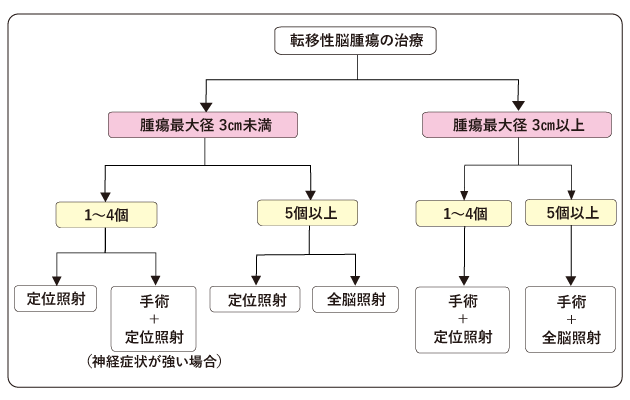
一般的に腫瘍の直径が3cm未満と小さく、転移性腫瘍の個数が1~4個程度と少ない場合には、腫瘍だけにピンポイントで放射線をあてる定位放射線治療(定位照射:ガンマナイフ、サイバーナイフ)を行います。通常10個程度までは定位照射が可能ですが、個数が多い場合には、脳全体に放射線をあてる全脳照射が有効です。具体的な照射方法については個々の状況を踏まえて検討します。
神経症状が強い場合や、腫瘍の大きさが直径3cm以上と大きい場合は、定位放射線治療の効果が得られにくいため、手術を行います。手術後に定位照射や全脳照射を追加して行いますが、手術で腫瘍をすべて切除できた場合は、経過観察を行うこともあります(図7)。
転移性脳腫瘍が進行すると、髄膜癌腫症(脳や脊髄を包む髄膜にがん細胞が広がって髄液中で増殖する状態)から水頭症を起こし、頭痛や意識障害の症状が出ることがあります。その場合には、脳室腹腔シャント術など髄液の流れを改善する手術を行うこともあります。詳しくは関連情報「脳腫瘍〈成人〉 治療 2.手術(外科治療) 1)手術の種類 (4)水頭症に対する手術」をご覧ください。
6.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するかもしれません。
緩和ケア/支持療法は、がんに伴う心と体のつらさ、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用、合併症、後遺症を軽くしたりするために行われる予防、治療およびケアのことです。決して終末期だけのものではなく、がんと診断されたときから始まります。
緩和ケア/支持療法は、つらさを感じるときには、がんの治療とともに、いつでも受けることができます。我慢せずに医療者やがん相談支援センターなどに相談することも大切です。また、必要に応じて地域の病院と連携し、自宅でケアを継続することも可能です。お住まいの地域の医療機関や緩和ケアの詳細については、病院のソーシャルワーカーにご相談ください。
なお、がんやがんの治療によって、脱毛や皮膚・爪の変化などで外見が変化することがあります。支持療法の中でも、外見の変化によって起こるさまざまな苦痛を軽減するための支援として行われているのが、「アピアランス(外見)ケア」です。外見が変化することによる悩みや心配についても、医療者やがん相談支援センターに相談できます。
7.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力を維持・向上させるために行います。また、緩和ケアの一環として、心と体のさまざまなつらさに対処する目的でも行います。
一般的に、治療中や治療終了後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについては、医師や看護師などの医療スタッフに確認しましょう。
脳腫瘍では、腫瘍や治療の影響で、運動や認知の機能にさまざまな障害が生じる可能性があります。しかし、障害の種類や程度によっては、自分で気が付くことが難しいことも少なくありません。また、入院中には分からなくても、退院後、日常生活の中で、記憶や注意などに問題が出てくることもあります。
ご家族や周りの人が、患者の様子を注意深く見守ることも重要となってきます。
脳腫瘍では、治療・リハビリテーションに関わる専門家(医師、看護師、理学療法士、作業療法士、言語聴覚士など)が病状と身体機能や認知機能を適切に評価しながら、リハビリテーションの実施を検討します。
1)運動障害に対するリハビリテーション
脳腫瘍では、運動機能に障害が残った場合に、リハビリテーションの実施が推奨されています。内容は、個々の患者の状況によって異なりますが、一般的には、理学療法や作業療法、言語療法、レクリエーション、ケースワーク(日常生活が困難な人に対して相談や援助を行うこと)などを組み合わせた包括的なリハビリテーションが効果的とされています。治療後だけでなく、治療中や、治療前に行うこともあります。
2)高次脳機能障害に対するリハビリテーション
脳腫瘍では、腫瘍や治療の影響により、注意障害(物事に集中できない、すぐに気が散ってしまう)、記憶障害、認知機能障害、遂行機能障害(計画を立てて物事を順序立てて行うことができない)などの高次脳機能障害が残った場合に、さまざまな訓練法を組み合わせた認知リハビリテーションの実施が推奨されています。
8.再発した場合の治療
再発とは、治療によって、見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣のあった場所やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。
どのように再発するかは腫瘍の種類によって異なりますが、多くの場合、もともと腫瘍があった場所に近い場所で再発(局所再発)が起こります。
再発といっても一人ひとり状況は異なります。 病気の広がりや、再発までの期間、これまで受けてきた治療内容などによって総合的に治療法を検討します。例えば、再手術や放射線治療を行ったり、悪性脳腫瘍では薬物療法を再開したり、薬を変えたりすることがあります。それぞれの状況に応じて、治療やその後のケアを決めていきます。
転移について
転移とは、がん細胞がリンパ液や血液の流れなどに乗って別の臓器に移動し、そこで成長することをいいます。原発性悪性脳腫瘍が肺や肝臓、骨などに転移することはほとんどありません。ただし、脳と脊髄はつながっているため、頭蓋内に発生した腫瘍が髄液(脳脊髄液)を伝わって脳の別の部分や脊髄に転移すること(播種)があります。
悪性脳腫瘍の治療中に、背中や腰の強い痛みや足のしびれ、運動麻痺などがあった場合は、脊髄MRI検査を行って転移の有無を確認します。
なお、良性の脳腫瘍が転移することはありません。
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2023年06月22日 | 「脳腫瘍診療ガイドライン 1.成人脳腫瘍編・2.小児脳腫瘍編 2019年版」より内容を更新しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」「臨床・病理 脳腫瘍取扱い規約 第4版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |
脳腫瘍〈成人〉 療養
1.経過観察
一通りの治療を終えたあとも、定期的に通院してCT検査やMRI検査などを受けます。検査を受ける頻度は、がんの悪性度(グレード)や治療法によって異なります。
脳腫瘍は種類が多く、症状や状態も一人ひとり異なります。しかし、臨床試験が行われて、新しい薬剤や治療法が少しずつ開発されており、悪性脳腫瘍の治療をしながらこれまで通りに仕事をしている人も少なくありません。
脳腫瘍の治療ではほとんどの場合、入院や定期的な通院、自宅療養が必要となります。そのため、できれば周りの人に病気のことを伝えておくと、理解と協力を得やすくなります。
生活や仕事、暮らしのこと、周囲への伝え方などについては、関連情報「周りの人に病気のことを伝える」もご参照ください。
2.日常生活を送る上で
規則正しい生活を送ることで、体調の維持や回復を図ることができます。禁煙すること、飲酒を控えること、バランスのよい食事をとること、適度に運動すること(散歩)などを日常的に心がけることが大切です。
症状や治療の状況により、日常生活の注意点は異なります。そのため、体調をみながら、無理のないように過ごしましょう。
脳腫瘍では腫瘍や治療の影響で、運動機能や認知機能に障害が起こることがあるため、これら機能の評価を行いながら、必要に応じてリハビリテーション(リハビリ)を行います。自宅で生活ができると担当医が判断した場合は、自宅でのリハビリを検討しますが、治療後の身体機能の回復が十分でない場合は、リハビリを重点的に行う病院に転院して訓練を続けます。また、自宅で生活するために必要な動きが十分ではない場合は、その後に老人介護施設(介護を必要とする高齢者などの自立支援と家庭への復帰を目指す施設)で必要なリハビリを行うこともあります。自宅で訪問リハビリを行う場合は、個別の状況に応じて健康保険または介護保険のいずれかが適用されます。
運動機能障害や高次脳機能障害は、一人ひとりの状況によってさまざまです。入院中には分からなくても、退院して普段の仕事や生活に戻ったときに、以前できたことが同じようにできないなど、障害に気付くこともあります。日常生活の中で、困ったことや気になることがあれば早めに担当医や看護師、リハビリのスタッフ(一般に、作業療法士や理学療法士、言語聴覚士など)に相談しましょう。
神経症状(運動や感覚、思考や言語などのさまざまな機能が障害されて起こる症状)が強い場合には、訪問看護師や医師による在宅緩和ケアを受けることもできます。
また、患者会や患者サロンなどでは、同じ病気や障害、症状がある、同じ治療を受けたなど、共通の体験をもつ人から、生活などについて情報を聞くことができます。患者会や患者サロンなどの情報は、がん相談支援センターにお問い合わせください。
1)薬物療法中の日常生活
支持療法が進歩したため、薬物療法の副作用を予防したり、症状を緩和したりできるようになりました。このため、通院で薬物療法を行うことが増えています。
通院での薬物療法は、仕事や家事、育児、介護など、日常生活を続けながら治療を受けることができますが、体調が悪くても、無理をしてしまうことがあります。今まで通りの日常生活を送っているとしても、治療により万全の体調ではないことを忘れないようにしましょう。また、いつも医療者がそばにいるわけではないため、不安に感じることもあるかもしれません。予想される副作用やその時期、対処法について医師や看護師、薬剤師に事前に確認し、通院時には疑問点や不安点などを相談しながら治療を進めるとよいでしょう。
2)性生活について
治療中や治療後の性交渉が、がんを進行させたり、パートナーに悪い影響を与えたりすることはありません。したがって、性交渉を控える必要はありません。
ただし、薬物療法中やその直後は、腟分泌物や精液に薬の成分が含まれる可能性があるため、パートナーが薬の影響を受けないように、コンドームを使いましょう。また、薬は胎児に影響を及ぼすため、治療中や治療後の一定期間は、妊娠を望む場合でも避妊が必要です。経口避妊薬などのホルモン剤を使用するときは、担当医に相談してください。
なお、がんやがんの治療は、性機能そのものや、性に関わる気持ちに影響を与えることがあります。具体的な性生活への影響や相談先などに関する情報は、「がんやがんの治療による性生活への影響」をご覧ください。
以下の関連情報では、療養中に役立つ制度やサービスの情報を掲載しています。
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2025年03月28日 | 内容を確認し、一部更新しました。 |
| 2023年06月22日 | 「脳腫瘍診療ガイドライン 1.成人脳腫瘍編・2.小児脳腫瘍編 2019年版」の内容を確認し、更新しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |
脳腫瘍〈成人〉 臨床試験
より優れた治療の確立を目指して、臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人により優れた治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
脳腫瘍の臨床試験を探す
国内で行われている脳腫瘍の臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「脳腫瘍」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 脳腫瘍
※国内で行われている脳腫瘍の臨床試験の一覧が出ます。
臨床試験への参加を検討する際は、以下の点にご留意ください
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
脳腫瘍〈成人〉 患者数(がん統計)
1.患者数
2023年に日本全国で悪性の脳腫瘍と診断されたのは(小児を含めて)5,777例(人)です。
2.生存率
脳腫瘍の治療成績を示す指標の1つに、生存率があります。生存率とは、診断からある一定の期間経過した時点で生存している割合のことで、通常はパーセンテージ(%)で示します。生存率の中でも、がんの診断から5年後の数値である5年生存率がよく参考にされます。
以下は、原発性脳腫瘍のうち、患者の数が多い25種について、脳腫瘍全国集計調査2009~2015から算出した5年生存率のデータです。このデータは、およそ10年前の腫瘍の診断、治療に基づくものになります。したがって、診断や治療の進歩により、現在は治療成績が向上していると考えられます。データは平均的、かつ確率として推測されるものであるため、すべての人に当てはまる値ではありません。
脳腫瘍〈成人〉 予防・検診
1.発生要因
脳腫瘍の発生要因はほとんど明らかになっていません。ごくまれに家族性遺伝子疾患(リー・フラウメニ症候群や神経線維腫症など)の一部として発生することが知られていますが、遺伝子の突然変異が主因であり、遺伝的素因や環境因子の関与は少ないと考えられています。
なお、遺伝性腫瘍の家族歴があるからといって必ずしもがんになるとは限りません。どうしても気になる場合は、遺伝医学の専門家のいる施設で、遺伝カウンセリングを受けることをお勧めします。施設などの情報については、がん相談支援センターで確認することができます。
2.予防とがん検診
1)予防
日本人を対象とした研究では、がん全般の予防には禁煙すること、飲酒を控えること、バランスのよい食事をとること、活発に身体を動かすこと、BMIを基準とした適正体重を維持すること等が有効であることが分かっています。
脳腫瘍全般については、現在のところ、特有の予防法は確立されていません。
2)がん検診
がん検診の目的は、がんを早期発見し、適切な治療を行うことで、がんによる死亡を減少させることです。がん検診は、症状があらわれていない人に行われます。症状があって受診したときに行われる検査や、治療後の経過観察で行われる定期検査はがん検診ではありません。
わが国では、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針(令和7年一部改正)」でがん検診の方法が定められています。
しかし、脳腫瘍については、現在は指針として定められているがん検診はありません。
「脳の病気や脳血管疾患」の有無を調べることに特化した検査(脳ドック:MRI検査など)で脳腫瘍が見つかることはありますが、脳腫瘍の発生頻度は低く、がんの発見を目的とした定期的な脳ドックが推奨されているわけではありません。
悪性脳腫瘍は症状が急速に進行する特徴があるため、気になる症状がある場合には、脳神経外科や脳神経内科(神経内科)を早めに受診することが大切です。
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2025年03月28日 | 内容を確認し、一部更新しました。 |
| 2023年06月22日 | 「脳腫瘍診療ガイドライン 1.成人脳腫瘍編・2.小児脳腫瘍編 2019年版」、「がん予防重点健康教育及びがん検診実施のための指針(令和3年10月1日一部改正)」を確認し、更新しました。 |
| 2019年06月20日 | タイトルの表記を修正し、「脳腫瘍〈小児〉」へのリンクを関連情報としました。 |
| 2019年05月13日 | 関連情報として「神経膠腫(グリオーマ)」「小児がん情報サービス 脳腫瘍」へのリンクを追加しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」「臨床・病理 脳腫瘍取扱い規約 第4版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |
脳腫瘍〈成人〉 関連リンク・参考資料
1.脳腫瘍〈成人〉の相談先・病院を探す
がん診療連携拠点病院・地域がん診療病院とは、専門的で質の高いがん医療を提供する病院として国が指定した病院です。これらの病院では、がんに関する相談窓口「がん相談支援センター」が設置されており、病院の探し方についても相談が可能です。
以下の「相談先・病院を探す」では、脳腫瘍〈成人〉の診療を行うがん診療連携拠点病院などの病院やがん相談支援センターを探すことができます。また、脳腫瘍の診療状況や病院の種類などで絞り込んで検索することや、院内がん登録の件数などを確認することもできます。
2.関連リンク
3.参考資料
- 日本脳腫瘍学会編.脳腫瘍診療ガイドライン 成人脳腫瘍編2024年版.2024年,金原出版.
- 日本脳神経外科学会・日本病理学会編.臨床・病理 脳腫瘍取扱い規約 第5版.2023年,金原出版.
- WHO Classification of Tumours Editorial Board, editors. World Health Organization Classification of Tumours of the Central Nervous System. 5th ed. 2021, International Agency for Research on Cancer.
- 日本がんリハビリテーション研究会編.がんのリハビリテーション診療ベストプラクティス 第2版.2020年,金原出版
作成協力
| 2026年03月27日 | 「脳腫瘍診療ガイドライン 成人脳腫瘍編 2024年版」「脳腫瘍取扱い規約 第5版」より、内容を更新しました。 |
| 2023年06月22日 | 内容を更新しました。 |
| 2021年07月01日 | 「1.脳腫瘍〈成人〉の相談先・病院を探す」を追加しました。 |
| 2019年06月20日 | タイトルの表記を修正し、「脳腫瘍〈小児〉」へのリンクを関連情報としました。 |
| 2019年05月13日 | 関連情報として「神経膠腫(グリオーマ)」「小児がん情報サービス 脳腫瘍」へのリンクを追加しました。 |
| 2018年10月12日 | 「脳腫瘍診療ガイドライン1 2016年版」「臨床・病理 脳腫瘍取扱い規約 第4版(2018年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2017年08月21日 | 掲載準備中としました。 |
| 2006年10月01日 | 更新しました。 |
| 1997年04月28日 | 掲載しました。 |