食道がんについて
1.食道について
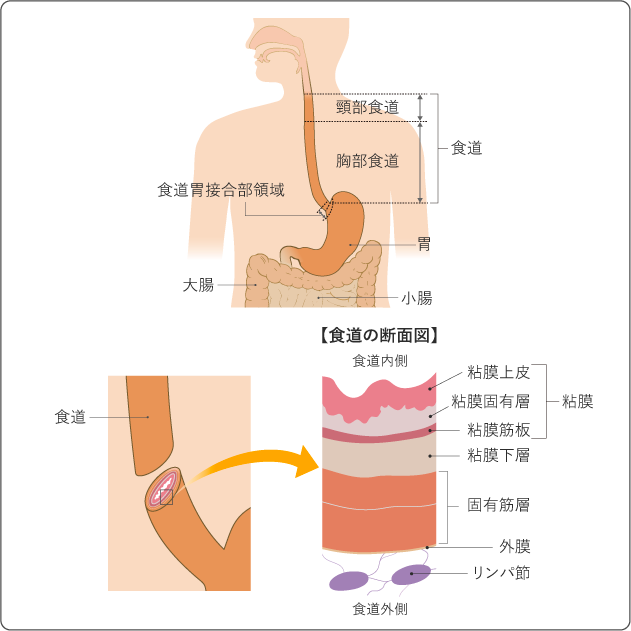
食道は、咽頭(のど)と胃の間をつなぐ管状の臓器です。咽頭付近を頸部食道、胸の付近を胸部食道、胃と食道がつながる上下2cmの部分を食道胃接合部領域と呼びます(図1上)。食道は体の中心部にあり、気管、心臓、大動脈や肺などの臓器や背骨に囲まれています。食道の壁は、内側から外側に向かって粘膜(粘膜上皮・粘膜固有層・粘膜筋板)、粘膜下層、固有筋層、外膜に分かれ、周囲にはリンパ節があります(図1下)。
食道の働きは、口から食べた食物を胃に送ることです。食物は重力で下に流れるとともに、食道の壁の中の筋肉が動くことにより胃に送り込まれます。食道と胃の境界部は狭くなっています。また、胃から食道に食物が逆流してこない構造になっています。なお、食道には消化機能はありません。
2.食道がんとは
食道がんは、食道の内面をおおっている粘膜の表面からできます。食道のどこにでもできる可能性がありますが、約半数が食道の中央付近からできます。また、食道内にいくつも同時にできることもあります。
食道の壁の粘膜内にとどまるがんを早期食道がん、粘膜内から粘膜下層までのがんを食道表在がんと呼びます。
食道の粘膜から発生したがんは、大きくなると食道の外側へと広がっていき(浸潤)、食道の壁を越えて気管や大動脈などの周囲の臓器にまで直接広がっていきます。また、食道の壁内にあるリンパ管や血管にがんが浸潤し、リンパ液や血液の流れに乗って、食道外にあるリンパ節や肺、肝臓などの他の臓器へと移っていきます。これを転移といいます。
3.症状
食道がんは、初期には自覚症状がないことがほとんどです。がんが進行するにつれて、飲食時の胸の違和感、飲食物がつかえる感じ、体重減少、胸や背中の痛み、咳、嗄声(声のかすれ)などの症状が出ます。
胸の違和感は、早期発見のために注意しておきたい症状です。飲食物を飲み込んだときに胸の奥がチクチク痛む、熱いものを飲み込んだときにしみる感じがするといった症状があります。これらの症状は一時的に消えることもあります。
がんが大きくなるにつれて、食道の内側が狭くなると、飲食物がつかえやすくなり、次第に軟らかい食べ物しか通らなくなります。がんがさらに大きくなると、食道をふさいで水も通らなくなり、唾液も飲み込めずに戻すようになります。飲食物がつかえると食事の量が減り、体重が減少します。
がんが進行して食道の壁を越え、周囲にある肺・背骨・大動脈などに浸潤すると、胸の奥や背中に痛みを感じるようになります。また、食道がんが大きくなり、気管や気管支を圧迫したり、気管や気管支などに浸潤したりすると、その刺激によって咳が出ることがあります。また、声帯を調節している神経に浸潤すると声がかすれることがあります。
なお、胸や背中の痛み、咳、声のかすれなどの症状は、肺や心臓、のどなどの病気でも起こります。このような症状がある場合には、肺や心臓、のどだけでなく、食道の検査も受けることが大切です。内科や消化器内科などの身近な医療機関を受診するようにしましょう。
4.組織型分類(がんの種類による分類)
がんの組織型分類(がんの種類による分類)では、食道がんの組織型は、扁平上皮がんというタイプが90%弱で、腺がんというタイプは7%程度です。まれに、この2つ以外の組織型であることもあります。
5.関連する疾患
同時または別の時期に複数の臓器に発生したがんを、重複がんといいます。食道がんでは、約20%に重複がんが発生するといわれています。食道がんの重複がんとして多いのは、胃がん、頭頸部がん(咽頭がん、喉頭がんなど)、大腸がん、肺がんなどです。食道がんが疑われた場合や、治療が終わったあとの経過観察では、重複がんがないかどうかも調べます。
| 2023年03月29日 | 「食道癌診療ガイドライン 2022年版」「臨床・病理 食道癌取扱い規約 第12版」より、内容を更新しました。 |
| 2020年02月17日 | 「食道がんQ&A」へのリンクを掲載しました。 |
| 2019年08月08日 | 「日本食道学会 一般の方向け情報」へのリンクを掲載しました。 |
| 2018年04月19日 | 「食道癌診療ガイドライン 2017年版」「臨床・病理 食道癌取扱い規約 第11版(2015年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年01月06日 | 図2を更新しました。 |
| 2012年12月21日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年11月29日 | 内容を更新しました。 |
| 1996年11月25日 | 掲載しました。 |
食道がん 検査
食道がんが疑われた場合には、まず、「がんかどうかを確定するための検査」を受けます。がんであることが確定した場合には、治療方針を決めるために「がんの進行度(進み具合)を診断する検査」を受けます。
食道がんを確定するための検査には、上部消化管内視鏡検査と上部消化管造影検査の2種類があります。上部消化管内視鏡検査は、上部消化管造影検査で見つけにくい無症状、あるいは初期の食道がんを発見することもできます。
治療方針を決めるために、がんの進行度を診断する必要があります。食道がんの進行度を診断する検査では、がんの深さや周辺臓器への広がり、リンパ節や肺・肝臓などへの転移の有無を調べます。そのための検査として、食道がんを確定するための検査に加えて、超音波内視鏡検査、CT検査、MRI検査、超音波(エコー)検査、PET検査などが行われます。
1.上部消化管内視鏡検査
上部消化管内視鏡検査は、食道の粘膜の色や凹凸などを直接観察する検査です。また、異常な部分の組織を採取し(生検)、顕微鏡でがん細胞の有無を確認して、がんを確定します(病理検査)。さらに、がんの位置や広がり、数、深さも確認します。その際には画像に映るがんを際立たせて、広がりや深さを診断しやすくするために、特殊な色素を粘膜に散布したり、特殊な波長の光を使用したり、画像を拡大して観察したりすることがあります。
2.上部消化管造影検査
バリウムなどの造影剤を飲んで、それが食道を通過するところをX線で撮影する検査です。がんの場所や大きさ、食道内腔の狭さなど全体を確認します。
3.超音波内視鏡検査
超音波内視鏡検査は、内視鏡検査の1つです。内視鏡の先端についた超音波装置を用いて、食道がんが「どのくらい深く広がっているか」「周りの臓器まで広がっていないか」「食道の外側にあるリンパ節に転移していないか」について、より詳細に調べることができます。
4.病理検査・病理診断
上部消化管内視鏡検査で採取した組織に「がんがあるのか」「がんはどのような種類なのか」などについて顕微鏡を使って検査し、診断することを病理診断といいます。
5.CT検査・MRI検査
CTはX線を、MRIは磁気を使って体の内部の断面を見ることができる検査です。がんの周辺の臓器への広がりや、リンパ節・肺・肝臓などへの転移の有無を調べます。食道がんの進行度を判定するために最も重要な検査です。
6.超音波(エコー)検査
体の表面から超音波プローブ(探触子)をあて、腹部と首(頸部)を調べる検査です。腹部では肝臓への転移や腹部リンパ節転移を調べ、頸部では頸部リンパ節転移を調べます。頸部食道がんの場合は、気管、甲状腺、頸動脈などの周囲の臓器との関係も調べます。
7.PET検査
全身のがん細胞を検出する検査で、転移の有無を調べるために行われます。がん細胞は正常細胞よりも活発に増殖するため、エネルギー源としてブドウ糖を多く取り込みます。PET検査では、FDG(放射性フッ素を付加したブドウ糖)を注射し、その取り込みの分布を撮影することでがん細胞を検出します。
8.腫瘍マーカー検査(血液検査)
腫瘍マーカー検査は、がんの診断の補助や、診断後の経過や治療の効果をみることを目的に行います。腫瘍マーカーとは、がんの種類によって特徴的に作られるタンパク質などの物質です。がん細胞やがん細胞に反応した細胞によって作られます。しかし、腫瘍マーカーの値の変化だけでは、がんの有無やがんが進行しているかどうかは確定できません。また、がんがあっても腫瘍マーカーの値が高くならないこともあります。
食道がんの扁平上皮がんではSCC(扁平上皮がん関連抗原)とCEA(がん胎児性抗原)、腺がんではCEAを測定します。がんの有無やがんがある場所は、腫瘍マーカーの値だけでは確定できないため、画像検査など、その他の検査の結果も合わせて、医師が総合的に判断します。
| 2023年03月29日 | 「食道癌診療ガイドライン 2022年版」「臨床・病理 食道癌取扱い規約 第12版」より、内容を更新しました。 |
| 2019年08月08日 | 「日本食道学会 食道疾患を扱う病院一覧」へのリンクを掲載しました。 |
| 2018年04月19日 | 「食道癌診療ガイドライン 2017年版」「臨床・病理 食道癌取扱い規約 第11版(2015年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2012年12月21日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年11月29日 | 内容を更新しました。 |
| 1996年11月25日 | 掲載しました。 |
食道がん 治療
食道がんの治療には、内視鏡的切除、手術、放射線治療、薬物療法、化学放射線療法などがあります。また、診断されたときから、がんに伴う心と体のつらさなどを和らげるための緩和ケア/支持療法を受けることができます。
1.ステージ(病期)と治療の選択
治療は、がんの進行の程度を示すステージ(病期)やがんの性質、体の状態などに基づいて検討します。
1)ステージ(病期)
ステージ(病期)は、ローマ数字を使って表記することが一般的で、食道がんでは早期から進行するにつれて0期〜ⅣA、ⅣB期まであります。なお、ステージのことを進行度ということもあります。
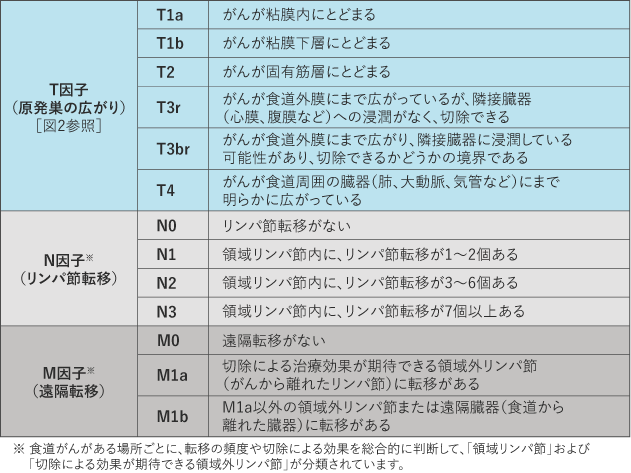
ステージは、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決まります(表1)。
Tカテゴリー:原発腫瘍*の広がり(深達度)(図2)
Nカテゴリー:領域リンパ節(食道の近くにあるリンパ節)に転移したがんの個数
Mカテゴリー:遠隔転移(がんができた場所から離れた臓器やリンパ節への転移)の有無
*原発腫瘍とは、原発部位(がんが初めに発生した部位)にあるがんのことで、原発巣ともいわれます。
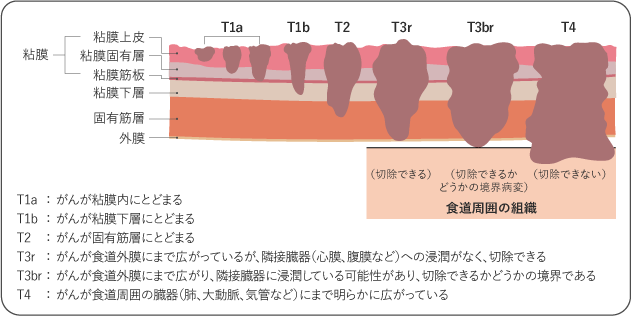
進行度分類は、治療方針を決めるときに使う「臨床的進行度分類」と、切除した病変を病理診断し、実際のがんの広がりを評価した「病理学的進行度分類」があります。また、食道がんは、扁平上皮がんと腺がんでは、進行度分類が異なります。
このページでは、扁平上皮がんの臨床的進行度分類を掲載しています(表2)。食道胃接合部の腺がんの場合は、胃がんの病期分類に従って進行度を判断します。詳しくは、関連情報をご覧ください。
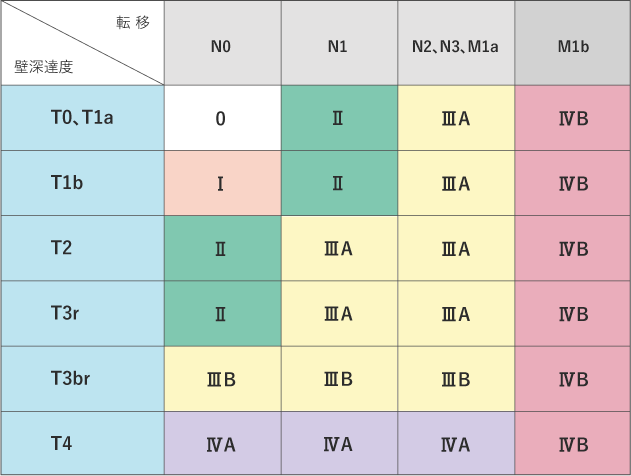
なお、この進行度分類には、日本の分類(表2)と国際的な分類(UICCによる分類)があり、国際的な分類が使われることもあります。
2)治療の選択
治療は、がんのステージに応じた標準治療を基本として、本人の希望や生活環境、年齢を含めた体の状態などを総合的に検討し、担当医と話し合って決めていきます。
図3〜図6は、食道がんの標準治療を示したものです。担当医と治療方針について話し合うときの参考にしてください。
(1)0期の治療
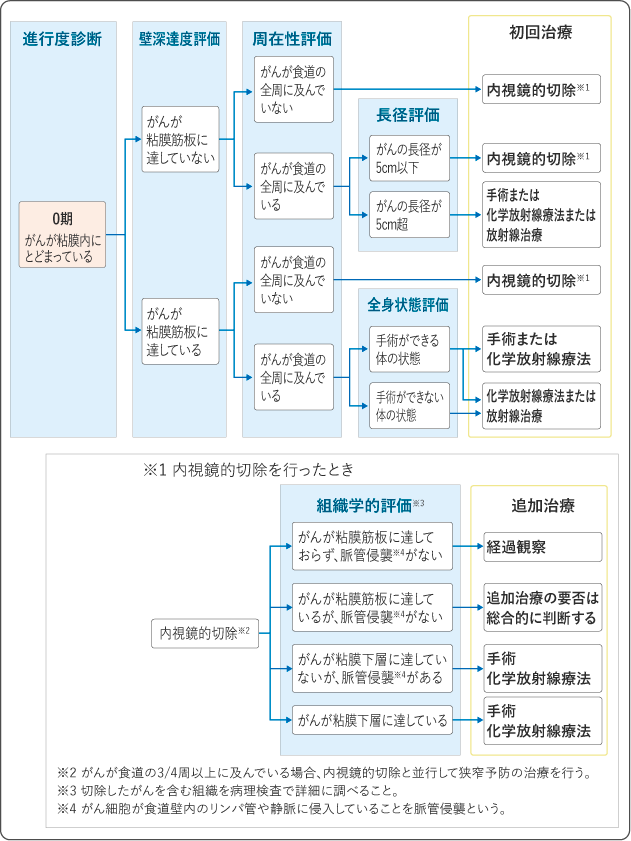
粘膜にとどまるがんでは、食道を温存できる内視鏡的切除が標準治療として推奨されています。内視鏡的切除の対象は、リンパ節転移のない0期の早期食道がんのうち、食道の全周に及んでいないがんか、全周に及んでいる場合は長さが5cm以下のがんです。
内視鏡的に切除したがんを含む組織は、病理検査で詳細に調べます。がん細胞が粘膜下層に浸潤している、リンパ管や静脈に侵入しているなど、がんが残っている可能性やリンパ節転移の可能性が高いと判断された場合は、内視鏡的切除後に化学放射線療法や手術を行う場合があります。
粘膜にとどまるがんのうち、がんが食道の全周に及んでおり、かつ長さが5cmを超える場合には、手術または化学放射線療法または放射線治療を行います。化学放射線療法は、内視鏡治療を行うことが難しい、食道の3/4周以上にがんが及ぶ場合や、がんが粘膜下層に深く浸潤している場合にも行われます。また、体の状態によってはがんの大きさや深さに関わらず行われることもあります。
なお、内視鏡的切除を行った場合で、がんが食道の3/4周以上に及んでいるときは、狭窄予防のための治療が行われます。詳しくは関連情報をご覧ください。
(2)Ⅰ期の治療
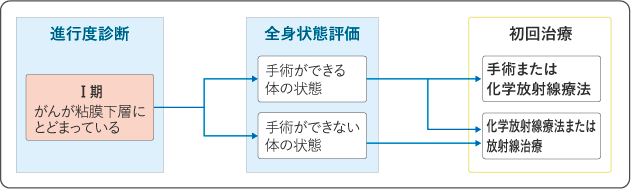
Ⅰ期では、手術または化学放射線療法が標準治療として推奨されており、体の状態によっていずれかを行います。化学放射線療法は手術と同じくらいの治療効果が得られるという報告があります。
(3)Ⅱ期・Ⅲ期の治療
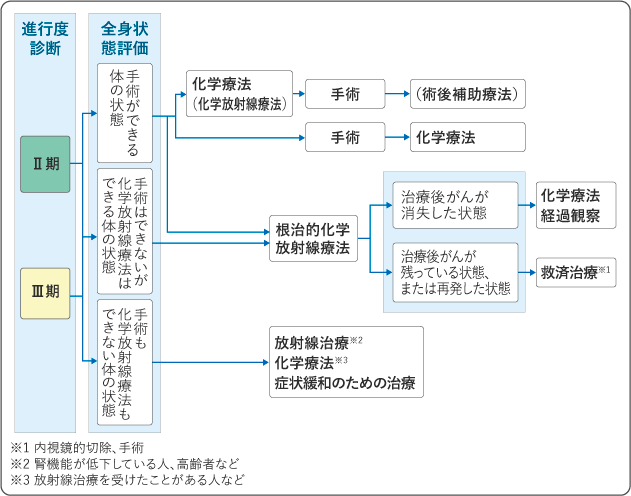
Ⅱ期・Ⅲ期の標準治療は、治療前に体の状態を調べて、手術ができる体の状態である場合には手術が第一選択です。その中でも、まず、細胞障害性抗がん薬を用いた化学療法を行ってから手術をする方法が標準治療とされています。なお、手術の前に化学放射線療法を行い、がんを切除することができたものの、その後の病理検査の結果で、がんが完全に消えたことが確かめられなかった場合には、術後補助療法として免疫チェックポイント阻害薬を使うことが勧められています。化学療法を行わずに手術を行った場合は、その後の病理検査でリンパ節への転移が認められたときには、手術のあとに細胞障害性抗がん薬を用いた化学療法を行うことがあります。
体力的に手術はできないが、化学放射線療法はできる体の状態であると判断された場合や、本人が手術を希望しない場合には、完治を目指した治療として根治的化学放射線療法を行います。根治的化学放射線療法のあとに、がんが残っていたり(遺残)、いったんは消失したようにみえたけれども同じ場所に再発したりした場合には、救済治療として、手術や内視鏡治療を行うことがあります。救済治療としての内視鏡治療は、食道内のみの小さな病変に対して、内視鏡的切除や、光線力学療法(薬剤とレーザーの組み合わせの治療)が用いられることもあります。救済治療としての手術は、合併症の発生頻度や術後の死亡率が高くなるとされています。
手術も化学放射線療法もできない体の状態であると判断された場合は、放射線治療単独療法や化学療法などを行います。
(4)Ⅳ期の治療
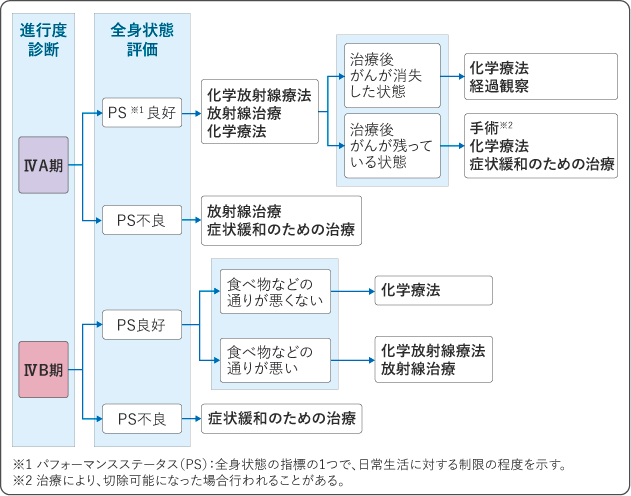
ⅣA期では、化学放射線療法が標準治療として推奨されています。
ⅣB期では、化学療法が標準治療として推奨されており、免疫チェックポイント阻害薬と細胞障害性抗がん薬を組み合わせた治療が行われます。体の状態を表す指標の1つであるパフォーマンスステータスが良好であること、臓器の機能が保たれていること、食道が狭くなって食物が通りにくくなっていないことなどの条件を参考に、治療が可能かどうかを検討します。
治療には、一次化学療法、二次化学療法、三次化学療法があります。まずは一次治療から始め、治療の効果が低下した場合や、副作用が強く治療を続けることが難しい場合には、二次治療、三次治療と続けていきます。二次治療以降に用いる薬は、がんや体の状態、それまでの治療で使用した薬の種類などに基づいて検討します。
がんによる痛みや狭窄などの症状がある場合は、これらを緩和する治療が重要になります。
妊娠や出産について
がんの治療が、妊娠や出産に影響することがあります。将来子どもをもつことを希望している場合には、妊孕性を温存すること(妊娠するための力を保つこと)が可能かどうかを、治療開始前に担当医に相談してみましょう。
2.内視鏡的切除
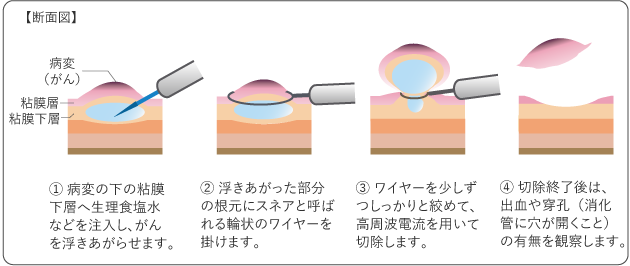
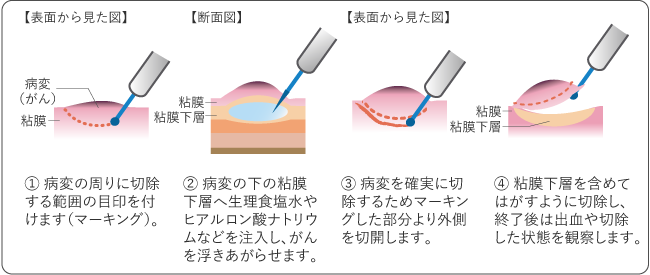
内視鏡的切除は、内視鏡を用いて食道の内側からがんを切除する方法です。切除方法には、内視鏡の先端から、スネアと呼ばれる輪状の細いワイヤーをかけて、病変を切除する内視鏡的粘膜切除術(EMR)(図7)と、高周波ナイフで粘膜下層から病変をはぎ取るように切除する内視鏡的粘膜下層剥離術(ESD)(図8)があります。
内視鏡的切除の対象は、リンパ節転移のない0期の早期食道がんのうち、食道の全周に及んでいないがんか、全周に及んでいる場合は5cm以下のがんです。なお、がんが食道の3/4周以上に及んでいるときは、内視鏡的切除後にステロイドを注射したり、ステロイドを内服したりして、狭窄を予防します。
切除したがんを含む組織は、病理検査で詳細に調べます。がん細胞が粘膜下層に広がっている、リンパ管や静脈に侵入しているなど、がんが残っている可能性やリンパ節転移の可能性が高いと判断された場合は、内視鏡的切除後に化学放射線療法や手術を行う場合があります。
内視鏡的切除の合併症として、出血、穿孔(食道に穴が開くこと)、狭窄などがありますが、その多くは内視鏡を使って対処することができます。なお、出血や穿孔が起こると、吐き気や嘔吐などの症状が出てきます。そのほかにも、腹痛やめまい、発熱など、治療後に何らかの体調の変化を感じたときには、医師や看護師に伝えることが必要です。
3.手術(外科治療)
1)手術について
手術は、がんを含めた食道と胃の一部を切除し、同時にリンパ節を含む周囲の組織も切除します(リンパ節郭清)。食道切除とともに、胃や腸を使って食物の新しい通路を造る手術(再建手術)を行います。がんが、食道の頸部・胸部・食道胃接合部のどの部位にできたかによって手術の方法が異なります。
(1)頸部食道がん
がんが小さく頸部の食道にとどまっている場合、頸部食道のみを切除します。がんの大きさや場所によっては、のど(咽頭、喉頭)や食道すべてを一緒に切除することもあります。食道の再建手術は、小腸の一部や胃を使って行います。咽頭、喉頭を切除した場合、呼吸をする気管の入り口(永久気管孔)を首に作ります。また、声帯がなくなるため声が出せなくなります。そのため、発声法の習得や電気式人工喉頭(発声を補助する器具)を使用したリハビリテーションを行います。
(2)胸部食道がん
一般的に右胸部と頸部と上腹部を切開し、胸部食道全部と胃の一部を切除します。同時に、頸部・胸部・腹部にわたるリンパ節郭清が必要です。最近では、胸腔鏡や腹腔鏡などを使って傷を小さくする方法もあります。食道の再建は、胃を引き上げて、残っている頸部食道とつなぎます。胃が使えない場合は、大腸や小腸を使います。
(3)食道胃接合部がん
食道と胃のつなぎ目にできる食道胃接合部がんの手術は、がんが食道側にどれくらい浸潤しているかによって、方法が異なります。がんが食道側へかなり浸潤している場合は、胸部食道がんと同様に手術を行います。一方、食道側にあまり浸潤していない場合には食道の上部は残し、食道の下部と、胃の上半分または胃の全部を切除する方法があります。その場合は、腹部の切開のみで手術をすることがあります。いずれにしても周囲のリンパ節郭清が必要です。食道の再建は、残った胃や小腸、大腸を用いて行います。
(4)バイパス手術
がんが大きくなって食道が著しく狭くなり、食物が通らなくなった場合に、食事ができるようにすることを目的とした手術です。がんのある食道を残し、胃や腸を使って、頸部の食道から胃までを通る新しい食物の通り道を別につくります。バイパス手術に代わって、食道ステント(金属でできた筒状の器具)を挿入する場合があります。
2)手術に伴う主な合併症
食道がんの手術に伴う合併症には、縫合不全(つなぎ目のほころび)、肺炎、嗄声(声のかすれ)、肝・腎・心臓などの臓器の障害などがあります。これらの合併症が死につながる確率は、2〜3%とされています。特に、高齢者や別の臓器に障害をもっている人で起きやすくなります。
(1)縫合不全
手術のときに消化管を縫い合わせたところがうまくつながらなかった場合に、つなぎ目から食物や消化液が漏れて、炎症が起こり痛みや熱が出ます。縫合不全が起こった場合は、手術後の食事の開始が遅れます。食事を控えて様子をみながら治るのを待ちますが、場合によっては、再手術が必要になることもあります。
(2)肺炎
手術後は、寝ていることが多く、痛みもあるため、肺の奥の痰が思うように出せなくなって肺炎が起こることがあります。また、手術のときに、誤嚥防止の役割がある声帯の神経を触ることで誤嚥しやすくなり、肺炎を起こすことがあります。
(3)嗄声
手術のときに、発声の役割のある声帯を調節する神経(反回神経)を触ります。そのため、手術後に神経機能が低下し、嗄声(声のかすれ)が起こることがあります。多くの場合、嗄声は3〜6カ月程度で回復します。嗄声があるときには、嚥下時にむせないように注意することも必要です。食べ物や飲み物を飲み込むときにむせる場合には顎を引いて飲み込んでください。
4.放射線治療
放射線治療には、がんを治すことを目的にした治療(根治照射)と、がんによる症状を抑えるための治療(緩和照射)の2つがあります。
手術と同様にがんのある部分に対して行う治療で、食道や胃、喉頭(声帯)の機能を温存することが可能です。高エネルギーのX線などをがんに直接あてて小さくします。通常、連日照射(週5日、6週間など)を行います。
また、放射線治療単独で行うよりも、化学療法と同時に行う化学放射線療法のほうがより効果的で、内視鏡的切除が難しい0期~ⅣA期のがんに対し、根治を目指して行われることがあります。このように、放射線治療と化学療法などさまざまな治療法を組み合わせることを集学的治療といいます。
治療の効果は、原発巣は内視鏡検査やCT検査で確認します。また、転移したリンパ節などに対する治療の効果は、主にCT検査で確認します。このほかに、MRI検査や、PET検査、超音波(エコー)検査などで確認することもあります。
1)根治照射
がんの広がりが、放射線を照射できる範囲にとどまっている場合には、がんの消失(治癒)を目指します。食道を温存できるため、手術で食道を切除した場合と比較して、治療後の食生活への影響が少ないことが特徴です。
2)緩和照射
がんが広範囲に広がっているために手術や根治照射ができない場合、がんによる痛み、周辺の臓器の圧迫、食道が狭窄することによる食物のつかえといった症状が出ることがあります。その場合には、症状を緩和する目的で、症状の原因になっている病変に放射線を照射することがあります。これを緩和照射と呼びます。一般的に、根治照射よりも短い期間で行うことが多いです。
3)放射線治療の副作用
(1)放射線治療中の副作用
治療開始後2週間から3週間ほど経過すると、放射線を照射している部位の食道が炎症を起こすことによる痛みやつかえ感が出てきます。また、嗄声(声のかすれ)が起こることもあります。このような症状があるときには、刺激の強い食べ物は避けるなどの食事の工夫が必要です。嗄声があるときには、大きな声を出すのを控えるなどの注意も必要です。
そのほかにも、皮膚の乾燥や日焼けに似た症状、白血球減少などが起こることがあります。症状の程度が強い場合には、放射線治療や化学療法を中断することもあります。これらの副作用の程度には個人差がありますが、通常は治療終了後、2週間から4週間ぐらいで改善します。
(2)放射線治療後、数カ月から数年後に起こりうる副作用
治療後、時間がたってから出現する晩期の副作用を晩期反応といいます。晩期反応は、晩期毒性、晩発影響と呼ぶこともあります。心臓や肺や甲状腺が照射範囲に含まれていると、放射線治療による肺炎や心外膜炎(心臓の表面に炎症が起こること)・心のう水貯留(心臓と心臓をおおう膜の間に通常より多い量の水が溜まること)、胸水貯留、甲状腺機能低下(甲状腺ホルモンが少なくなることによって、疲労感やむくみなどの症状が出る)などが起こることがあります。そのため、治療が終了したあとも、担当医の継続的な診察が必要です。
5.薬物療法(化学療法)
食道がんの薬物療法には、根治を目指した集学的治療として行われる薬物療法と、切除不能進行・再発食道がんに対して行われる薬物療法があります。集学的治療とは、がんの種類や進行度に応じて、手術、放射線治療、薬物療法(化学療法)などのさまざまな治療法を組み合わせることです。近年、食道がんでは、手術と薬物療法(化学療法)、薬物療法(化学療法)と放射線治療を組み合わせた集学的治療が多く行われています。
根治を目指した集学的治療として行われる薬物療法は、Ⅱ〜Ⅲ期で行う「術前化学療法」と「術後化学療法」、0〜Ⅲ期とⅣ期の一部のがんで行う「化学放射線療法」があります。進行・再発食道がんに対して行われる薬物療法は、Ⅳ期で行う「化学療法」があります。
治療の効果は、原発巣は内視鏡検査やCT検査で、転移巣は主にCT検査で確認します。MRI検査、PET検査や超音波(エコー)検査が行われることもあります。
1)薬物療法(化学療法)で用いる薬
食道がんの薬物療法で使う薬には、細胞障害性抗がん薬と免疫チェックポイント阻害薬があります。細胞障害性抗がん薬は、細胞が増殖する仕組みの一部を邪魔することで、がん細胞を攻撃する薬です。免疫チェックポイント阻害薬は、免疫ががん細胞を攻撃する力を保つ(がん細胞が免疫にブレーキをかけるのを防ぐ)薬です。
がんや全身の状態により、1つの種類の薬を使うか、複数の種類の薬を組み合わせて用います。放射線や手術と組み合わせる場合には、状況に合わせて同時に行ったり、順番に行ったりします。
どの種類の薬を使うかは、治療の目的、がんの状態や臓器の機能、薬物療法に伴って起こることが想定される副作用などについて、本人と担当医が話し合って決めていきます。薬に関する詳しい情報は、治療の担当医や薬剤師などの医療者に尋ねてみましょう。
2)薬物療法の副作用
細胞障害性抗がん薬は、がん細胞だけでなく正常な細胞にも影響を与えるため副作用が起こります。副作用には、だるさ、吐き気、食欲不振、口内炎、髪や爪が伸びなくなるなどの自分で気付く症状と、白血球の減少、血小板の減少、貧血などの検査で分かる副作用があります。また、白血球が減少することによって感染しやすくなります。
副作用の程度は人により異なりますが、副作用を予防する薬も開発されており、特に吐き気や嘔吐、便秘や下痢は、以前と比べて症状を和らげることができるようになってきました。
なお、免疫チェックポイント阻害薬は、特殊な副作用が起こりやすいといわれています。自分が受ける薬物療法について、いつどんな副作用が起こりやすいか、どう対応したらよいか、特に気をつけるべき症状は何かなど、治療が始まる前に担当医に確認しておきましょう。
6.化学放射線療法
化学放射線療法は、一般的には、化学療法と放射線照射が同時に行われます。また、放射線治療単独で行うよりも、化学療法と同時に行う化学放射線療法のほうがより効果的で、内視鏡的切除が難しい0期~ⅣA期のがんに対し、根治を目指して行われることがあります。ⅣB期でも症状緩和の目的で行われることがあります。
7.免疫療法
免疫療法は、免疫の力を利用してがんを攻撃する治療法です。2023年3現在、免疫療法の中で、食道がんの治療に効果があると証明されている方法は、免疫チェックポイント阻害薬を使用する薬物療法のみです。そのほかの免疫療法で、食道がんに対して効果が証明されたものはありません。免疫チェックポイント阻害薬を使う治療法は、薬物療法の1つでもあります。
8.緩和ケア/支持療法
がんになると、体や治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するといわれています。
緩和ケア/支持療法は、がんに伴う心と体、社会的なつらさを和らげたり、がんそのものによる症状やがんの治療に伴う副作用・合併症・後遺症を軽くしたりするために行われる予防、治療およびケアのことです。
決して終末期だけのものではなく、がんと診断されたときから始まります。つらさを感じるときには、がんの治療とともに、いつでも受けることができます。本人にしかわからないつらさについても、積極的に医療者へ伝えましょう。
食道がんでは、診断時から嚥下障害や栄養障害などによってクオリティ・オブ・ライフ(QOL:生活の質)が低下している場合が多く、治療の初期から緩和ケアや支持療法を行うことが重要です。
1)経口摂取困難・栄養障害の対処法
がんによって食道が狭くなって食物が通りにくい状態になり、手術や化学放射線療法など完治を目指した治療が困難な場合には、食べられるようになることを目的として、食道ステントの挿入や食道バイパス手術などを行います。
食道ステントは、金属の網でできた筒状の器具で、細くなった食道に挿入することで、狭くなった部分を広げます。
栄養障害の改善のために胃ろう(おなかの皮膚から胃へ管を通す穴)を造ることもあります。
2)気道狭窄の対処法
食道がんが気管や気管支を圧迫して肺に空気が入りにくくなった場合、気管用ステントの挿入により、空気の通り道を確保します。
3)食道気管・気管支ろうの対処法
食道がんが周囲の気管・気管支に広がり、食道気管・気管支ろう(食道と気管が交通した状態)になると、唾液や飲食物が食道から肺に流れ込むため、肺炎を起こしやすくなります。網目を膜でカバーした食道用ステントを挿入して穴をふさいだり、バイパス手術を行ったりします。
4)反回神経麻痺の対処法
がんが広がったり、リンパ節転移したりすることによって、声帯を動かす反回神経が傷ついた場合、反回神経麻痺が起こり、嗄声(声のかすれ)が起こります。嗄声があるときには、嚥下時にむせないように注意することも必要です。
5)貧血の対処法
出血や化学療法の副作用で貧血になる場合があります。短期間で貧血が悪化した場合には輸血を行います。
9.リハビリテーション
リハビリテーションは、がんやがんの治療による体への影響に対する回復力を高め、残っている体の能力の維持・向上のために行われます。また、緩和ケアの一環として、心と体のさまざまなつらさを和らげる目的でも行われます。
一般的に、治療の途中や終了後は体を動かす機会が減り、身体機能が低下します。そこで、医師の指示の下、筋力トレーニングや有酸素運動、日常の身体活動などをリハビリテーションとして行うことが大切だと考えられています。日常生活の中でできるトレーニングについて医師に確認し、できる範囲で退院後の生活にも取り入れていきましょう。
食道がんの手術では、食道と胃の機能が失われるため、嚥下障害が起こり誤嚥しやすくなります。また、吻合部狭窄(食道と胃のつなぎ目が狭くなる)、声帯の神経麻痺なども誤嚥の原因になります。そのため、顎を引いて飲み込む、食事中に何度も空嚥下(口の中が空の状態で唾を飲み込む)をする、一口の量を少なくし、ゆっくりよくかんで食べる、食べたあとは体を起こしておくなどの嚥下リハビリテーションを行います。
喉頭や咽頭を切除した場合には、発声のリハビリテーションを行います。
10.再発した場合の治療
再発とは、治療によって、見かけ上なくなったことが確認されたがんが、再びあらわれることです。原発巣やその近くに、がんが再びあらわれることだけでなく、別の臓器で「転移」として見つかることも含めて再発といいます。再発には局所再発・リンパ節再発・遠隔臓器再発(食道から離れた臓器の再発)があり、またこれらのいくつかが同時に起こる混合再発もあります。
食道がんの再発のほとんどは、リンパ節と肺、肝臓などの臓器や、骨への転移です。首の付け根のリンパ節に転移すると、首が腫れたり、リンパ節が神経を圧迫することによって声がかすれたりすることがあります。胸(胸腔)やおなか(腹腔内)のリンパ節に転移すると背中や腰に重苦しい痛みを感じることがあります。骨への転移の多くは痛みを伴います。肺や肝臓への転移の多くは症状がありませんが、肺に転移した場合は咳や痰に血が混じる症状が出ることもあります。
再発に対する治療は、再発部位・そのときの体の状態・初回に受けた治療法やそのときの効果などを考慮して行います。再発した場合、多くは延命や症状緩和を目指した治療となりますが、限られた領域のリンパ節転移や、一つの臓器の少数の転移は、治癒を目指した手術や化学放射線治療を行うことがあります。
リンパ節再発では放射線治療や薬物療法が、肺・肝臓・骨などの遠隔臓器再発では薬物療法が行われます。骨や脳への転移では、転移による症状の緩和を目的とした放射線治療が行われます。再発した場合の薬物療法では、免疫チェックポイント阻害薬と細胞障害性抗がん薬を組み合わせて用います。
| 2023年03月29日 | 「食道癌診療ガイドライン 2022年版」「臨床・病理 食道癌取扱い規約 第12版」「食道癌に対するESD/EMRガイドライン」より、内容を更新しました。 |
| 2020年02月27日 | 「6.食道がんの集学的治療」以降の項目の順序を変更し、「10.生存率」の参照先を「がん診療連携拠点病院等院内がん登録生存率集計」としました。 |
| 2018年06月27日 | 関連情報「妊よう性 はじめに」「喉頭がん 治療 6.リハビリテーション」を追加しました。 |
| 2018年04月19日 | 「食道癌診療ガイドライン 2017年版」「臨床・病理 食道癌取扱い規約 第11版(2015年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2016年02月10日 | 5年相対生存率データを更新しました。 |
| 2014年10月03日 | 5年相対生存率データを更新しました。 |
| 2013年02月14日 | 内視鏡治療の図を更新しました。 |
| 2012年12月21日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年11月29日 | 内容を更新しました。 |
| 1996年11月25日 | 掲載しました。 |
食道がん 療養
1.経過観察
食道がんの根治切除後は、定期的に通院して検査(経過観察)を受けます。経過観察の目的は、(1)再発の早期発見・早期治療、(2)体の状態やクオリティ・オブ・ライフ(QOL)の評価と改善、(3)食道の中に複数の病変が発生する多発がんや、胃がん、頭頸部がんなどの重複がんの早期発見・早期治療です。
再発の早期発見を目的とした検査では、問診やCT検査、上部消化管内視鏡検査などが行われます。多発がんや重複がんの早期発見のためには、咽頭から治療後に残った食道と胃にかけて、上部内視鏡検査による定期的かつ慎重な観察が必要とされています。
診察や検査の時期や頻度は、初回治療時のがんの進行度、治療の目的や受けた治療、治療の効果、治療後の時間経過によって異なりますが、おおよそ年1~4回程度です。
なお、術後に再発する場合は、2年以内のことが多いですが、それ以降に起こることもあります。首の腫れや声のかすれ、痛み、呼吸苦、血痰などの症状がある場合にはすぐに受診しましょう。
2.日常生活を送る上で
規則正しい生活を送ることで、体調の維持や回復を図ることができます。禁煙、禁酒、バランスのよい食事、適度な運動などを日常的に心がけることが大切です。症状や治療の状況により、日常生活の注意点は異なりますので、体調をみながら、担当医とよく相談して無理のない範囲で過ごしましょう。
1)手術(外科治療)後の日常生活
食道がんの手術によって食物の通り道が変わると、食事量が減り、体重が減少します。また、胃酸や消化液の逆流による逆流性食道炎や、飲食物が小腸に速く流れ込むことにより、動悸、発汗、めまいなどの症状があらわれるダンピング症候群が起こりやすくなります。
逆流性食道炎やダンピング症候群に対しては、食事を含めた生活面での工夫が必要です。胸やけや食後の腹痛・倦怠感などの症状が続くときには、担当医に相談しましょう。これらの症状を和らげるために、薬を使って治療を行うこともあります。
(1)ダンピング症候群
食後すぐあとに起こる早期ダンピング症候群と、2〜3時間後に起こる後期ダンピング症候群があります。
早期ダンピング症候群は、未消化の食べ物が急に小腸に入ることで起こります。動悸、発汗、めまい、脱力感などの症状があらわれます。食事の回数を増やし、1回の食事量を減らして、ゆっくりとよくかんで食べることが予防になります。
後期ダンピング症候群は、腸で急速に糖質が吸収されて、インスリン(血糖を下げるホルモン)が大量に分泌し、血糖が下がり過ぎることで起こります。めまいや脱力感、発汗、震えなどの症状があらわれることがあります。症状が起こりそうだと感じたら、すぐに糖分を含んだアメなどをなめるようにします。糖分を多く含む食事や甘みの強いジュースや流動食を控えることが予防になります。
(2)逆流性食道炎
食道胃接合部領域を切除すると、胃液や腸液、胆汁などの消化液が逆流して食道に炎症が起こる逆流性食道炎になることがあります。逆流性食道炎では、胸やけや胸がつかえるなどの症状があらわれます。横になると消化液が逆流しやすくなるため、食事は就寝前2〜4時間までにとるようにしましょう。また、胆汁の量が増えるため脂肪の多い食事は控えましょう。
2)治療後の食事について
食道がんの内視鏡的切除や手術、放射線治療のあとは、治療を受けた部分の食道が狭くなり、食事がつかえることがあります。また、手術や放射線治療では、飲み込みの力が落ちることによって誤嚥を起こしやすくなるため、食べ方や食事の内容を工夫しましょう。誤嚥の予防には嚥下リハビリテーションも有効です。
(1)食べ方や食事の内容の工夫
治療後は、基本的には好きなものを少しずつ小さく刻んで食べてよいのですが、無理をせずに、医師の指示に従ってゆっくりよくかんで食べましょう。なるべく軟らかく煮たものやツルツルとしたもの(プリンなど)を食べ、のどごしの悪いものやパサパサした食べ物(のりなど)は避けることがお勧めです。
手術後は、消化しにくいもの(こんにゃくなど)は避けるとよいです。水分は最も誤嚥しやすいため、とろみをつけたり、吸い飲みなどを使って飲むのがお勧めです。また、食べられない期間があったあとには、胃腸に負担がかかりにくい消化のよいもの(おかゆや茶わん蒸しなど)や、タンパク質の多いもの(温泉卵など)を、人肌程度の温度にして食べるとよいでしょう。
(2)食欲がないとき
食欲がないときには、無理に食べる必要はありません。好きなもので、食べやすいものを選んでください。全くご飯が食べられない場合でも、水分はとるようにしましょう。水分がとれないときには、点滴で栄養を補うこともあります。治療後、3カ月程度でゆっくり元の食事量に戻すことを目指すとよいです。
ご家族や周りの方は、食べ物を勧めすぎないように配慮してください。食べられないとき、体重が減ることや、体重が戻らないことなどについて不安があるときには、遠慮せずに医師、看護師、栄養士にご相談ください。
3)薬物療法中の日常生活
薬物療法の副作用を予防したり、症状を緩和したりする支持療法が進歩したため、通院で薬物療法を行うこともあります。
通院での薬物療法は、仕事や家事、育児、介護など、今までの日常生活を続けながら治療を受けることができますが、体調が悪くても、無理をしてしまうことがあります。日常生活を送っていたとしても、治療により万全の体調ではないことを忘れないようにしましょう。また、いつも医療者がそばにいるわけではないため、不安に感じることもあるかもしれません。予想される副作用やその時期、対処法について医師や看護師、薬剤師に事前に確認し、通院時には疑問点や不安点などを相談しながら治療を進めるとよいでしょう。
4)性生活・妊娠について
性生活によって、がんの進行に悪影響を与えることはありません。また、性交渉によってパートナーに悪い影響を与えることもありません。しかし、がんやがんの治療は、性機能そのものや、性に関わる気持ちに影響を与えることがあります。がんやがんの治療による性生活への影響や相談先などに関する情報は、「がんやがんの治療による性生活への影響」をご覧ください。
なお、薬物療法中やそのあとは、腟分泌物や精液に薬の成分が含まれることがあるため、パートナーが薬の影響を受けないように、コンドームを使いましょう。また、薬は胎児に影響を及ぼすため、治療中や治療終了後一定期間は避妊しましょう。経口避妊薬などの特殊なホルモン剤を飲むときは、担当医と相談してください。
以下の関連情報では、療養中に役立つ制度やサービスの情報を掲載しています。
食道がん 臨床試験
よりよい標準治療の確立を目指して、臨床試験による研究段階の医療が行われています。
現在行われている標準治療は、より多くの人によりよい治療を提供できるように、研究段階の医療による研究・開発の積み重ねでつくり上げられてきました。
食道がんの臨床試験を探す
国内で行われている食道がんの臨床試験が検索できます。
がんの臨床試験を探す チャットで検索
※入力ボックスに「食道がん」と入れて検索を始めてください。チャット形式で検索することができます。
がんの臨床試験を探す カテゴリで検索 食道がん
※国内で行われている食道がんの臨床試験の一覧が出ます。
臨床試験への参加を検討する際は、以下の点にご留意ください
- 臨床試験への参加を検討したい場合には、担当医にご相談ください。
- がんの種類や状態によっては、臨床試験が見つからないこともあります。また、見つかったとしても、必ず参加できるとは限りません。
食道がん 患者数(がん統計)
1.患者数
年に日本全国で食道がんと診断されたのは、例(人)です。
2.生存率
がんの治療成績を示す指標の1つとして、生存率があります。生存率とは、がんと診断されてからある一定の期間経過した時点で生存している割合のことで、通常はパーセンテージ(%)で示します。がんの治療成績を表す指標としては、診断から5年後の数値である5年生存率がよく使われます。
なお、生存率には大きく2つの示し方があります。1つは「実測生存率」といい、死因に関係なくすべての死亡を計算に含めた生存率です。もう1つを「相対生存率」といい、がん以外の死因を除いて、がんのみによる死亡を計算した生存率です。
以下のページに、国立がん研究センターがん対策研究所がん登録センターが公表している院内がん登録から算出された食道がんの生存率を示します。
※データは平均的、かつ確率として推測されるものであるため、すべての人に当てはまる値ではありません。
食道がん 予防・検診
1.発生要因
食道がんが発生する主な要因は、喫煙と飲酒です。特に扁平上皮がんは、喫煙と飲酒との強い関連があります。
飲酒により体内にはアセトアルデヒドが生じます。アセトアルデヒドは発がん性の物質で、アセトアルデヒドの分解に関わる酵素の活性が生まれつき弱い人は、食道がんが発生する危険性が高まることが報告されています。また、喫煙と飲酒、両方の習慣がある人は、より危険性が高まることが指摘されています。
熱いものを飲んだり食べたりすることが、食道がんができる危険性を高めるという報告も多くあります。
2.予防と検診
1)予防
日本人を対象とした研究では、がん全般の予防には禁煙すること、飲酒をひかえること、バランスのよい食事をとること、活発に身体を動かすこと、適正な体形を維持すること、感染を予防することが有効であることが分かっています。
食道がんを予防するためには禁煙し、飲酒をひかえましょう。特に大量飲酒をしている人は、飲酒をひかえることで食道がんの発生予防が期待できるとされています。また、野菜や果物を積極的に食べることで、食道がんができにくくなるという報告もあります。
2)がん検診
がん検診の目的は、がんを早期発見し、適切な治療を行うことで、がんによる死亡を減少させることです。わが国では、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針(令和6年一部改正)」でがん検診の方法が定められています。
しかし、食道がんについては、現在は指針として定められているがん検診はありません。気になる症状がある場合には、医療機関を早めに受診することをお勧めします。
なお、胃がん検診で行われる上部消化管造影検査では、食道ではなく胃を重点に検査します。そのため、胃がん検診の前に飲食時の胸の違和感や食べ物がつかえるなどの症状があれば、食道も確認してもらうよう、検査前に伝えることが大切です。
また、がん検診は、症状がない健康な人を対象に行われるものです。症状をもとに受診して行われる検査や、治療後の経過観察で行われる定期検査は、ここでいうがん検診とは異なります。
| 2025年03月25日 | 内容を確認し、一部更新しました。 |
| 2023年03月29日 | 「食道癌診療ガイドライン 2022年版」、「がん予防重点健康教育及びがん検診実施のための指針(令和3年10月1日一部改正)」を確認し、更新しました。 |
| 2020年02月17日 | 「食道がんQ&A」へのリンクを掲載しました。 |
| 2019年08月08日 | 「日本食道学会 一般の方向け情報」へのリンクを掲載しました。 |
| 2018年04月19日 | 「食道癌診療ガイドライン 2017年版」「臨床・病理 食道癌取扱い規約 第11版(2015年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年01月06日 | 図2を更新しました。 |
| 2012年12月21日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年11月29日 | 内容を更新しました。 |
| 1996年11月25日 | 掲載しました。 |
食道がん 関連リンク・参考資料
1.食道がんの相談先・病院を探す
がん診療連携拠点病院・地域がん診療病院とは、専門的で質の高いがん医療を提供する病院として国が指定した病院です。これらの病院では、がんに関する相談窓口「がん相談支援センター」を設置しており、病院の探し方についても相談できます。
以下の「相談先・病院を探す」では、食道がんの診療を行うがん診療連携拠点病院などの病院やがん相談支援センターを探すことができます。また、診断や治療の実施状況や病院の種類などで絞り込んで検索することや、院内がん登録の件数などを確認することもできます。
2.関連リンク
3.参考資料
- 日本食道学会編.食道癌診療ガイドライン 2022年版.2022年,金原出版.
- 日本食道学会編.臨床・病理 食道癌取扱い規約 第12版.2022年,金原出版.
- 日本消化器内視鏡学会ウェブサイト.食道癌に対するESD/EMRガイドライン;2022年(閲覧日2023年3月7日)https://www.jges.net/
作成協力
| 2023年11月20日 | 「2.関連リンク」に「国立がん研究センター中央病院・東病院監修 動画とテキストで学べる!がんの解説」へのリンクを追加しました。 |
| 2023年03月29日 | 「3.参考資料」を更新しました。 |
| 2021年07月01日 | 「1.食道がんの相談先・病院を探す」を追加しました。 |
| 2020年02月17日 | 「食道がんQ&A」へのリンクを掲載しました。 |
| 2019年08月08日 | 「日本食道学会 一般の方向け情報」へのリンクを掲載しました。 |
| 2018年04月19日 | 「食道癌診療ガイドライン 2017年版」「臨床・病理 食道癌取扱い規約 第11版(2015年)」より、内容の更新をするとともに、4タブ形式に変更しました。 |
| 2013年01月06日 | 図2を更新しました。 |
| 2012年12月21日 | 内容を更新しました。タブ形式に変更しました。 |
| 2006年11月29日 | 内容を更新しました。 |
| 1996年11月25日 | 掲載しました。 |

 日本食道学会 食道がん一般の方用サイト
日本食道学会 食道がん一般の方用サイト